Ортодонтія та ортогнатична хірургія пацієнта з класом II долікофасіального типу: зміна оклюзійної площини
Tradução automática
O artigo original está escrito em EN language (link para lê-lo).
Протягом певного часу ротацію антигодинникової щелепи за допомогою остеотомій вважали непередбачуваною процедурою з високим індексом рецидиву та відкритими прикусами післяопераційно.
Зміни в дизайні остеотомій та поява жорсткої остеосинтезу дозволяють антигодинникову ротацію оклюзійної площини, що призводить до значної оптимізації естетики та функції.
Представляємо випадок лікування ортодонтії та ортогнатичної хірургії у пацієнтки з вираженою симптоматикою суглобів, класом II та важким доліхофаціальним патерном, яка була прооперована за бімаксилярною хірургією з зміною оклюзійної площини.
Клінічний випадок
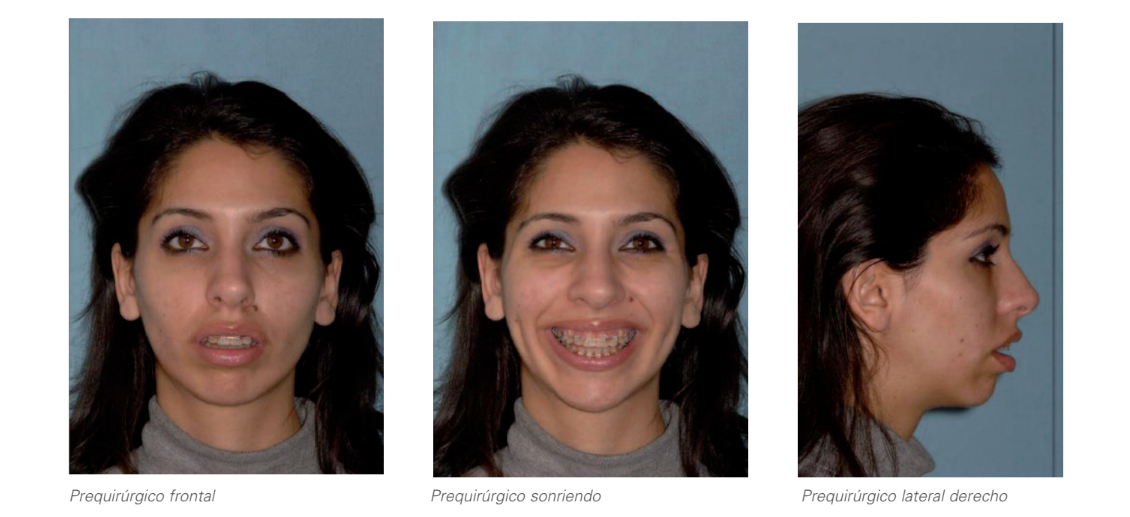
Пацієнтка 21 року звернулася на консультацію з лікуванням ортодонтії, проведеним в іншій клініці, і була незадоволена еволюцією.
Діагноз:
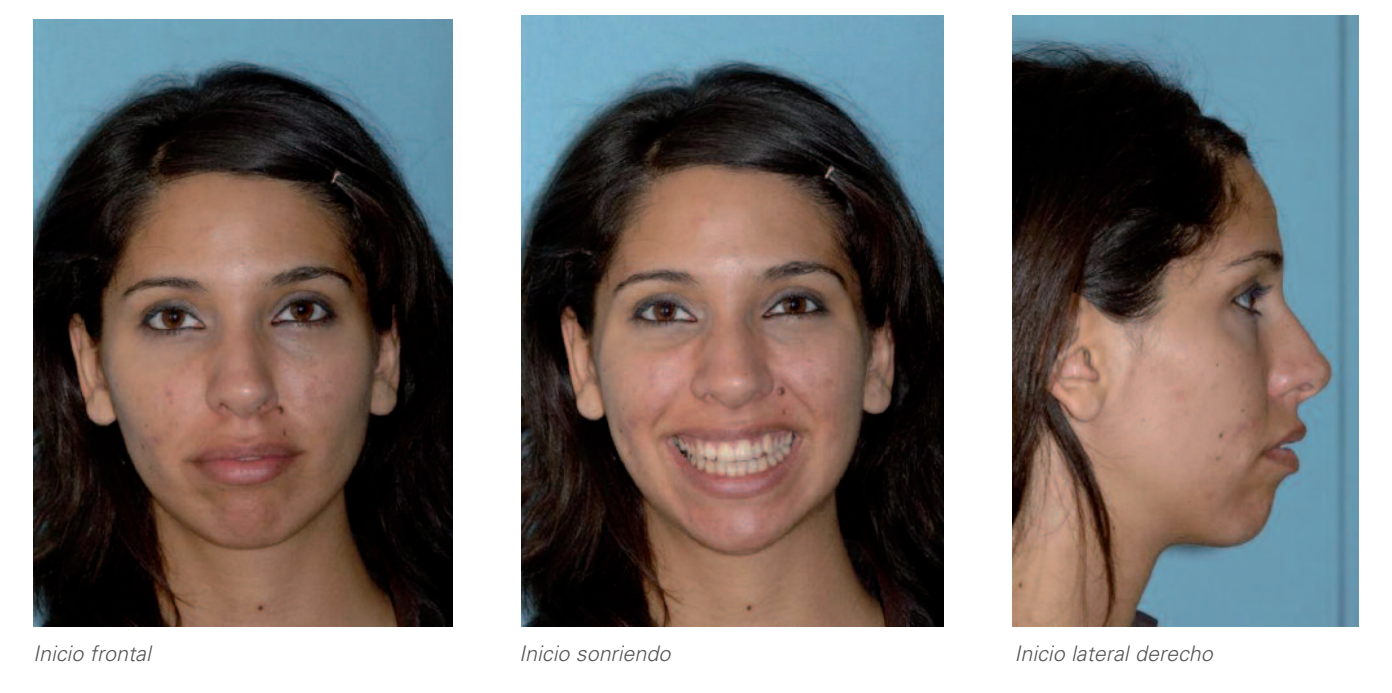
1. Екстраоральний аналіз:
Неповноцінність губ.
Скорочення періоральної мускулатури при герметизації.
Еверсія нижньої губи.
Адекватна експозиція різців під час усмішки.
Естетика усмішки змінена через виражену позитивну торсію верхніх іклів (особливо лівого) та легку негативну торсію премолярів, що в сукупності надає відчуття вузької верхньої дуги.
Випуклий профіль.
Ретроґнатичний підборіддя.
Суперечка верхня.
Виражений ментолабіальний кут.
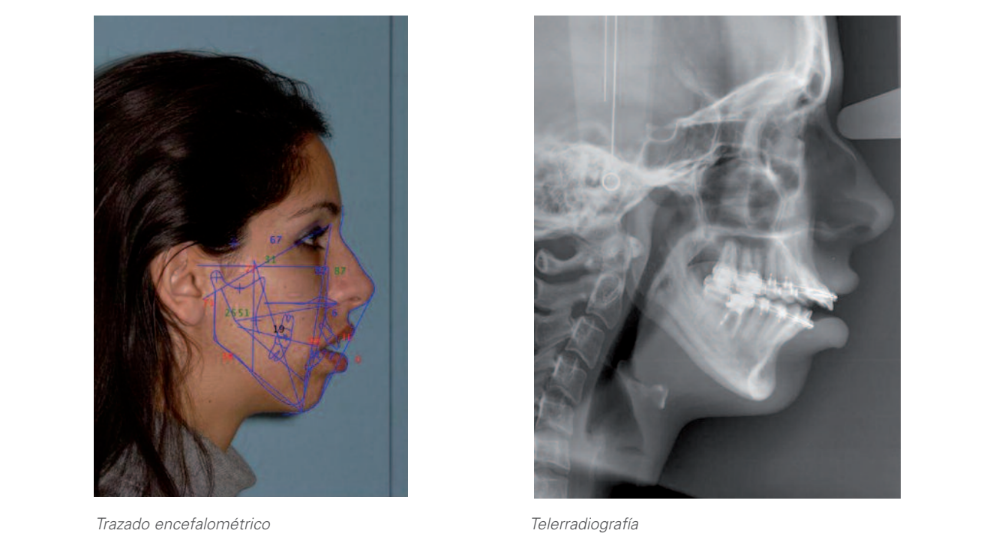
2. Рентгенологічний аналіз:
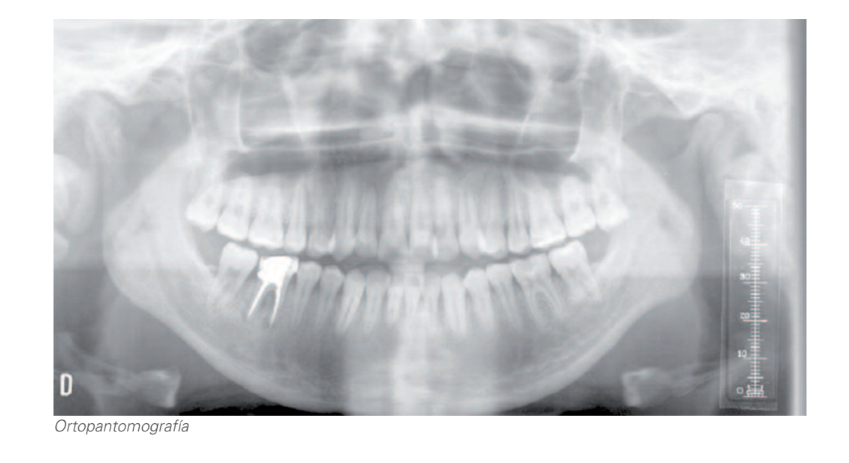
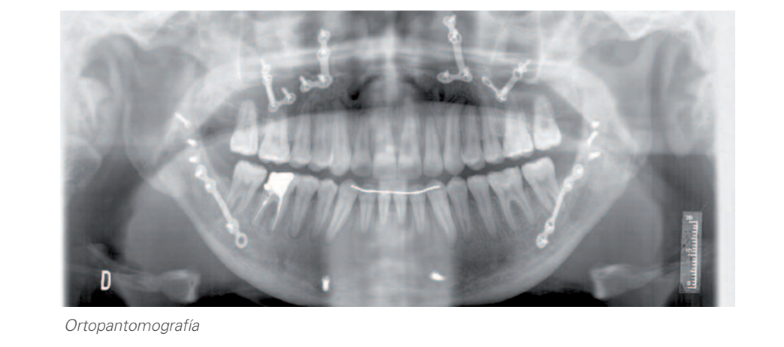
2.1. Ортотомографія:
Постійне зубне ряди.
Морфологічні зміни в обох кондилях, при цьому лівий значно менший за розміром.
Радіолюцидне зображення в обох коренях і в зоні розгалуження 46.
Відсутність: 38, 48.
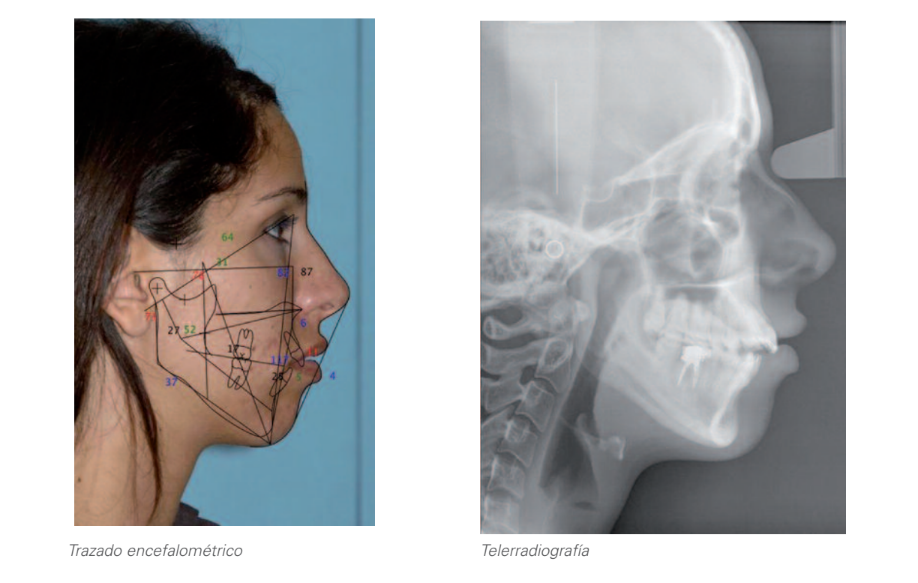
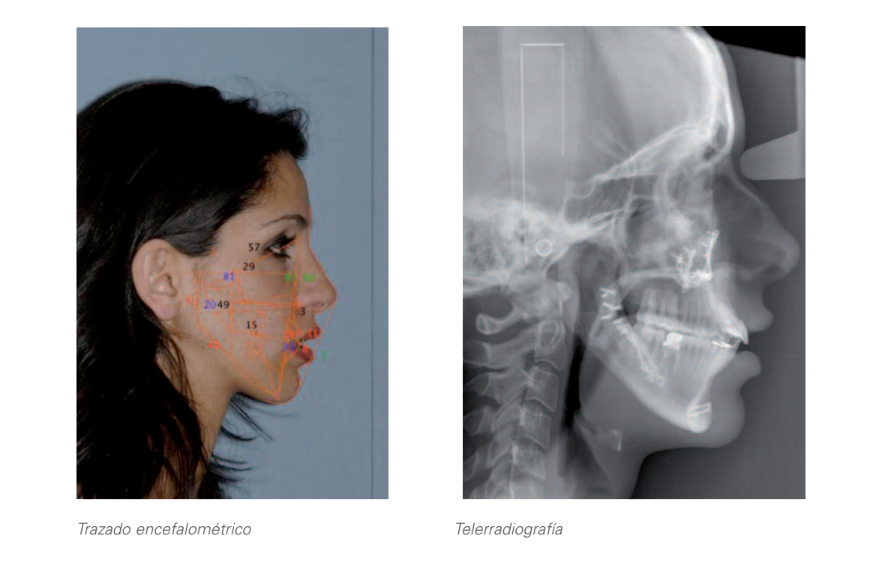
2.2. Латеральна телерентгенографія черепа та цефалометричне трасування:
Серйозний долікофасіальний тип.
Клас II по кістковій причині нижньої щелепи.
Біпротрузія зубів.
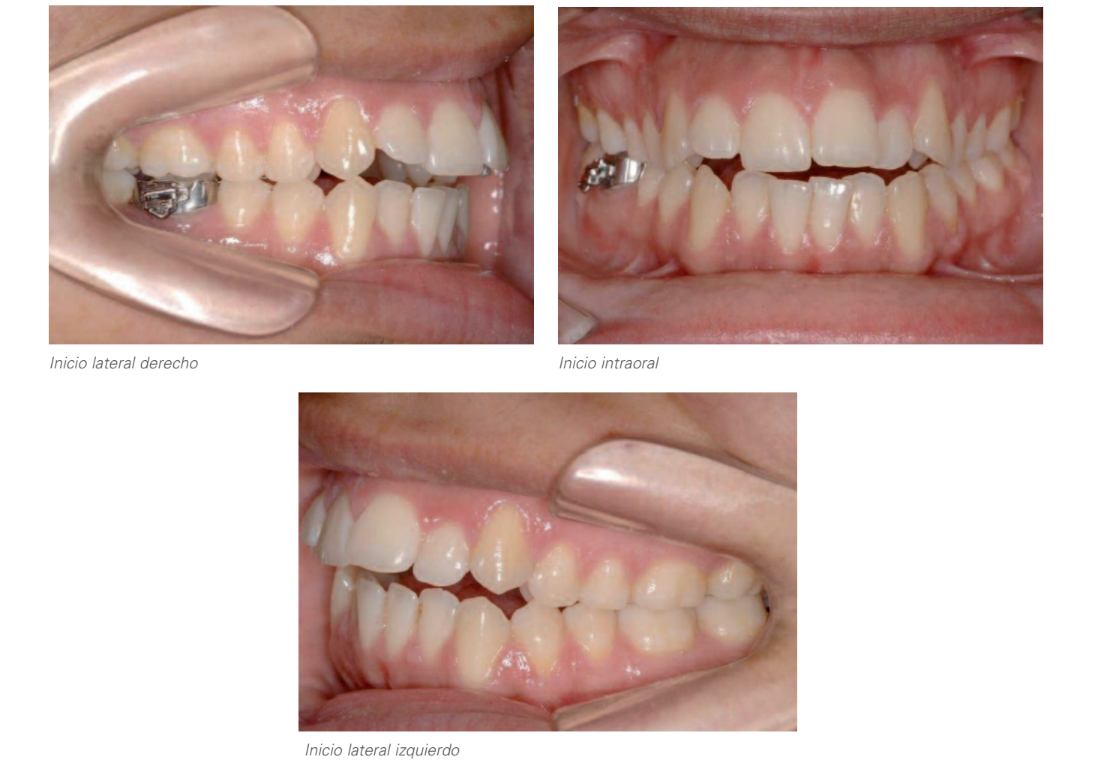
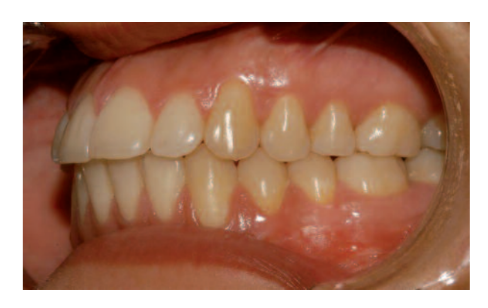
3. Внутрішньоротовий аналіз:
Відкрита прикус: 0,5мм.
Висота: 6мм.
Правий бік: Клас II моляр і каніна.
Лівий бік: Клас I моляр і клас II каніна.
Відхилення нижньої середньої лінії на 0,5мм вправо.
Кістково-зубна диспропорція: -2,5мм.
Зношення зубів у задніх секторах.
Тонкий пародонтальний біотип.
Рецесія ясен на 34.
4. Аналіз моделей, змонтованих на артикуляторі:
Прематурність у 28-37.
Серйозне погіршення вертикальної та сагітальної проблеми.
План лікування
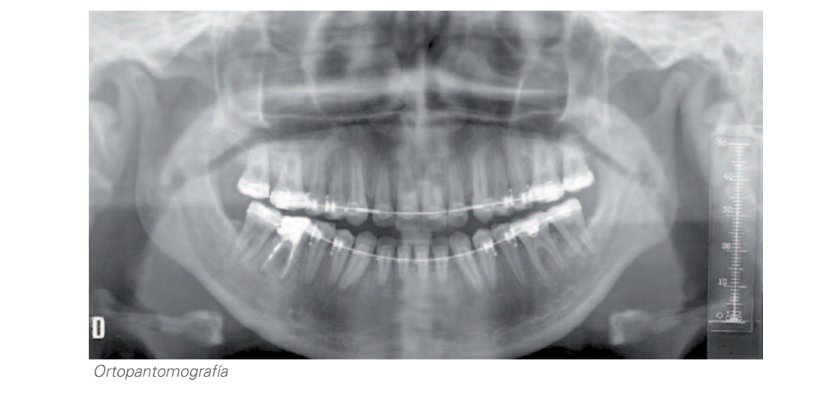
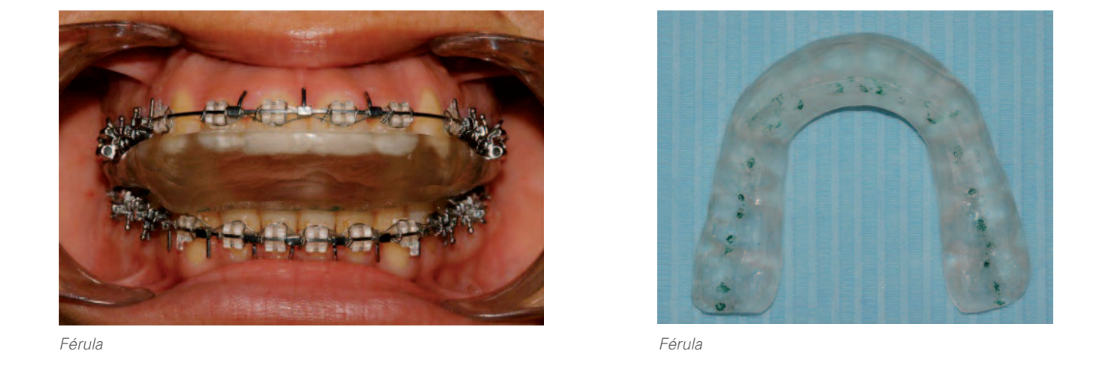
Оскільки у пацієнтки спостерігається морфологічна зміна обох кондилів, менший розмір лівого кондилу порівняно з правим та помітна різниця між максимальною інтеркуспідацією та центральним співвідношенням, було вирішено почати з установки шини з метою отримання стабільної кондилярної позиції та підкреслення справжньої величини вертикальної та сагітальної проблеми, щоб мати можливість провести діагностику тривимірної проблеми пацієнтки, відкинувши компенсацію суглоба. Пацієнтку було попереджено, що кондилярна позиція, отримана після використання, не завжди є оборотною і, ймовірно, призведе до комбінованого лікування ортодонтією та ортогнатичною хірургією.
Після використання шини було зафіксовано задню ротацію нижньої щелепи з відповідним збільшенням нижньої вертикальної дименсії, виступу, класу II та відкритого прикусу; а також більшу лабіальну недостатність і ретрузію нижньої щелепи.
Як це зазвичай робиться в будь-якому випадку при плануванні лікування, були встановлені цілі лікування для різних областей, які підлягали впливу, що слугували як орієнтир для комунікації з пацієнтом та між різними фахівцями, а також як критичний елемент для оцінки отриманих результатів. Ці цілі були:
Естетика обличчя.
Естетика зубів.
Функціональна оклюзія.
Періодонтальне здоров'я.
Стабільність.
Задоволеність пацієнта.
На основі цього та прагнучи досягти максимально можливого рівня виконання в кожній з вказаних областей, пацієнтці була запропонована єдина варіант лікування (ортодонтія в поєднанні з ортогнатичною хірургією) через її суглобовий стан, величину зубних переміщень, які потрібно буде здійснити для досягнення цілей на рівні функціональної оклюзії, та можливе погіршення пародонтального стану при примусовому переміщенні зубів відносно альвеолярної кістки, у разі спроби компенсувати дентально-альвеолярну проблему кістки, а також ймовірне покращення в естетиці обличчя.
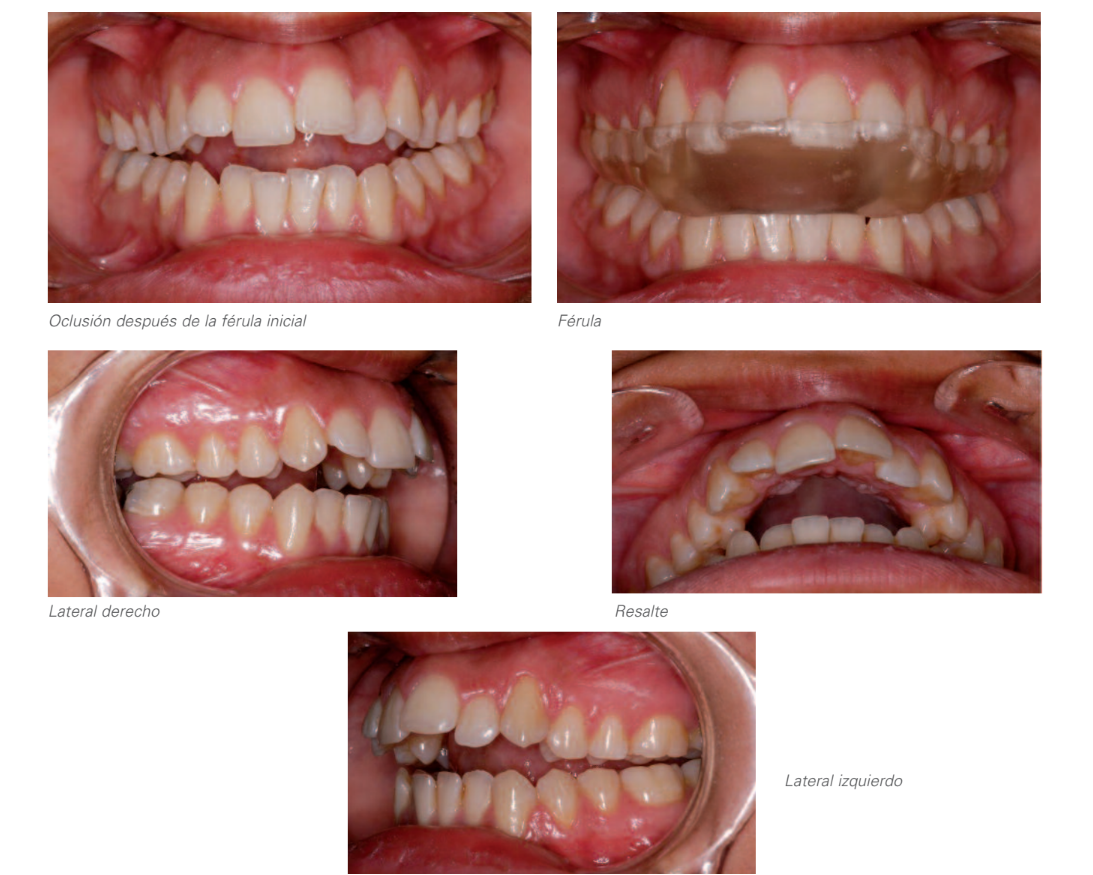
Початкове дослідження
Оклюзія після шини
Комбіноване ортодонтичне лікування з ортогнатичною хірургією:
Ортодонтія:
Під час етапу планування лікування було вирішено, що темпоромандибулярні суглоби пацієнтки є важливим обмежувальним фактором при розробці плану ортодонтії перед хірургією, оскільки вважалося, що менший час лікування, пов'язаний з меншим переміщенням зубів, може призвести до потенційного зниження ризику резорбції condilar. Таким чином, команда мультидисциплінарних фахівців визнавала обмеження, що виникає через неповну декомпенсацію зубної протрузії.
Після завершення ортодонтії перед хірургією, знову стабілізували положення суглоба, намагаючись уникнути помилок у фінальному хірургічному плануванні.
Передопераційне дослідження
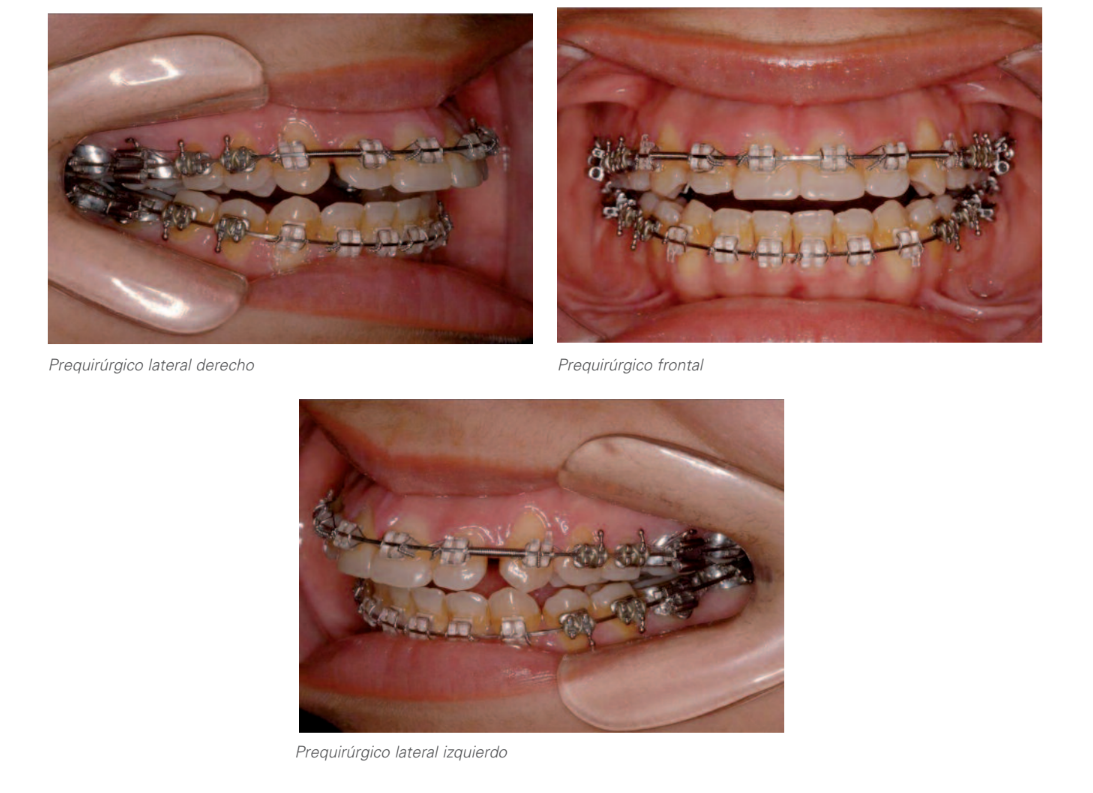
Передопераційна оклюзія після фіксатора
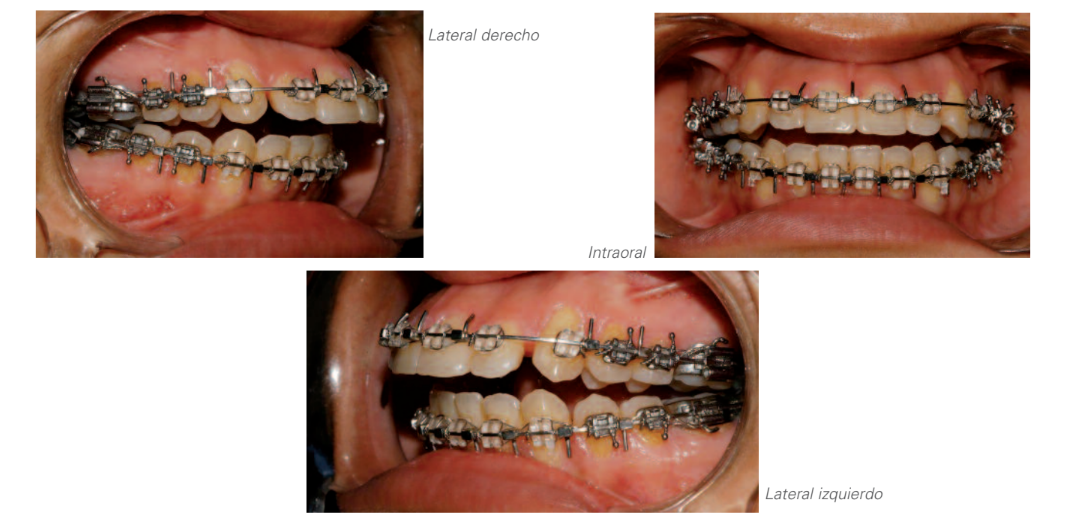
Хірургія:
Під загальною анестезією була проведена багатосегментна остеотомія Лефорта-1 між бічними різцями та іклами; була проведена максимальна експансія на 6 мм на рівні молярів і на 3 мм на рівні іклів. Сегментація дозволила контролювати крутний момент переднього сегмента, який був заглиблений на 4 мм у своїй передній частині, просунувши верхню щелепу на 3 мм. Носова перегородка була укорочена на 5 мм, щоб уникнути перешкод. Ці рухи спричинили значний відкритий прикус, який був закритий за допомогою сагітальної остеотомії нижньої щелепи, що призвело до значного відшарування дистального фрагмента та жорсткої фіксації за допомогою мініпластин і бікортикальних позиційних гвинтів. Після перевірки оклюзії були встановлені два еластики класу II. Передній фрагмент верхньої щелепи залишили без фіксації, і був встановлений скелетний тяговий дріт на передній носовій шпорі. М'язи верхньої губи та периназальних структур були реконструйовані, виконуючи закриття у формі v-y та алярну стрічку.
Нарешті хірургія завершилася геніопластикою з просуванням на 5 мм та вертикальним зменшенням на 3 мм.
Пацієнтку екстубували в операційній та виписали з лікарні через 24 години з двома м'якими еластиками класу II та ще одним скелетним еластиком від верхнього різця до підборіддя.
Постхірургічна ортодонтія:
На етапі постхірургічної ортодонтії було завершено встановлення оклюзії.
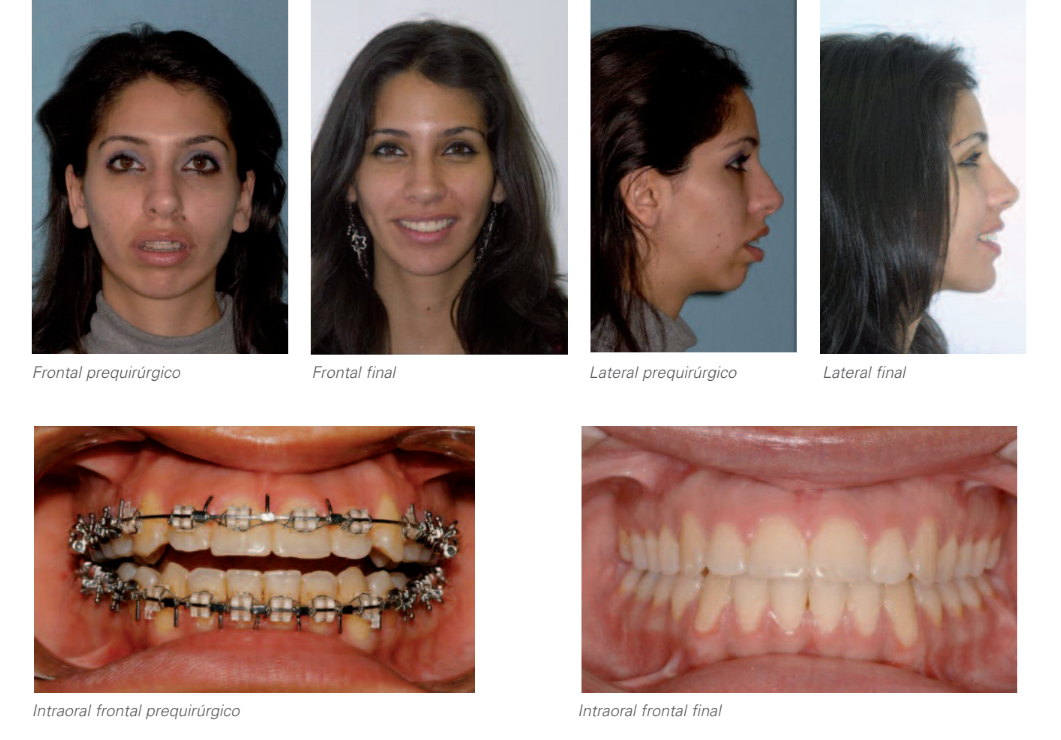
Фінальне дослідження
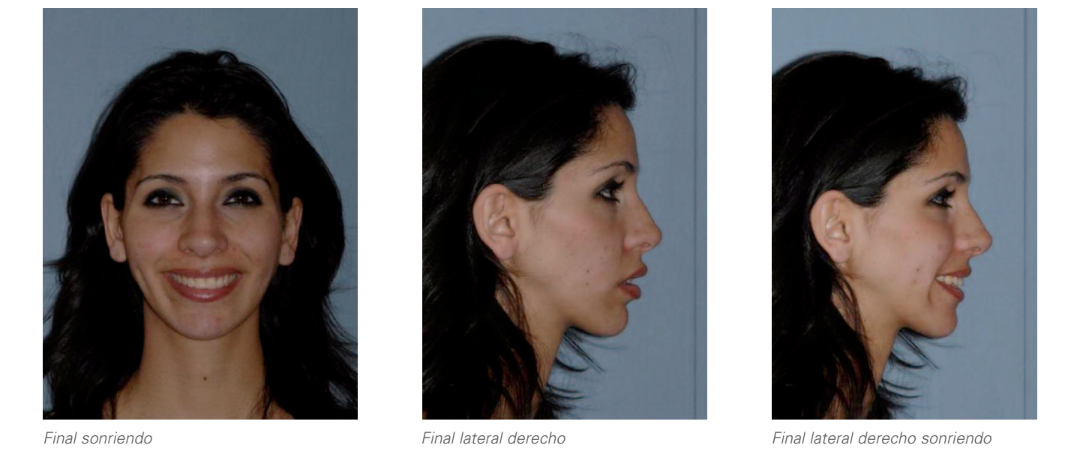
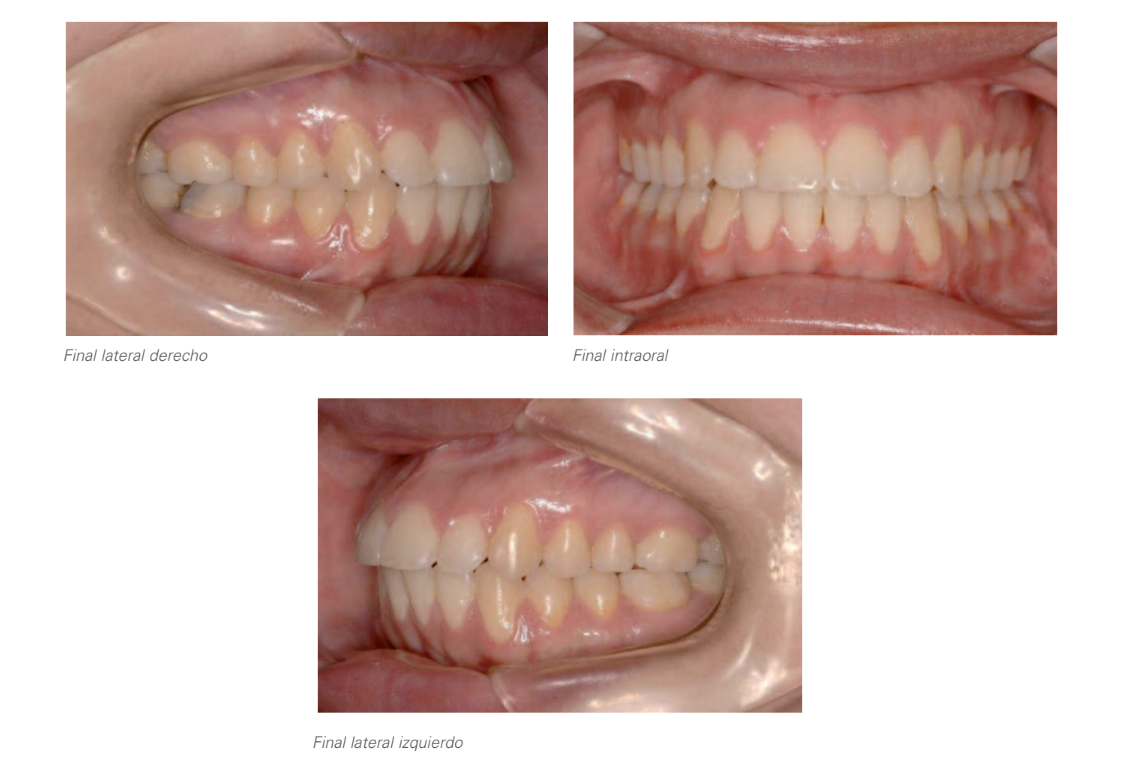
Цей випадок підкреслює важливість діагностики наявності суглобової компенсації в ортодонтії та її інтенсивності, враховуючи можливі джерела помилок, які можуть виникнути, якщо це не буде враховано в діагностиці, плануванні та виконанні лікування, оскільки це може змінити просторові відносини між щелепними кістками та їх відповідними дугами і, таким чином, вплинути на план лікування різних можливих альтернатив. Водночас підкреслюється важливість належного та обережного ортодонтичного-хірургічного управління скелетними проблемами, що виникають внаслідок значної резорбції condilar, для досягнення належної естетики обличчя та зубів, правильної функціональної оклюзії, зберігаючи при цьому пародонтальне здоров'я.
Утримання

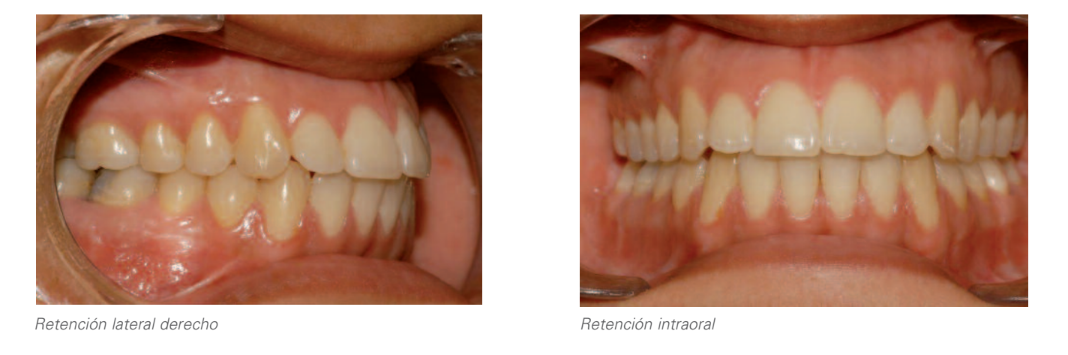
Висновки
Лікування артикулярних компенсацій перед ортодонтичним лікуванням та хірургією дозволяє повністю виявити оклюзійну та лицьову деформацію та здійснити правильне планування. Бімаксилярна хірургія з зміною оклюзійної площини у пацієнтів з долікофаціальним типом обличчя передбачає значне естетичне покращення та поліпшення дихального патерну у цій складній підгрупі пацієнтів.
Порівняння передопераційне - фінальна ситуація
Фе Серрано Мадрігаль, Сезар Колменеро Руїз, Хав'єр Прієто Серрано, Тереса Мартінес Ітурріага
Бібліографія
- Ellis E, Gallo WJ. Метод, який точно передбачає положення верхнього різця при двохщелепній хірургії. J.O.M.S. 42: 402-410. 1984.
- Wolford LM, Chemello PD, Hilliard FW. Зміна оклюзійної площини в ортогнатичній хірургії. J.O.M.S. 51: 730-744. 1993.
- Stansbury C., Evans C, Miloro M. Стабільність корекції відкритого прикусу з сагітальним розщепленням остеотомії та закритою ротацією нижньої щелепи. J.O.M.S. 68: 149-159. 2010.
- Ow A, Kwong LC. Скелетна стабільність та ускладнення двостороннього сагітального розщеплення та остеогенезу дистракції нижньої щелепи. Огляд на основі доказів. J.O.M.S. 67: 2344-2353. 2009.

