Mudança de plataforma versus implantes de plataforma regular: resultados pós-carregamento de 5 anos de um ensaio clínico randomizado
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
Resumo
Objetivo: Comparar os resultados clínicos e radiográficos de implantes de mudança de plataforma (PS) e implantes de plataforma regular (RP).
Materiais e métodos: Este estudo foi projetado como um ensaio clínico randomizado e controlado de boca dividida. Dezoito pacientes, com pré-molares ou molares únicos ausentes bilateralmente a serem restaurados com coroas únicas suportadas por implante, foram inscritos consecutivamente. Os locais dos implantes foram aleatoriamente designados para serem tratados de acordo com o conceito PS (grupo PS), ou com diâmetros de implante–abutment correspondentes (grupo RP). Um total de 36 implantes foram colocados em osso cicatrizado, com um torque de inserção entre 35 e 45 Ncm, de acordo com um protocolo de uma etapa. Todos os implantes foram carregados com uma coroa provisória retida por parafuso 3 meses após a inserção do implante. Coroas únicas definitivas retidas por parafuso foram entregues 2 meses depois. As medidas de resultado foram taxas de sobrevivência do implante e prostética, complicações biológicas e prostéticas, mudanças no nível ósseo marginal (MBL), profundidade de sondagem periodontal (PPD) e sangramento à sondagem (BOP). Dados clínicos foram coletados na colocação do implante (linha de base), carregamento do implante (3 meses depois) e aos 9, 36 e 60 meses após o carregamento.
Resultados: Um paciente desistiu após 4 anos de acompanhamento. Nenhum implante falhou e nenhuma complicação protética foi registrada durante o período do estudo. Um paciente apresentou inflamação mucosa com BOP positivo (grupo RP) após 3 meses e três pacientes tiveram inflamação mucosa peri-implantar bilateral com BOP positivo aos 6, 24 e 36 meses, respectivamente. Nenhuma outra complicação biológica foi registrada até 60 meses de acompanhamento. Não houve diferenças estatisticamente significativas entre os grupos para complicações (3/18 versus 4/18; P = 1.0). Nove meses após a carga, a média de MBL foi de 0.93 ± 0.26 mm (IC 95% 0.81 a 1.05) para implantes RP e 0.84 ± 0.2 mm (IC 95% 0.73 a 0.95) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0.18). Trinta e seis meses após a carga, a média de MBL foi de 1.09 ± 0.3 mm (IC 95% 0.95 a 1.24) no grupo RP e 1.06 0.24 mm (IC 95% 0.94 a 1.17) no grupo PS, sem diferença estatisticamente significativa entre os grupos (P = 0.70). Sessenta meses após a carga, a média de MBL foi de 1.24 ± 0.39 mm (IC 95% 1.05 a 1.43) no grupo RP e 1.20 ± 0.21 mm (IC 95% 1.01 a 1.39) no grupo PS, sem diferença estatisticamente significativa entre os grupos (P = 0.85). A média de PPD foi de 2.58 0.58 mm (IC 95% 2.32 a 2.84) no grupo RP e 2.40 ± 0.72 mm (IC 95% 2.21 a 2.59) no grupo PS aos 60 meses de acompanhamento, sem diferença estatisticamente significativa entre os grupos (P = 0.49). A média de BOP foi de 0.90 ± 0.88 (IC 95% 0.58 a 1.22) no grupo RP e 0.93 ± 0.97 (IC 95% 0.51 a 1.35) no grupo PS aos 60 meses de acompanhamento, sem diferença estatisticamente significativa entre os grupos (P = 0.85)
Conclusões: Implantes restaurados de acordo com o conceito PS e diâmetros de implante–abutment correspondentes mostraram resultados clínicos e radiográficos comparáveis até 5 anos após a carga.
Introdução
A perda de osso marginal peri-implantar é inevitável e sugere-se que esteja relacionada ao estabelecimento de uma microflora patogênica que causa inflamação mucosa e reabsorção óssea progressiva. Um grande número de estudos investigando implantes com abutment correspondente relataram uma remodelação óssea inicial de até 2 mm durante o primeiro ano de carga. Vários fatores parecem contribuir para esse evento fisiológico, incluindo, mas não se limitando ao design do implante, conexão implante–abutment e estabelecimento da largura biológica. Além disso, estresse biomecânico, posição da plataforma do implante e desajuste da estrutura poderiam estar negativamente envolvidos nesse processo e eventualmente afetar a remodelação óssea peri-implantar fisiológica.
Alguns ensaios clínicos mostraram que implantes com mudança de plataforma (PS) tiveram significativamente menos reabsorção óssea em comparação com a conexão tradicional de implante–abutment de diâmetro correspondente. A justificativa para essa abordagem é localizar a micro-fenda da conexão implante–abutment longe da área de contato osso-implante, sugerindo que uma plataforma alternada pode prevenir ou reduzir a perda óssea marginal. Apesar das evidências iniciais questionáveis de um efeito positivo do conceito PS na estabilidade óssea marginal, outros estudos relataram resultados semelhantes em comparação com o procedimento convencional.
Um relatório interim de 9 meses após a carga de um ensaio anterior conduzido pelos autores mostrou que implantes PS e implantes de plataforma regular (RP) têm resultados clínicos e radiográficos semelhantes em substituições de dentes únicos. Esses dados foram confirmados pelos resultados de 3 anos após a carga.
No presente estudo, a hipótese nula de que não há diferenças nos resultados clínicos e radiográficos entre implantes PS e RP, na substituição de dentes únicos, foi testada contra a hipótese alternativa de diferenças, até 5 anos após a carga. Este ensaio é relatado de acordo com a declaração CONSORT (http://www.consort-state ment.org) para melhorar a qualidade do relato de ensaios randomizados de grupos paralelos.
Materiais e métodos
Desenho do estudo e seleção de pacientes
Este estudo foi projetado como um ensaio controlado, randomizado e prospectivo, de boca dividida. Os pacientes foram recrutados em três centros diferentes entre novembro de 2011 e fevereiro de 2013. O estudo foi conduzido de acordo com as diretrizes da Declaração de Helsinque e todos os participantes forneceram consentimento informado por escrito antes da inscrição. Os pacientes foram tratados pelo mesmo dentista (SM). Os dados foram analisados na Unidade de Odontologia do Hospital Universitário de Sassari, Itália.
Os pacientes foram selecionados de acordo com os seguintes critérios de inclusão e exclusão.
Critérios de inclusão:
- idade ≥ 18 anos
- necessidade de uma única coroa suportada por implante bilateral na área posterior
- relação interoclusal estável
- altura óssea residual ≥ 10
- largura óssea residual ≥ 6 mm com pelo menos 5 mm de gengiva queratinizada na crista
- ter fornecido consentimento informado por escrito.
Critérios de exclusão:
- contraindicações gerais para cirurgia de implante
- falta de dentição oclusal na área destinada à colocação do implante
- periodontite
- bruxismo severo
- imunossupressão
- histórico anterior de irradiação da região da cabeça e pescoço
- diabetes descontrolado
- fumante pesado (> 10 cigarros/dia)
- profundidade de sondagem de bolsa (PPD) e/ou sangramento à sondagem (BOP) 25%
- tratamento atual ou passado com bisfosfonatos
- uso de substâncias
- transtorno psiquiátrico
- incapacidade de completar um acompanhamento de 5 anos após a carga
- lactação
- torque de inserção do implante inferior a 35 Ncm na colocação do implante.
Procedimentos clínicos
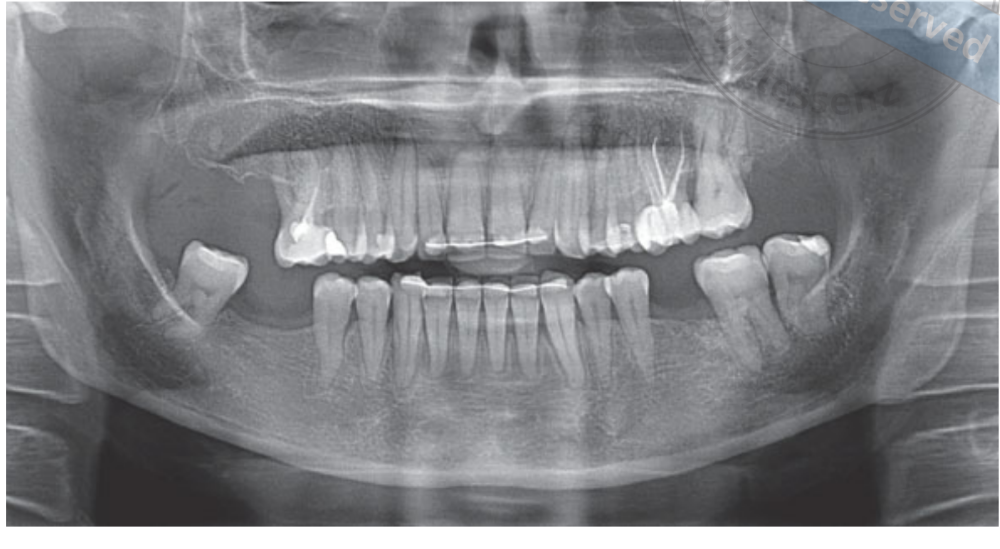
Todos os pacientes foram avaliados clinicamente e seu histórico médico foi registrado. Triagem preliminar e radiografias (Fig 1) foram realizadas para avaliar a elegibilidade dos potenciais pacientes. Pacientes que atenderam aos critérios de seleção receberam tratamento de higiene bucal e uma tomografia computadorizada de feixe cônico (CBCT, Imaging Sciences International, Hatfield, PA, EUA).
875/125 mg de amoxicilina/ácido clavulânico (Augmentin, GlaxoSmithKline, Verona, Itália) foram administrados duas vezes ao dia, desde 1 hora antes da colocação do implante até 6 dias após a cirurgia. Antes da colocação do implante, os pacientes enxaguaram a boca por 1 minuto com enxaguante bucal de 0,2% de clorexidina (Curasept, Curaden Healthcare, Saronno, Varese, Itália). A anestesia local foi induzida usando articaína com adrenalina (1:100.000; Pierrel, Milão, Itália) imediatamente antes da cirurgia. Um retalho minimamente invasivo foi projetado com uma incisão intra-sulcular e crestal, sem incisões de liberação. Brocas para implante foram usadas para preparar o local do implante de acordo com a densidade óssea e as instruções do fabricante. Uma vez que o local do implante foi preparado para receber um implante de 4,3 ou 5,0 mm de diâmetro, o envelope contendo um código de randomização para atribuir o local do PS e do RP foi aberto por um médico independente cego. Implantes (NobelReplace Tapered Groovy, Nobel Biocare, Gotemburgo, Suécia) com superfície anodizada foram colocados com um torque de inserção entre > 35 e < 45 Ncm. Um local recebeu implantes NobelReplace Platform Shift de 8 ou 10 mm de comprimento, com diâmetro de corpo de 4,3 mm e interface implante-abutment de 3,5 mm (plataforma estreita [NP], fúcsia), ou diâmetro de corpo de 5,0 mm com interface implante-abutment de 4,3 mm (RP, amarelo). O local contralateral recebeu implantes idênticos (grupo RP) com diâmetros de implante-abutment correspondentes (4,3 mm, amarelo; ou 5,0 mm, azul; Fig 2). Abutments de cicatrização foram conectados aos implantes no momento da cirurgia. Os retalhos foram suturados com suturas Vicryl 4.0 (Vicryl, Ethicon J&J International, Sint-Stevens-Woluwe, Bélgica).
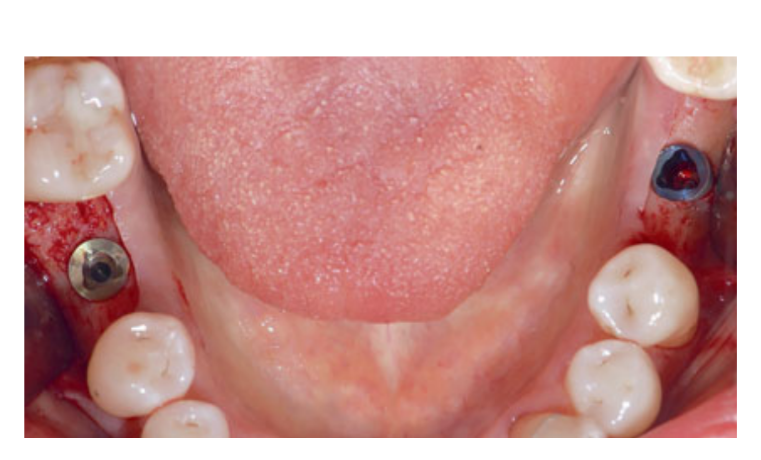
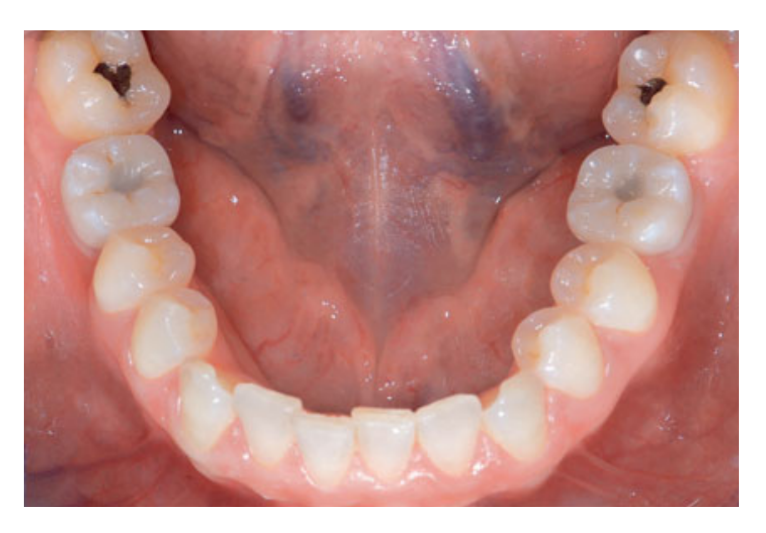
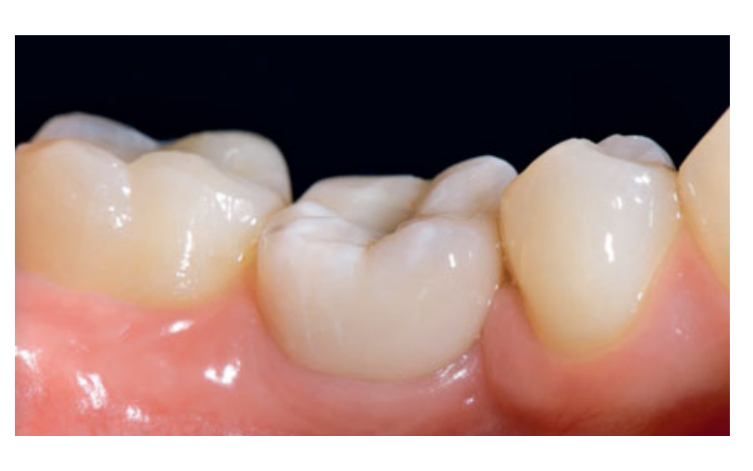
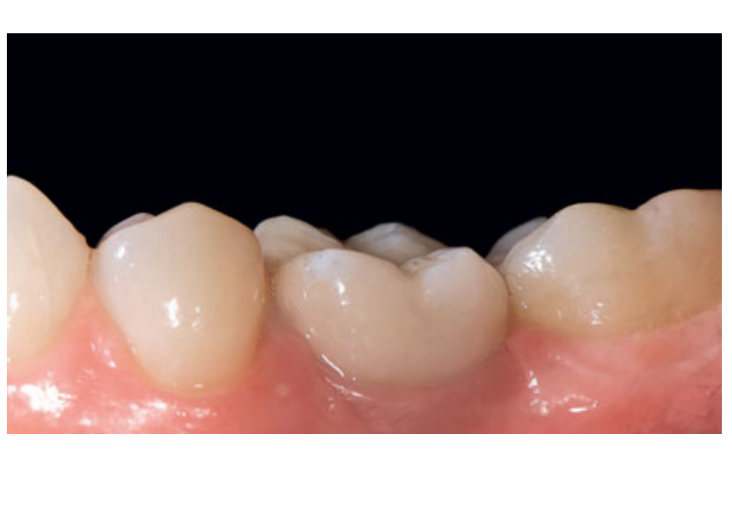
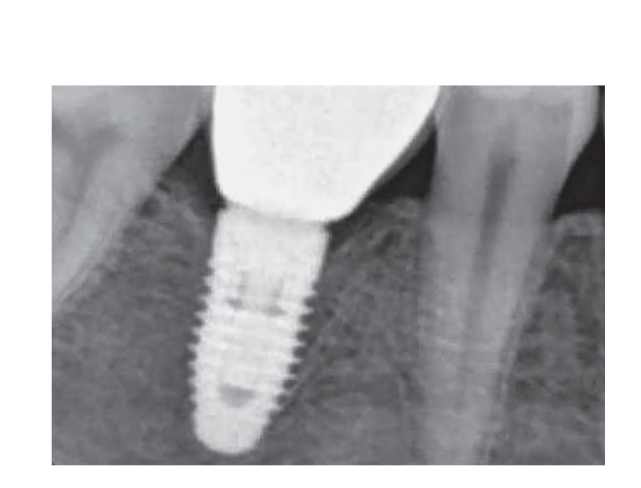
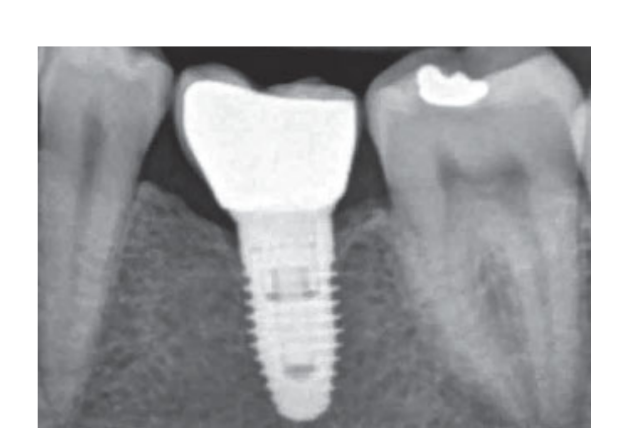
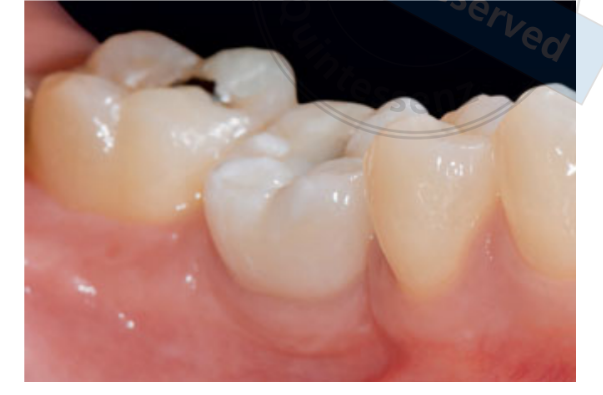
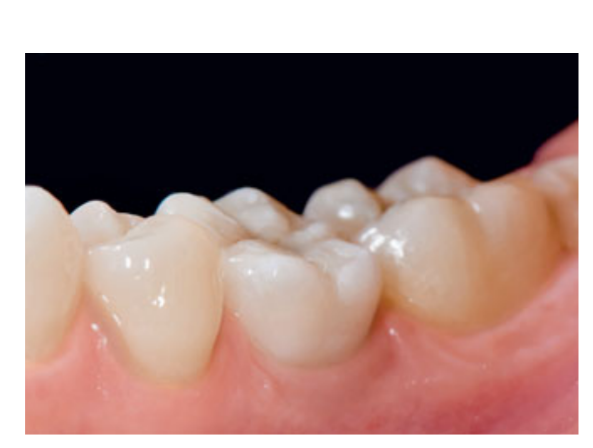
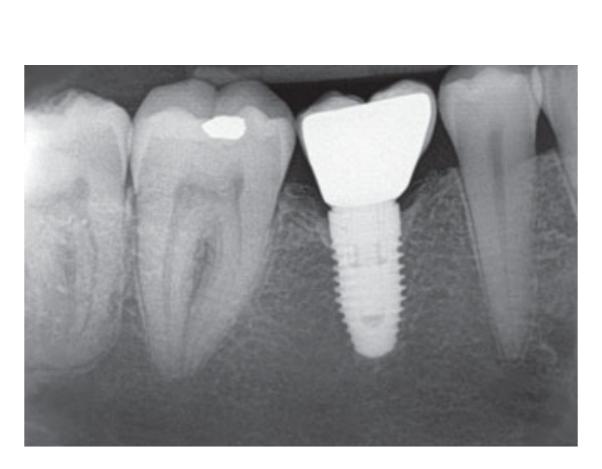
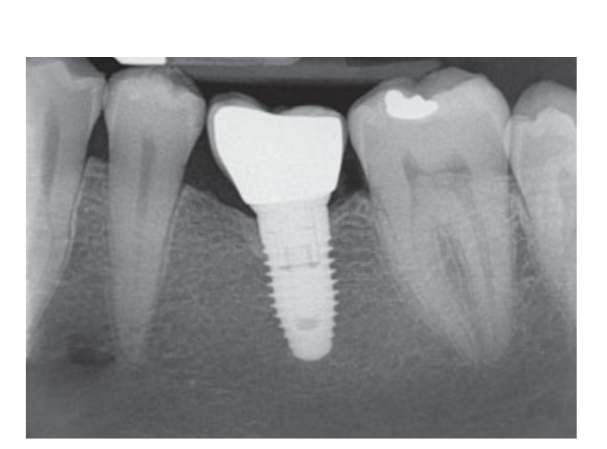
80 mg de cetoprofeno (Oki, Dompe, Milão, Itália) foi prescrito duas ou três vezes ao dia pelo tempo que fosse necessário. Os pacientes foram instruídos a enxaguar com 0,2% de clorexidina (Curasept) por 2 semanas e a manter uma dieta macia por 10 dias. Os pontos foram removidos após 2 semanas. Três meses após a colocação, a estabilidade do implante foi verificada manualmente, e impressões definitivas foram feitas. Após 1 semana, coroas provisórias de resina retidas por parafuso, baseadas em pilares temporários de titânio, foram entregues. Seis meses após a colocação do implante, coroas definitivas retidas por parafuso de metal ou cerâmica de zircônia foram entregues (Figs 3 a 5). O acompanhamento clínico e radiografias intraorais foram agendados na colocação do implante (linha de base), na carga do implante (3 meses depois) e aos 9, 36 e 60 meses após a carga (Figs 6 a 11). Os pacientes foram então inscritos em um programa de higiene bucal com consultas de retorno a cada 3 meses no primeiro ano e, em seguida, duas vezes por ano.
As seguintes medidas de resultado foram registradas.
- Falha do implante/protese: Remoção de implantes ditada pela mobilidade do implante, perda progressiva de osso marginal, infecção ou fratura do implante. A estabilidade dos implantes individuais foi medida pelo prostodontista (PM) no momento da entrega da coroa provisória e definitiva (3 e 6 meses após a colocação do implante) aplicando 35 Ncm de torque de remoção. Um ano após a colocação do implante, a estabilidade do implante foi testada manualmente pelo mesmo prostodontista com dois cabos de espelho dental.
- Complicações: Fraturas ou lascas da coroa cerâmica provisória ou definitiva, mobilidade do pilar e complicações biológicas, como infecção de ferida ou do implante, mucosite, abscessos ou peri-implantite, foram registradas durante todo o período de acompanhamento.
- Níveis de osso marginal (MBLs): Os MBLs peri-implantares foram avaliados em radiografias digitais intraorais feitas com a técnica paralela no momento da colocação do implante, e aos 3, 9, 36 e 60 meses após a carga. As radiografias foram aceitas ou rejeitadas para avaliação com base na clareza das roscas do implante. Um radiologista, não envolvido anteriormente no estudo, avaliou todas as radiografias. As distâncias do osso interproximal mesial e distal até a interface horizontal entre o implante e o pilar (ponto de referência) foram medidas com uma ferramenta de medição de software (Digora for Windows 2.8, Soredex, Tuusula, Finlândia) que foi calibrada para cada imagem em relação ao espaço entre duas roscas até a mais próxima 0,1 mm. As medições mesiais e distais foram registradas em relação ao eixo do implante e foram médias.
- Parâmetros periodontais: PPD e BOP foram medidos por um operador cego não envolvido anteriormente no estudo, com uma sonda periodontal (PCP-UNC 15, Hu-Friedy Manufacturing, Chicago, IL, EUA) aos 3, 9, 36 e 60 meses após a carga. Três valores vestibulares e três linguais foram coletados para cada implante.
Tamanho da amostra e randomização
Uma vez que este estudo foi inicialmente planejado para ser preliminar a um ensaio clínico maior, um cálculo de tamanho de amostra a priori não foi realizado. Em cada paciente, o molar ou pré-molar direito ou esquerdo foi alocado aleatoriamente para receber implantes PS ou RP. O código de randomização foi criado usando software de computador (Excel, Microsoft, Redmond, WA, EUA) combinando uma sequência de números aleatórios não consecutivos correspondendo aos dois procedimentos diferentes (implantes PS versus RP) com o dente direito ou esquerdo, e foi atribuído por um operador independente não envolvido no ensaio, e os números foram colocados em envelopes opacos. O local esquerdo foi alocado conforme indicado no envelope, e o local contralateral foi tratado durante a mesma sessão, de acordo com a outra intervenção. Os dados foram coletados em planilhas (Microsoft Office Excel) por um médico independente na Unidade de Odontologia, Universidade de Sassari, Itália.
Análise estatística
Análises estatísticas foram realizadas usando o software QI Macros SPC (ver. 2010, KnowWare International, Denver, CO, EUA) para Microsoft Office Excel. Todos os valores foram apresentados como média e diferença média, com desvio padrão (DP) e intervalos de confiança (IC) de 95%. As diferenças na proporção de pacientes com falhas de prótese, falhas de implante e complicações (resultados dicotômicos) foram comparadas entre os grupos usando o teste de McNemar. A razão de chances (OR) foi utilizada para avaliar a possível associação entre intervenções e complicações. As diferenças médias de resultados contínuos (MBL, PPD e BOP) entre os grupos foram comparadas usando testes t pareados correspondentes realizados no nível de significância de 95%. Testes múltiplos foram corrigidos de acordo com o método de Bonferroni.
Resultados
No total, 25 pacientes foram selecionados para elegibilidade, mas sete pacientes não atenderam aos critérios de seleção pelos seguintes motivos: três recusaram-se a aderir a um acompanhamento clínico e radiológico rigoroso, três tinham altura óssea insuficiente e um tinha largura óssea insuficiente. Dezoito pacientes (8 homens, 10 mulheres), com uma idade média de 48 anos (variando de 28 a 70), foram considerados elegíveis e tratados consecutivamente. No total, 36 implantes foram colocados em locais cicatrizados com um torque de inserção variando entre 35 e 45 Ncm. Um paciente desistiu do estudo após 4 anos. Não houve desvio do protocolo original. Os dados foram coletados na linha de base (colocação do implante) e após 3 (carga do implante), 9, 36 e 60 meses.
Não houve mobilidade, infecção ou fratura dos implantes. Todos os implantes estavam estáveis ao final do estudo. Nenhuma complicação protética foi observada. Nenhuma complicação biológica maior foi registrada em nenhum dos grupos de tratamento. Um paciente apresentou inflamação mucosa com BOP positivo (grupo RP) após 3 meses. Um paciente teve inflamação mucosa peri-implantar bilateral com BOP positivo após 6 meses. Outros dois pacientes apresentaram inflamação mucosa bilateral 24 e 30 meses após a carga, com BOP positivo. Todos esses pacientes mantiveram boa higiene oral utilizando programas de promoção da saúde bucal. Após isso, a inflamação peri-implantar foi resolvida, e nenhuma outra complicação foi registrada até 60 meses de acompanhamento. No geral, não houve diferença estatisticamente significativa entre os grupos (3/18 versus 4/18; P = 1.0; OR 1.333; 95% CI 0.3467 a 5.1272).
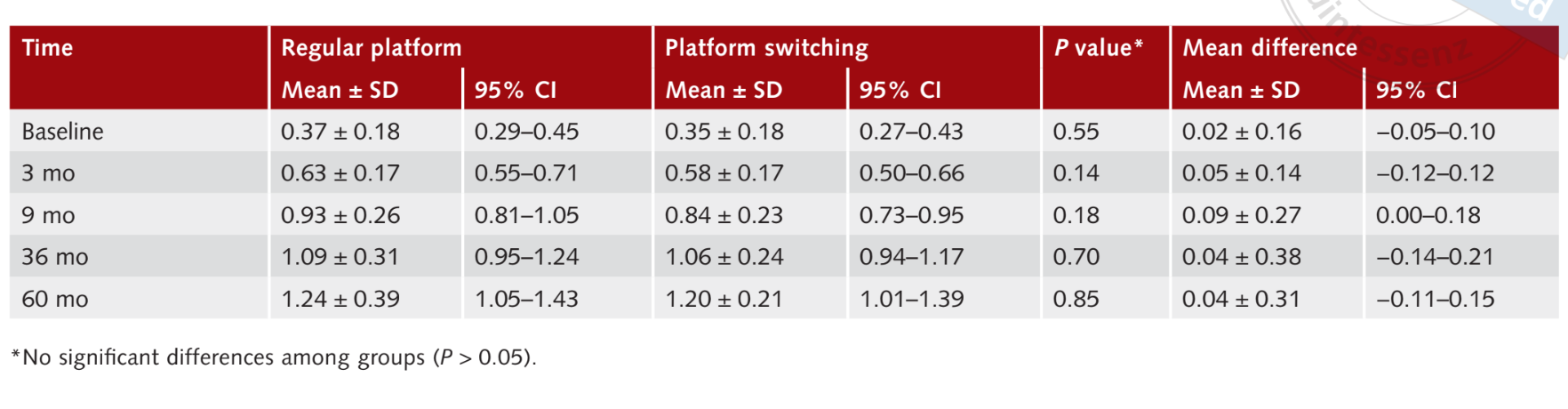
A média de MBL 3 meses após a carga foi de 0.6 ± 0.17 mm (95% CI 0.55 a 0.71 mm) para implantes RP e 0.58 ± 0.17 mm (95% CI 0.50 a 0.66 mm) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0.14). Nove meses após a carga, a média de MBL foi de 0.9 ± 0.26 mm (95% CI 0.81 a 1.05 mm) para implantes RP e 0.84 ± 0.2 (95% CI 0.73 a 0.95 mm) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0.18). Trinta e seis meses após a carga, a média de MBL foi de 1.09 ± 0.3 (95% CI 0.95 a 1.24 mm) no grupo RP e 1.06 ± 0.24 mm (95% CI 0.94 a 1.17 mm) no grupo PS, sem diferença estatisticamente significativa entre os grupos (P = 0.70). Sessenta meses após a carga, a média de MBL foi de 1.24 ± 0.39 mm (95% CI 1.05 a 1.43 mm) no grupo RP e 1.20 ± 0.2 mm (95% CI 1.01 a 1.39 mm) no grupo PS, sem diferença estatisticamente significativa entre os grupos (P = 0.85). Os resultados estão resumidos na Tabela 1.
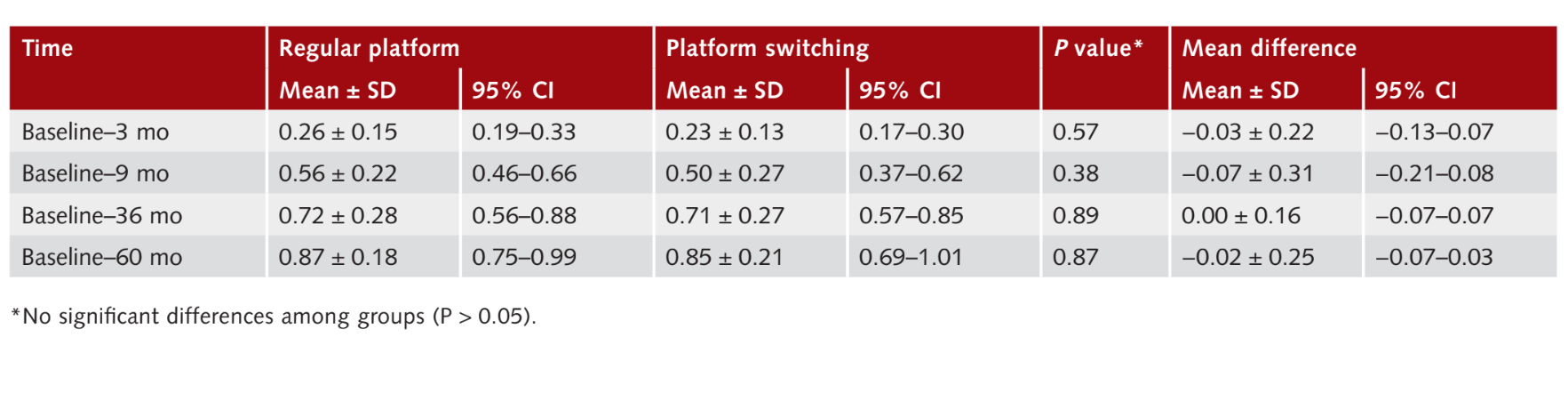
A mudança média na MBL interproximal foi analisada para cada implante. Três meses após a carga, a mudança na MBL foi de 0,26 ± 0,15 mm (IC 95% 0,19 a 0,33 mm) para implantes RP e 0,2 ± 0,1 mm (IC 95% 0,17 a 0,30 mm) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0,57). Nove meses após a carga, a mudança na MBL em relação à linha de base foi de 0,56 ± 0,22 mm (IC 95% 0,46 a 0,66 mm) para implantes RP e 0,50 ± 0,27 mm (IC 95% 0,37 a 0,62 mm) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0,38). A mudança na MBL entre 36 meses após a carga e a linha de base foi de 0,72 ± 0,28 mm (IC 95% 0,56 a 0,88) no grupo RP e 0,71 0,27 mm (IC 95% 0,57 a 0,85), sem diferença estatisticamente significativa entre os grupos (P 0,89). Sessenta meses após a carga, a mudança na MBL foi de 0,87 0,18 mm (IC 95% 0,75 a 0,99 mm) para implantes RP e 0,85 ± 0,21 mm (IC 95% 0,69 a 1,01 mm) para implantes PS. Nenhuma diferença estatisticamente significativa foi observada entre os grupos (P = 0,87). Os resultados estão resumidos na Tabela 2.
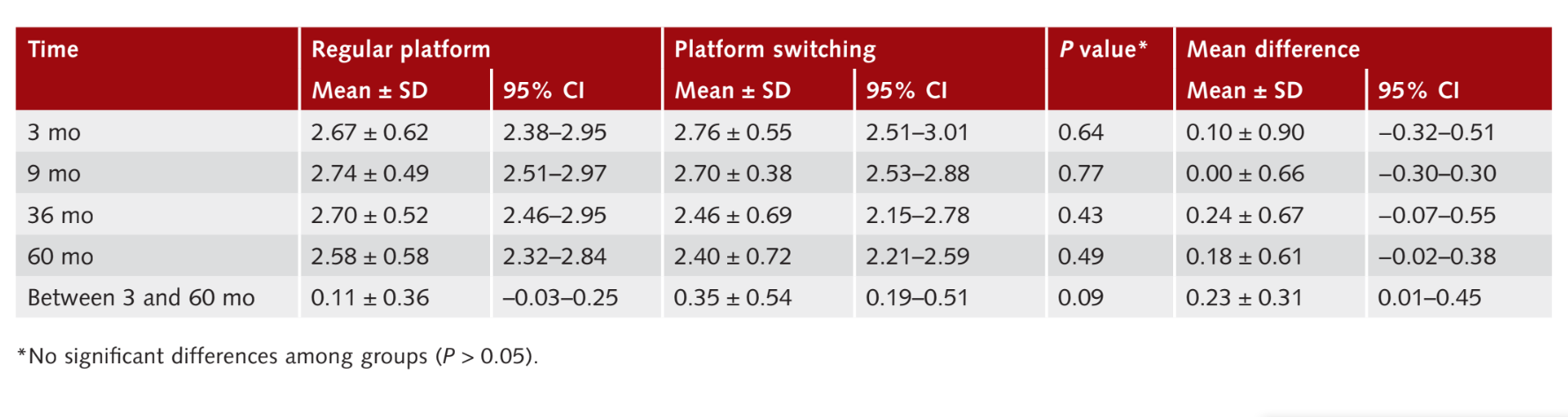
Medidas de profundidade de sondagem
Nove meses após a carga (1 ano após a colocação do implante), os valores médios de PPD foram 2,74 ± 0,49 mm (IC 95% 2,51 a 2,97 mm) para implantes RP e 2,70 ± 0,38 mm (IC 95% 2,53 a 2,88 mm) para implantes PS, sem diferença estatisticamente significativa entre os grupos (P = 0,77). Trinta e seis meses após a carga, os valores médios de PPD foram 2,70 ± 0,52 mm (IC 95% 2,46 a 2,95 mm) para o grupo RP e 2,46 ± 0,69 mm (IC 95% 2,15 a 2,78 mm) para o grupo PS, sem diferença estatística entre os grupos (P = 0,43). Sessenta meses após a carga, os valores médios de PPD foram 2,58 ± 0,58 mm (IC 95% 2,32 a 2,84 mm) para o grupo RP e 2,40 ± 0,72 mm (IC 95% 2,21 a 2,59 mm) para o grupo PS, sem diferença estatística entre os grupos (P 0,49). Durante todo o exame de acompanhamento, as mudanças nos valores de PPD foram 0,1 ± 0,36 mm (IC 95% −0,03 a 0,25 mm) no grupo RP e 0,35 ± 0,54 mm (IC 95% 0,19 a 0,51 mm) no grupo PS (P = 0,09). Os resultados estão resumidos na Tabela 3.
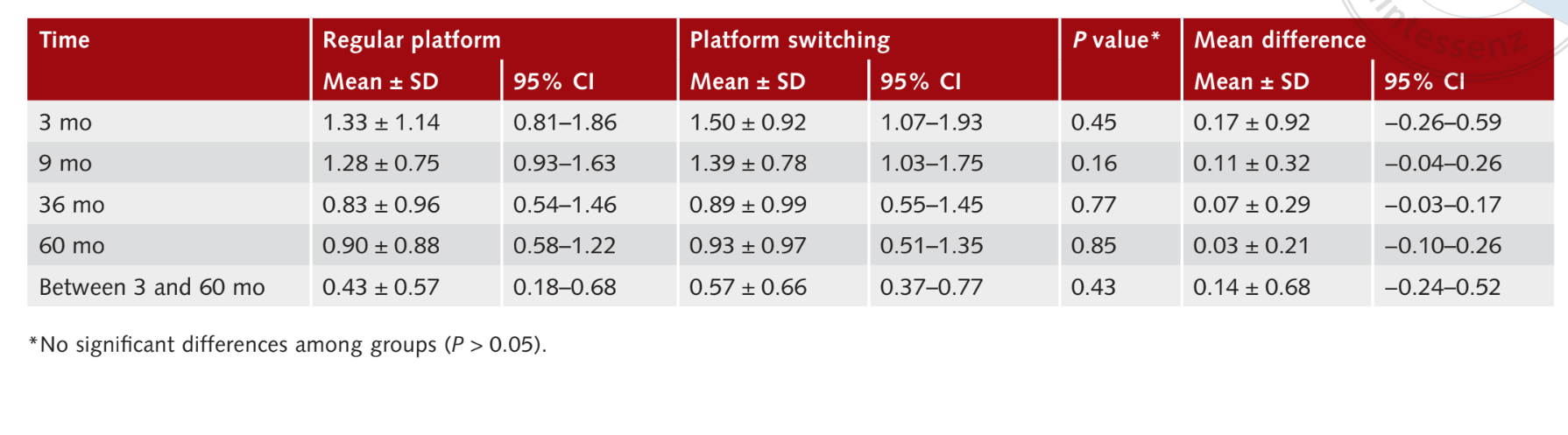
Sangramento ao sondar
Os valores médios de BOP medidos 9 meses após a carga do implante foram 1.28 ± 0.75 (IC 95% 0.93 a 1.63) para implantes RP e 1.39 ± 0.78 (IC 95% 1.03 a 1.75) para implantes PS, sem diferença estatisticamente significativa entre os grupos (P = 0.16). Sessenta meses após a carga, os valores médios de BOP foram 0.90 ± 0.88 (IC 95% 0.58 a 1.22) no grupo RP e 0.93 ± 0.97 (IC 95% 0.51 a 1.35) no grupo PS, sem diferença estatística (P = 0.85). Durante todo o exame de acompanhamento, as mudanças nos valores de BOP foram 0.4 ± 0.57 (IC 95% 0.18 a 0.68) no grupo RP e 0.57 ± 0.66 (IC 95% 0.37 a 0.77) no grupo PS (P = 0.43). Os resultados estão resumidos na Tabela 4.
Discussão
O objetivo deste estudo foi comparar os resultados clínicos e radiográficos de implantes PS e RP. A hipótese nula de que não há diferenças nos resultados clínicos e radiográficos entre implantes PS e RP na substituição de dentes únicos foi testada em relação à hipótese alternativa de diferenças. No geral, os resultados após 60 meses de carga confirmaram os dois relatórios preliminares aos 9 e 36 meses pós-carga14,15, demonstrando que os implantes restaurados de acordo com o conceito PS apresentaram resultados semelhantes aos implantes com diâmetros de implante–abutment correspondentes (RP) quando comparados nos mesmos pacientes.
A principal limitação deste estudo foi a falta de ocultação da alocação. O envelope contendo o código de randomização foi aberto antes da colocação do implante, quando deveria ter sido aberto na conexão do abutment de cicatrização. No entanto, este estudo foi projetado como um ensaio clínico controlado randomizado em boca dividida, evitando possível influência do biotipo do paciente, densidade óssea e/ou estilo de vida, e um acompanhamento médio (5 anos) foi alcançado por quase todos os pacientes envolvidos (um paciente desistiu). Outras limitações foram que um cálculo de tamanho de amostra a priori não foi realizado, portanto, um tamanho de amostra pequeno pode ter ocultado algumas diferenças entre os grupos.
A perda de osso marginal ao redor de diferentes tipos de implantes ocorre independentemente de quaisquer esforços feitos para preveni-la. Várias teorias surgiram na última década que apoiam a ideia de que a reabsorção óssea peri-implantar é mediada pela resposta inflamatória do osso, mas este tópico ainda é controverso. Recentemente, Esposito et al, em um ensaio clínico randomizado de 5 anos pós-carregamento comparando implantes com conexão interna e mudança de plataforma, e conexões externas e sem mudança de plataforma, não encontraram diferenças estatisticamente significativas entre os dois diferentes tipos de conexão e design de pescoço. Bateli et al sugeriram que uma abordagem multifatorial é necessária para preservar o osso marginal ao redor dos implantes dentários. Outros resultados de estudos clínicos e revisões sistemáticas sugerem que a reabsorção óssea ao redor dos implantes pode ser reduzida movendo a junção implante–abutment medialmente a partir da crista óssea. Atieh et al, em uma revisão sistemática, concluíram que implantes com mudança de plataforma apresentaram menor reabsorção óssea em comparação com implantes RP, e que o grau de reabsorção óssea marginal está inversamente correlacionado ao desajuste implante–abutment. Algumas revisões sistemáticas recentes mostraram resultados menos entusiásticos, sugerindo uma interpretação cautelosa desses resultados devido à heterogeneidade dos estudos incluídos. Assim, os resultados do presente ensaio clínico randomizado confirmaram os primeiros resultados de 9 meses e 36 meses pós-carregamento de que implantes com PS parecem não preservar melhor o osso crestal em comparação com implantes com conexão tradicional implante–abutment.
Deve-se notar que a maioria dos estudos comparativos testou implantes de diâmetro largo versus implantes de diâmetro regular, ambos restaurados com o mesmo pilar. Em contraste, na pesquisa atual, foram utilizados implantes com diâmetros idênticos em um desenho de boca dividida.
Foi assumido no primeiro relatório preliminar que implantes com o mesmo diâmetro inseridos em cada paciente teriam resultados semelhantes; isso foi confirmado no relatório de médio prazo e é apoiado por mais evidências no presente relatório, 60 meses após a carga. No entanto, devido a limitações do estudo, bem como critérios de inclusão favoráveis, alguns resultados não puderam ser obtidos, como aqueles para largura óssea de < 6mm e uma quantidade mínima de gengiva queratinizada de 5 mm. Outra razão para resultados comparáveis entre as abordagens pode estar relacionada aos procedimentos de manutenção regulares, resultando em tecidos peri-implantares saudáveis. Finalmente, a investigação foi focada apenas em dentes únicos, e os dentes vizinhos podem ter contribuído para a preservação dos tecidos peri-implantares. Assim, o efeito do conceito PS permanece controverso.
Conclusões
Os resultados clínicos e radiográficos de implantes restaurados de acordo com o conceito PS em comparação com implantes restaurados com diâmetros de implante–abutment correspondentes são comparáveis, até 5 anos após a carga.
Referências
- Albrektsson T, Zarb G, Worthington P, Eriksson AR. A eficácia a longo prazo dos implantes dentários atualmente utilizados: uma revisão e critérios propostos de sucesso. Int J Oral Maxillofac Implants 1986;1:11–12.
- Pozzi A, Agliardi EL, Tallarico M, Barlattani A. Resultados clínicos e radiológicos de dois implantes com diferentes interfaces protéticas e configurações de pescoço: ensaio clínico randomizado e controlado de boca dividida. Clin Implant Dent Relat Res 2014;16:96–106.
- Lindhe J, Meyle J; Grupo D do Workshop Europeu sobre Periodontologia. Doenças peri-implantares: Relatório de Consenso do Sexto Workshop Europeu sobre Periodontologia J Clin Periodontol 2008;35(8 Suppl):282–285.
- Lang NP, Berglundh T, em nome do Grupo de Trabalho 4 do Sétimo Workshop Europeu sobre Periodontologia. Doenças periimplantares: onde estamos agora? Consenso do Sétimo Workshop Europeu sobre Periodontologia. J Clin Periodontol 2011;38(Suppl 11):178–181.
- Rungsiyakull C, Rungsiyakull P, Li Q, Li W, Swain M. Efeitos da inclinação oclusal e carga na remodelação óssea mandibular: um estudo de elementos finitos. Int J Oral Maxillofac Implants 2011;26:527–537.
- Grunder U, Gracis S, Capelli M. Influência da relação 3-D entre osso e implante na estética. Int J Periodontics Restorative Dent 2005;25:113–119.
- Assunção WG, Gomes EA, Rocha EP, Delben JA. Análise de elementos finitos tridimensionais do desajuste vertical e angular em próteses fixas suportadas por implantes. Int J Oral Maxillofac Implants 2011;26:788–896.
- Canullo L, Fedele GR, Iannello G, Jepsen S. Mudança de plataforma e alterações no nível ósseo marginal: os resultados de um ensaio controlado randomizado. Clin Oral Implants Res 2010;21:115–121.
- Strietzel FP, Neumann K, Hertel M. Impacto da mudança de plataforma nas alterações do nível ósseo marginal peri-implantar. Uma revisão sistemática e meta-análise. Clin Oral Implants Res 2015;26:342–358.
- Lazzara RJ, Porter SS. Mudança de plataforma: um novo conceito na odontologia de implantes para controlar os níveis ósseos crestais pós-restauração. Int J Periodontics Restorative Dent 2006;26:9–17.
- Gardner DM. Mudança de plataforma como meio para alcançar a estética do implante. N Y State Dent J 2005;71:34–37.
- Broggini N, McManus LM, Hermann JS, et al. Inflamação peri-implantar definida pela interface implante-abutment. J Dent Res 2006;85:473–478.
- Al-Nsour MM, Chan H-L, Wang H-L. Efeito da técnica de mudança de plataforma na preservação do osso marginal peri-implantar: uma revisão sistemática. Int J Oral Maxillofac Implants 2012;27:138–145.
- Meloni SM, Jovanovic SA, Lolli FM, et al. Mudança de plataforma vs implantes de plataforma regular: resultados de nove meses pós-carga de um ensaio controlado randomizado. Eur J Oral Implantol 2014;7:257–265.
- Meloni SM, Jovanovic SA, Pisano M, Tallarico M. Mudança de plataforma versus implantes de plataforma regular: resultados de 3 anos pós-carga de um ensaio controlado randomizado. Eur J Oral Implantol 2016;9:381–390.
- Bragger U. Uso de radiografias na avaliação de sucesso, estabilidade e falha na odontologia de implantes. Periodontolol 2000 1998;17:77–88.
- Pozzi A, Tallarico M, Moy PK. Resultados de três anos pós-carga de um ensaio controlado randomizado e dividido comparando implantes com diferentes interfaces e design protético em mandíbulas parcialmente edêntulas posteriores. Eur J Oral Implantol 2000;7:47–61.
- Albrektsson T, Dahlin C, Jemt T, Sennerby L, Turri A, Wennerberg A. A perda óssea marginal ao redor de implantes orais é o resultado de uma reação provocada a corpo estranho? Clin Implant Dent Relat Res 2014;16:155–165.
- Esposito M, Maghaireh H, Pistilli R, et al. Implantes dentários com conexões internas versus externas: resultados de 5 anos pós-carga de um ensaio controlado randomizado multicêntrico pragmático. Eur J Oral Implantol 2016; 9: 129–141.
- Bateli M, Att W, Strub JR. Configurações de pescoço de implante para preservação do nível ósseo marginal: uma revisão sistemática. Int J Oral Maxillofac Implants 2011;26:290–303.
- Enkling N, Jöhren P, Klimberg V, Bayer S, Mericske-Stern R, Jepsen S. Efeito da mudança de plataforma nos níveis ósseos peri-implantares: um ensaio clínico randomizado. Clin Oral Implants Res 2011;22:1185–1192.
- Atieh MA, Ibrahim HM, Atieh AH. Mudança de plataforma para preservação do osso marginal ao redor de implantes dentários: uma revisão sistemática e meta-análise. J Periodontol 2010;81:1350–1366.