Taxas de Sobrevivência e Sucesso de Diferentes Designs de Ombro: Uma Revisão Sistemática da Literatura
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
Objetivos. Identificar se há uma relação entre diferentes posições/orientações/desenhos da shoulder do implante e falhas protéticas e/ou de implante, complicações biológicas ou mecânicas, perda óssea marginal radiográfica (MBL), recessão bucal peri-implantar (RC), pontuações estéticas (Índice de Papila, PES e WES) e satisfação do paciente após um mínimo de 1 ano de função na zona estética, em comparação com a arquitetura de pescoço de implante convencional de duas peças.
Materiais e Métodos. A revisão sistemática foi escrita de acordo com as diretrizes PRISMA. A estratégia de busca abrangeu a literatura em inglês de 1967 a setembro de 2016 e foi realizada online (na base de dados PubMed da Biblioteca Nacional de Medicina dos EUA, Embase e Cochrane Library) para identificar estudos relevantes que atendiam aos critérios de inclusão. A avaliação da qualidade e risco de viés dos manuscritos selecionados foi realizada de acordo com as diretrizes fornecidas pelas declarações CONSORT e STROBE.
Resultados. Um total de 16 artigos (7 ensaios clínicos randomizados, 4 estudos comparativos observacionais e 5 revisões sistemáticas) foram selecionados para atender aos critérios de inclusão. Uma tendência de maior falha de implante e complicações protéticas foi observada no grupo de uma peça em comparação com o grupo de duas peças, embora nenhuma diferença estatisticamente significativa tenha sido encontrada. Uma maior perda óssea marginal foi encontrada no grupo teste (implantes de uma peça, escallopados) em comparação com o grupo controle (implantes de duas peças, planos). Nenhum estudo comparativo relatando dados sobre implantes inclinados foi encontrado que atendesse aos critérios de inclusão e exclusão desta revisão sistemática. Nenhuma diferença foi observada entre os grupos em relação aos resultados estéticos e à satisfação do paciente.
Conclusões. Houve evidências suficientes de que diferentes posições/orientações/desenhos de ombro de implante (escallopados, inclinados e de uma peça) não oferecem benefícios quando comparados a implantes planos convencionais de duas peças. As evidências atuais são limitadas devido à qualidade dos estudos disponíveis.
Introdução
A estabilidade dos tecidos moles e duros peri-implantares é um pré-requisito para a estética e função a longo prazo da restauração suportada por implante. Em implantes de duas peças, a perda óssea precoce é observada após a conexão do pilar e a entrega da prótese final, principalmente devido ao estabelecimento da largura biológica. Este conceito está sendo hipotetizado como uma das causas mais prováveis da perda óssea precoce do implante.
O efeito do trauma cirúrgico, características da superfície do implante, macrodesign do implante e tipo de conexão implante-pilar, bem como a profundidade de colocação do implante, espessura do tecido mole, distância entre implantes adjacentes e altura do pilar, podem todos contribuir para esse processo.
Tradicionalmente, os implantes são de duas peças e foram colocados em um procedimento cirúrgico de duas etapas. Os designs de duas peças podem oferecer maior flexibilidade, com conexões possíveis no nível do osso, e o fechamento da ferida pode ser mais fácil.
Na década de 1980, Schroeder e colegas introduziram um implante onde a unidade de ancoragem óssea e o componente transmucosal contíguo foram fabricados em uma única unidade. Com os designs de implantes de uma peça, a parte transmucosal é incorporada aos implantes. Essa foi uma tentativa de minimizar a perda óssea crestais que reduz a contaminação da junção implante-abutment. Além disso, ao usar um implante de uma peça, o segundo procedimento cirúrgico é evitado, assim como a conexão/desconexão do abutment. A vantagem desse procedimento é evitar a presença de um espaço ou micromovimento na junção implante-abutment para um efeito benéfico nos tecidos moles e duros peri-implantares. No entanto, em comparação com implantes de duas peças, eles são muito mais difíceis de serem colocados na posição guiada prosteticamente (altura e angulação), o que torna os implantes de uma peça ainda mais difíceis de finalizar. Por outro lado, novos designs de implantes e abutments foram propostos para minimizar a perda óssea crestais. O platform switching é feito sempre que um abutment é usado que é menor em diâmetro do que a plataforma do implante. Este conceito foi proposto como um conceito prostético eficaz para reduzir a quantidade de perda óssea peri-implantar ao redor dos implantes dentários. O conceito de deslocamento horizontal (platform switching) tornou possível colocar os ombros dos implantes no nível do osso crestais com uma reabsorção marginal óssea mínima previsível. Implantes escallopados e inclinados representam outras mudanças de design que defendem a manutenção dos níveis ósseos marginais. O implante escallopado foi projetado com uma plataforma modificada que espelha a junção natural cimento-esmalte dos dentes anteriores e segue o contorno anatômico da crista do osso alveolar anterior. Os implantes escallopados foram desenvolvidos com a intenção de preservar os picos ósseos interdentais, apoiando o tecido mole, mantendo ou criando papilas interimplantares. Recentemente, um implante dentário com um contorno marginal inclinado e uma diferença de altura do ombro do implante de aproximadamente 1,5 mm foi desenvolvido com o objetivo de melhorar a congruência entre o implante e o osso em locais de extração e cristas inclinadas.
O principal objetivo desta revisão sistemática foi comparar as falhas protéticas e/ou de implante, complicações biológicas ou mecânicas, perda óssea marginal radiográfica, recessão bucal peri-implantar, pontuações estéticas e satisfação do paciente após pelo menos 1 ano de função, em restaurações suportadas por implantes de dente único ou múltiplo na zona estética, na arquitetura do pescoço do implante convencional de duas peças (implantes planos com o mesmo nível em 360°) e implantes de uma peça, escallopados ou inclinados.
Materiais e Métodos
Esta revisão sistemática foi escrita de acordo com as diretrizes dos Itens de Relato Preferenciais para Revisões Sistemáticas e Metanálises (PRISMA). A questão focada foi identificar se há uma relação entre diferentes posições/orientações/desenhos de ombro de implante (uma peça, escallopados e inclinados) e falhas protéticas e/ou de implante, complicações biológicas ou mecânicas, perda óssea marginal radiográfica, recessão bucal peri-implantar, pontuações estéticas e satisfação do paciente após pelo menos 1 ano de função, em comparação com implantes de duas peças, com o mesmo nível em 360°. Inicialmente, a questão PICOS (população (P), intervenção (I), comparação (C), resultados e desenho do estudo (O), e tipo de estudo (S)) definiu a estratégia de busca, onde P = pacientes edêntulos únicos e parciais que necessitavam de uma restauração suportada por implante na zona estética; I = diferentes posições/orientações/desenhos de ombro de implante (escallopados, inclinados e uma peça), após pelo menos 1 ano de função; C = duas peças e mesmo nível em 360° (implantes planos); O = falhas protéticas e/ou de implante, complicações biológicas ou mecânicas, perda óssea marginal radiográfica (MBL), recessão bucal peri-implantar (BR), pontuações estéticas (Índice de Papila, PES e WES) e satisfação do paciente (questionário do paciente e VAS); e S = ensaios clínicos controlados randomizados (RCTs), estudos de caso-controle e estudos de coorte.
Estratégia de Busca
Uma estratégia de busca inicial que inclui a literatura em inglês de 1967 a setembro de 2016 foi realizada para identificar estudos relevantes que atendem aos critérios de inclusão desta revisão sistemática. As seguintes bases de dados foram consultadas: Embase (Excerpta Medica dataBASE), banco de dados PubMed da Biblioteca Nacional de Medicina dos EUA, Banco de Dados de Literatura Cinza (Relatório de Literatura Cinza da Academia de Medicina de Nova York) e a Biblioteca Cochrane. A triagem foi realizada de forma independente e simultânea por dois examinadores calibrados (MT e SMM). As bases de dados eletrônicas foram pesquisadas usando os seguintes termos: (((“implantes dentários”[Mesh] E “design de abutment de implante dentário”[Mesh]) OU “interface de abutment de implante dentário”[Todos os Campos]) OU (um[Todos os Campos] E peça[Todos os Campos] E implante[Todos os Campos])) OU ((“ondulado”[Todos os Campos]) E implante[Todos os Campos]) OU (inclinado[Todos os Campos] E implante [Todos os Campos]) E inglês[lang].
Critérios de Elegibilidade.
Os seguintes critérios de inclusão foram definidos para a seleção de artigos:
- Escritos em inglês
- Avaliar em seu protocolo as falhas protéticas e/ou de implantes, complicações biológicas ou mecânicas, perda óssea marginal radiográfica, recessão bucal peri-implantar, pontuações estéticas, satisfação do paciente e/ou a influência da posição/orientação/design da shoulder do implante nos níveis de tecidos moles e duros ao redor de implantes únicos ou múltiplos na zona estética com implantes escallopados, inclinados e de uma peça, e uma arquitetura de pescoço de implante convencional de duas peças (implantes planos apresentados com o mesmo nível em 360°)
- Ensaios clínicos controlados randomizados de implantes com ≥1 ano de função
- Estudos de caso-controle observacionais (prospectivos e retrospectivos) de implantes com ≥1 ano de função
- Estudos comparativos transversais com ≥1 ano de função
- Revisões sistemáticas, revisões narrativas, declarações de consenso, comentários ou editoriais
Artigos foram excluídos se fossem
- estudos de coorte observacionais (prospectivos ou retrospectivos) sem grupo de controle;
- estudos in vitro;
- análises de elementos finitos;
- estudos em animais;
- relatórios com <5 casos;
- relatórios envolvendo mini-implantes, implantes de zircônia ou implantes de lâmina;
- relatórios sobre implantes com <1 ano de funcionamento.
Extração de Dados.
Os dois revisores calibrados analisaram todos os dados dos artigos selecionados. Os valores de kappa de Cohen entre os examinadores foram calculados em ambas as etapas da pesquisa. Discrepâncias foram resolvidas por consenso, e um terceiro examinador foi consultado (LC). Artigos sem resumos, mas com títulos relacionados aos objetivos deste estudo, foram incluídos, e seus textos completos foram analisados para possível elegibilidade. As listas de referências dos artigos selecionados, incluindo revisões sistemáticas publicadas, foram analisadas para possíveis artigos adicionais.
As seguintes medidas de resultado foram analisadas quando disponíveis: falhas protéticas e/ou de implantes levando à perda ou remoção da prótese e/ou implante, complicações biológicas ou mecânicas, perda óssea marginal radiográfica (MBL), recessão bucal peri-implantar (BR), Índice de Papila, escore estético rosa (PES) e escore estético branco (WES), e satisfação do paciente (questionário do paciente e VAS).
Avaliação da Qualidade, Heterogeneidade e Risco de Viés de Estudos Individuais.
Os mesmos revisores avaliaram a qualidade dos manuscritos incluídos, heterogeneidade e o risco de viés de acordo com as diretrizes fornecidas pela declaração CONSORT para a avaliação de ensaios clínicos randomizados (http://www.consort-statement.org) e a declaração STROBE para estudos observacionais (http://www.strobe-statement.org), assim como os itens modificados da ferramenta da Colaboração Cochrane para avaliação do risco de viés. O risco geral de viés foi expresso como a porcentagem de itens avaliados negativamente. A avaliação da qualidade foi realizada nos artigos completos publicados, de forma independente por ambos os revisores. Desacordos entre eles foram resolvidos após discussão. Uma estimativa do risco plausível de viés (baixo, moderado ou alto) foi completada para cada estudo selecionado de acordo com o Manual Cochrane para Revisões Sistemáticas de Intervenções (versão 5.1.0. http://www.cochrane. org/resources/handbook).
Resultados
Seleção do Estudo.
Um total de 945 títulos e resumos potencialmente relevantes foram encontrados após a busca eletrônica e manual inicial. Nesta fase, 810 artigos foram excluídos (% de concordância: 89,2%; k de Cohen: 0,35). Manuscritos completos dos 135 artigos restantes foram avaliados, e 119 artigos foram excluídos por não atenderem aos critérios de inclusão (% de concordância: 97,0; k de Cohen: 0,85), apresentando uma concordância quase perfeita. Finalmente, um total de 16 artigos que atenderam aos critérios de inclusão desta revisão sistemática foram incluídos na análise qualitativa. No total, dados de 221 implantes de uma peça colocados em 107 pacientes, 139 implantes escallopados colocados em 96 pacientes e 366 implantes planos (mesmo nível em 360°) colocados em 207 pacientes foram avaliados. Nenhum estudo comparativo relatando dados sobre implantes inclinados que atendiam aos critérios de inclusão foi encontrado. Dos 16 estudos selecionados, 7 foram ensaios clínicos randomizados, 4 foram estudos comparativos observacionais (2 retrospectivos e 2 prospectivos) e 5 foram revisões sistemáticas. Um diagrama da estratégia de busca é mostrado na Figura 1.
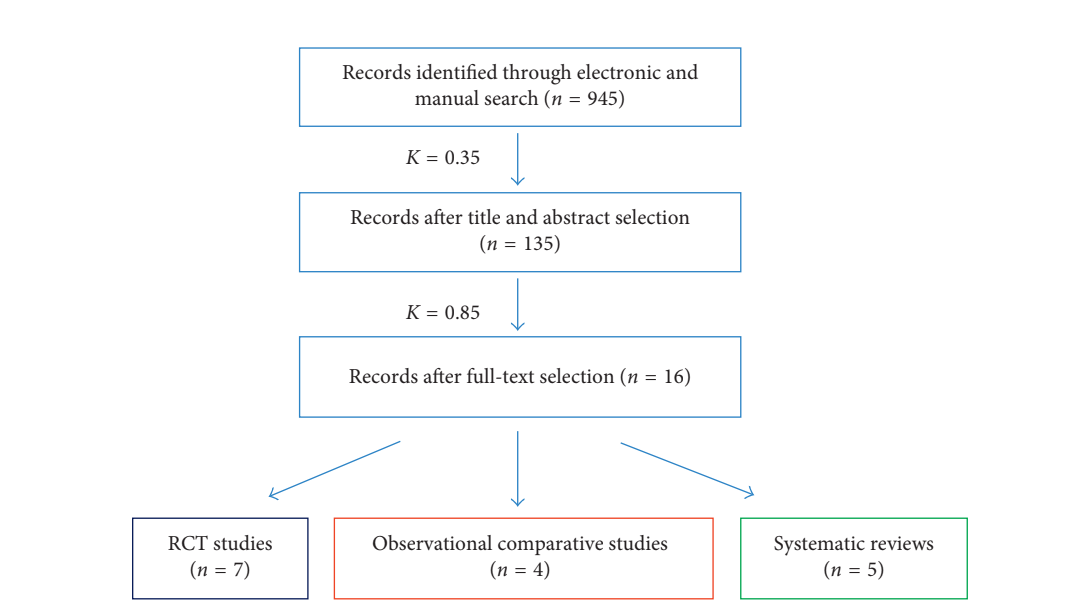
Três pares de manuscritos relataram dados da mesma coorte de pacientes. Sanz Martin et al. e Thoma et al. publicaram dois manuscritos baseados na mesma coorte de 60 pacientes, relatando mudanças volumétricas de tecido mole e resultados demográficos e radiográficos, respectivamente. Van Nimwegen et al. publicaram um relatório de acompanhamento de 5 anos sobre o relatório de 1 ano de Tymstra et al. Finalmente, den Hartog et al. publicaram dois manuscritos relatando dados de implantes únicos na zona estética com diferentes designs de pescoço. O primeiro manuscrito foi publicado em 2011 e tinha como objetivo relatar medidas de resultados radiológicos e clínicos, enquanto o segundo manuscrito, publicado 2 anos depois, focou nos resultados estéticos tanto da percepção dos profissionais quanto dos pacientes.
Risco de Viés.
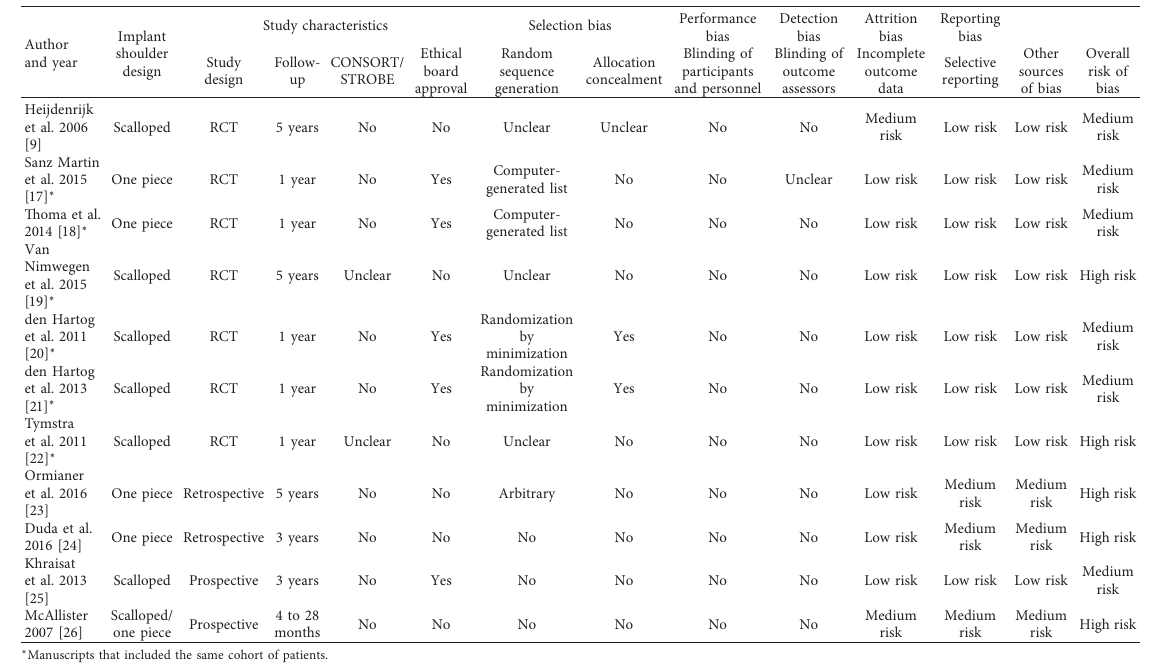
Os 16 estudos selecionados foram publicados entre 1993 e setembro de 2016. Nenhuma das publicações foi associada a um baixo risco de viés, enquanto cinco apresentaram alto risco de viés e seis com risco moderado de viés (Tabela 1). Os artigos incluídos receberam classificação mínima quando escritos em conformidade com as diretrizes da declaração CONSORT/STROBE (0/11), avaliando a submissão a comitês de ética (5/11), nenhum ou procedimentos de randomização pouco claros (7/11), nenhuma ou alocação de ocultação pouco clara (9/11), e cegamento de participantes/avaliadores de resultados (0/11) (Tabela 1).
Falhas Protéticas e/ou de Implantes e Complicações Biológicas ou Mecânicas.
Nove dos onze estudos clínicos relataram dados sobre falha/sucesso de implantes. Dois estudos sobre implantes de uma peça em comparação com implantes de duas peças apresentaram uma taxa de sobrevivência cumulativa de 100% em ambos os grupos de teste e controle. Thoma et al. relataram uma falha de implante no grupo de uma peça e nenhuma no grupo de duas peças. Duda et al. relataram 9 falhas de implante no grupo de uma peça (7 imediatamente carregados e 2 carregados de forma atrasada), enquanto nenhuma falha de implante foi relatada no grupo de duas peças. A maioria dessas falhas ocorreu devido a complicações biológicas (peri-implantite e falta de osseointegração). Por outro lado, Heijdenrijk et al. relataram 2 falhas de implante nos implantes de duas peças em comparação com nenhuma falha no grupo de uma peça. Todas as falhas de implante foram relatadas dentro do primeiro ano após a função.
Três estudos relataram dados de implantes escallopados. den Hartog et al. relataram apenas 1 falha de implante no grupo de controle (mesmo nível em 360°) em comparação com implantes escallopados. Tymstra et al. relataram uma taxa de sobrevivência cumulativa de 100% em ambos os grupos após 1 ano de acompanhamento, enquanto Van Nimwegen et al., sobre a mesma coorte de pacientes, relataram 2 falhas de implante no grupo escallopado, 4 anos após sua colocação, devido a extensa perda óssea peri-implantar.
Apenas um estudo incluiu complicações clínicas como uma medida de resultado. Neste estudo, Ormianer et al. relataram 8 fraturas de porcelana no grupo de duas peças e 4 no grupo de uma peça. No entanto, nenhuma diferença estatisticamente significativa foi encontrada. Todos os dados estão relatados na Tabela 2. Finalmente, duas revisões sistemáticas de Barrachina-Díez et al. relataram uma alta taxa de sobrevivência a longo prazo, mas também uma alta frequência de complicações técnicas e biológicas em implantes de uma peça, tanto em designs de uma parte quanto de duas partes.
Implantes de Uma Peça versus Implantes de Duas Peças (MBL e BR).
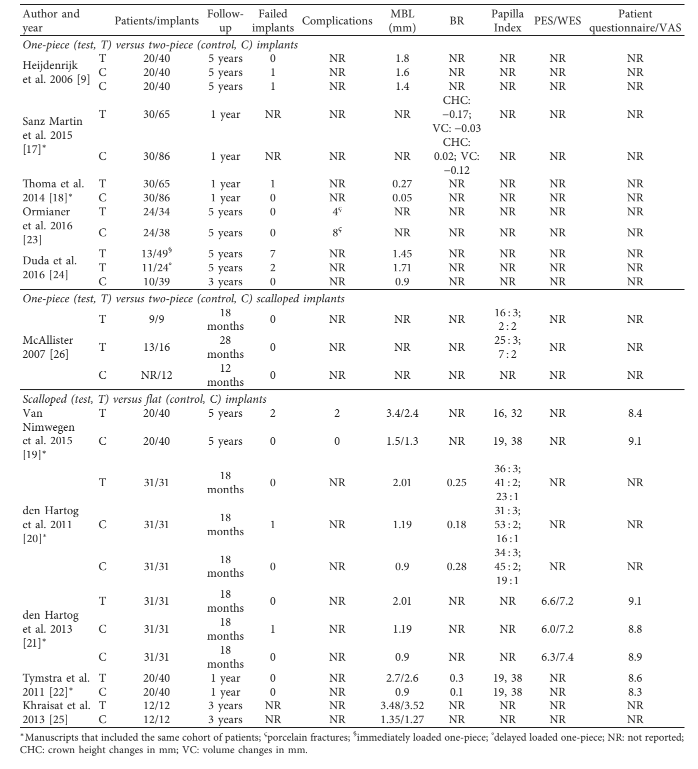
Sanz Martin et al. e Thoma et al. publicaram dois ensaios clínicos controlados randomizados na mesma coorte de 60 pacientes (151 implantes), com o objetivo de avaliar as mudanças volumétricas dos tecidos moles bucais entre a linha de base e 1 ano após o acompanhamento de carga, e comparar os resultados clínicos e radiográficos usando sistemas de implantes dentários de uma peça (n = 65; Straumann) e de duas peças (n = 86; Nobel Biocare External Hex). Essas pesquisas não conseguiram encontrar diferenças significativas entre os tipos de implantes de uma e duas peças em relação à espessura do tecido, altura da coroa (CHC) e volume do tecido facial (VC). Por outro lado, o grupo de duas peças apresentou ligeiramente menos perda óssea durante o período avaliado. As diferenças entre os dois grupos alcançaram uma significância estatística com menor perda óssea para o grupo de duas peças.
Ormianer et al. analisaram retrospectivamente implantes de uma peça (n = 34; Zimmer One-Piece, Zimmer Biomet) e implantes de duas peças (n = 38; Tapered Screw-Vent, Zimmer Biomet) colocados na mandíbula dos mesmos pacientes (n = 24) de acordo com um desenho de boca dividida. Após 5 anos de função, a perda óssea marginal não diferiu significativamente entre os sistemas de implantes dentários de uma e duas peças (a média de MBL não é relatada). Duda et al. em um estudo comparativo retrospectivo avaliaram os resultados clínicos da inserção imediata e carga de implantes de uma peça (49 implantes em 13 pacientes; Q-Implant; Trinon Titanium GmbH, Karlsruhe, Alemanha), comparados à carga atrasada de implantes de uma peça colocados imediatamente (24 implantes em 11 pacientes; Q-Implant; Trinon Titanium GmbH), e implantes de duas peças não submersos colocados atrasadamente (39 implantes em 10 pacientes; Q-Implant; Trinon Titanium GmbH). A média de MBL foi de 1,45 mm e 1,71 mm no acompanhamento de 5 anos para implantes de uma peça com carga imediata e carga atrasada, respectivamente. No caso de implantes de duas peças, a média de MBL foi de 0,9 mm no acompanhamento de 3 anos. Os autores concluíram que os implantes de duas peças mostraram menos MBL em comparação com os implantes de uma peça tanto na maxila quanto na mandíbula. Por outro lado, não houve diferença estatística em MBL entre implantes de uma peça com carga imediata e carga atrasada, mas os implantes com carga imediata mostraram mais MBL na maxila.
Finalmente, Heijdenrijk et al. em um ensaio clínico randomizado com acompanhamento de 5 anos relataram que o microgap na interface implante-abutment em implantes de duas peças não parece ter um efeito adverso na quantidade de perda óssea peri-implantar em comparação com implantes de uma peça. Todos os dados estão relatados na Tabela 2.
Implantes Escalopados (MBL e BR).
Van Nimwegen et al. compararam aleatoriamente 20 pacientes com duas restaurações suportadas por implantes adjacentes entregues em implantes escalopados (n = 20; NobelPerfect Groovy, Nobel Biocare) e implantes com uma plataforma plana (n = 20; NobelPerfect Groovy). Este estudo é um acompanhamento de 5 anos do relatório preliminar de 1 ano de Tymstra et al. Mais perda óssea e mais BoP com regeneração comprometida da papila interimplantar foram encontrados ao redor de implantes escalopados. No entanto, o índice estético da coroa do implante, assim como a satisfação do paciente, não foi significativamente diferente entre os grupos.
den Hartog et al., em dois ensaios clínicos randomizados semelhantes com 18 meses de acompanhamento, avaliaram o resultado estético e as mudanças no nível de osso marginal de implantes unitários anteriores com três diferentes designs de ombro de implante (pescoço): um pescoço de implante usinado de 1,5 mm (Replace Select Tapered, Nobel Biocare AB, Göteborg, Suécia), um pescoço de implante rugoso com sulcos (NobelReplace Tapered Groovy, Nobel Biocare AB) e um pescoço de implante rugoso escallopado com sulcos (NobelPerfect Groovy, Nobel Biocare AB). Embora houvesse uma diferença estatisticamente significativa no MBL entre os diferentes designs de ombro de implante (pescoço liso 1,19 ± 0,82 mm, pescoço rugoso 0,90 ± 0,57 mm e pescoço escallopado 2,01 ± 0,77 mm), não houve diferenças entre os grupos em relação aos resultados do PES/WES, bem como à satisfação do paciente. Em um estudo comparativo prospectivo, Khraisat et al. avaliaram o MBL e os tecidos moles ao redor de implantes unitários com o design de ombro escallopado (Nobel Perfect, Nobel Biocare) e um colar liso de 1,5 mm, dentro de 3 anos de função. Os MBLs médios ao redor de implantes escallopados foram comparados aos MBLs ao redor de implantes de superfície TiUnite de plataforma plana convencional de 3,75 mm de diâmetro com hexágono externo (MK III RP, Nobel Biocare), após 1 e 3 anos de função. Os resultados do presente estudo prospectivo demonstraram que os implantes escallopados não mantiveram os níveis de osso marginal. Todos os dados estão relatados na Tabela 2.
Dados de outras revisões fornecem evidências insuficientes sobre a eficácia dos designs de implantes escallopados na estabilidade dos tecidos peri-implantares. Por outro lado, resultados favoráveis em relação aos implantes escallopados foram relatados por Prasad et al.
Implantes Escallopados de Uma Peça versus Duas Peças.
Consecutivamente, implantes dentários escallopados de uma peça (NobelPerfect One-Piece) e de duas peças (NobelPerfect, Nobel Biocare) restaurados foram comparados radiograficamente e clinicamente em um estudo de McAllister. A avaliação radiográfica de 16 implantes escallopados de duas peças e 9 implantes escallopados de uma peça revelou níveis ósseos interproximais aprimorados em comparação com um design de implante convencional de topo plano não escallopado. Com base no sistema Jemt para avaliação do nível de tecido mole interproximal, 78% dos implantes de duas peças pontuaram 3 e 22% pontuaram 2, e 89% dos implantes de uma peça pontuaram 3 e 11% pontuaram 2. Os autores concluíram que a preservação aprimorada do tecido interproximal dos designs de implantes escallopados pode levar a restaurações dentárias estéticas de implantes mais previsíveis na maxila anterior. Todos os dados estão relatados na Tabela 2.
Implantes Inclinado (MBL e BR).
Não foram encontrados estudos comparativos que relatassem dados sobre implantes inclinados que atendesse aos critérios de inclusão e exclusão desta revisão sistemática.
Resultados Estéticos (Índice de Papila, PES e WES) e Satisfação do Paciente.
Quatro estudos relataram não haver diferenças nos resultados estéticos entre implantes escallopados e planos. Tymstra et al. e Van Nimwegen et al. avaliaram os tecidos moles ao redor dos implantes adjacentes e dos dentes vizinhos usando o Índice de Papila de acordo com Jemt. den Hartog et al. analisaram o volume da papila interproximal usando o Índice de Papila no primeiro estudo e dois índices estéticos objetivos, índice estético rosa/índice estético branco (PES/WES) e índice estético da coroa do implante (ICAI), no segundo estudo. Três deles relataram resultados sobre a satisfação do paciente, utilizando o questionário do paciente ou VAS, sem diferenças entre os grupos. Todos os dados estão relatados na Tabela 2.
Discussão
O objetivo desta revisão sistemática foi identificar se há uma relação entre diferentes posições/orientações/desenhos de ombros de implantes na dentição anterior e falhas protéticas e/ou de implantes, complicações biológicas ou mecânicas, perda óssea marginal radiográfica, recessão bucal peri-implantar, pontuações estéticas e satisfação do paciente após um mínimo de 1 ano de função. Os tipos de implantes analisados foram implantes de uma peça, comparados com implantes de duas peças, e implantes escallopados e inclinados, comparados com a arquitetura convencional do pescoço do implante (implantes planos com o mesmo nível em 360°).
Os resultados da presente revisão sistemática indicam que diferentes posições de ombro de implante (escallopadas, inclinadas e de uma peça) parecem não oferecer benefício quando comparadas a implantes planos convencionais de duas peças.
Uma tendência de maior falha de implante e complicações protéticas foi observada no grupo de uma peça em comparação com o grupo de duas peças, mesmo que nenhuma diferença estatisticamente significativa tenha sido encontrada. Isso está de acordo com duas revisões sistemáticas do mesmo autor que concluíram que, apesar das altas taxas de sobrevivência protética a longo prazo, complicações técnicas e biológicas são frequentes em implantes de uma peça, independentemente dos protocolos de carga, superfícies de implante ou tipo de edentulismo.
Os implantes de uma peça são geralmente colocados em uma abordagem não submersa. Isso significa que a colocação do implante é realizada em um único procedimento cirúrgico, sem necessidade de reabertura cirúrgica. Comparado a um procedimento em duas etapas, essa abordagem é mais confortável para o paciente, devido ao menor número de cirurgias, e reduz o período de cicatrização. O ombro do implante colocado ao nível do tecido mole oferece muitas vantagens, uma vez que é facilmente acessível para procedimentos como a tomada de impressões e representa uma excelente base para restaurações de implantes cimentadas. Além disso, devido ao seu design, os implantes de uma peça têm sua superfície transmucosa inalterada durante todos os procedimentos protéticos, uma vez que a reconexão do pilar é evitada (implantes de uma peça, de uma parte) ou é realizada ao nível da supramucosa ou da mucosa marginal (implantes de uma peça, de duas partes). Isso evita trauma ao tecido mole, o que poderia resultar em uma posição mais apical do tecido conjuntivo e ser responsável por uma resorção óssea marginal adicional.
Um estudo clínico de Heijdenrijk et al. avaliou a viabilidade do uso de um sistema de implante de duas peças em um procedimento não submerso em comparação com o sistema de implante de duas peças colocado no procedimento submerso tradicional e implantes de uma peça colocados em um procedimento não submerso. Após 5 anos de funcionamento, nenhuma associação foi encontrada entre o nível da microfissura e a quantidade de perda óssea, sugerindo que implantes de duas peças usados em um procedimento não submerso podem ser tão previsíveis quanto quando usados em um procedimento submerso ou como implantes de uma peça.
Três estudos incluídos nesta revisão relataram diferenças na MBL entre implantes de uma e duas peças. Thoma et al. e Duda et al. relataram maior MBL nos implantes de uma peça, enquanto Ormianer et al. não relataram diferenças entre os grupos. Sanz Martin et al. avaliaram as mudanças volumétricas do tecido mole bucal entre a linha de base e 1 ano de carga entre implantes dentários de uma e duas peças. Esta pesquisa não conseguiu encontrar diferenças significativas entre os tipos de implantes de uma e duas peças em relação à espessura do tecido, altura da coroa e volume do tecido facial.
O conceito de implantes escallopados foi introduzido para manter a crista alveolar e o contorno do tecido mole peri-implantar, imitando a forma escallopada da topografia natural do contorno do osso marginal saudável. Os resultados a longo prazo mostraram tecidos moles estáveis ao redor dos implantes escallopados, apesar de alguma perda de suporte ósseo marginal em relação ao nível de osso marginal originalmente pretendido.
O principal objetivo estético do design do implante escallopado é evitar o espaço escuro e triangular conhecido como “triângulo negro”. Esse espaço aparece quando a remodelação óssea resulta na perda de suporte ósseo para as papilas. A preocupação estética aumenta quando um paciente apresenta um morfotipo alveolar, com um perfil escallopado pronunciado dos tecidos duros e moles. Isso pode ser ainda mais complicado pela exibição gengival de uma linha de sorriso alta. Um ensaio clínico randomizado de cinco anos foi realizado como acompanhamento de um relatório de 1 ano para avaliar os tecidos moles e duros peri-implantares de duas restaurações suportadas por implantes adjacentes na região estética usando uma plataforma escallopada ou plana. Mais perda óssea e regeneração comprometida da papila interimplantar foram obtidas ao redor dos implantes escallopados, indicando que os implantes escallopados não oferecem benefícios na região estética. Os outros artigos incluídos nesta revisão que comparam implantes escallopados com a arquitetura convencional do pescoço do implante relataram maior perda óssea marginal no grupo de teste (implantes escallopados) em comparação com implantes com o mesmo nível em 360°. Além da MBL, Khraisat também analisou o nível de tecido mole ao redor de implantes únicos escallopados em comparação com implantes de superfície rugosa convencionais com hexágono externo na zona estética ao longo de um período de 3 anos. O sistema Jemt foi utilizado para avaliar clinicamente os tamanhos das papilas interproximais mesial e distal, mostrando que a altura do tecido mole não foi mantida de forma consistente ao redor da área escallopada dos implantes. Resultados diferentes foram obtidos em um estudo de McAllister onde implantes escallopados restaurados consecutivamente em uma e duas peças foram comparados radiograficamente e clinicamente a um implante de topo plano com geometria de implante semelhante em relação ao afunilamento e design de rosca. A preservação aprimorada do tecido duro e mole interproximal foi obtida para implantes escallopados, levando a restaurações estéticas previsíveis na maxila anterior. Os autores concluíram que os níveis de tecido mole interproximal podem ser aprimorados mantendo o nível ósseo crestal e evitando a manipulação da adesão do tecido mole interproximal durante a conexão do pilar.
Nenhum estudo comparativo foi encontrado que atendesse aos critérios de inclusão e exclusão da revisão sistemática sobre implantes inclinados. No entanto, os dados disponíveis fornecem resultados encorajadores para implantes inclinados na preservação da crista óssea e da papila interimplantar. Colocar um implante em uma crista alveolar cicatrizada com diferenças de altura entre a crista óssea bucal e lingual não permitirá que a parte bucal da porção marginal do implante esteja completamente investida no osso, resultando em um risco de complicações estéticas. Em um estudo multicêntrico prospectivo, implantes não submersos (implantes OsseoSpeed Profile; Astra Tech AB, Molndal, Suécia) foram colocados em um local receptor com uma discrepância de altura óssea bucal-lingual de 2,0–5,0 mm, e a parte inclinada do dispositivo foi localizada na posição bucal e mais apical da preparação. Dezesseis semanas depois, as alterações no nível ósseo foram de 0,02 mm lingualmente e 0,30 mm bucalmente, e na reexaminação de 1 ano, a mudança média nos níveis ósseos interproximais foi de 0,54 mm. Os autores concluíram que a colocação de implantes inclinados em uma crista alveolar com uma configuração marginal inclinada resultou em um remodelamento menor, preservando as discrepâncias entre os níveis ósseos bucal e lingual.
Conclusões
- Embora nenhuma diferença estatisticamente significativa tenha sido encontrada, uma tendência de maior falha de implante e complicações protéticas foi observada no grupo de uma peça em comparação com o grupo de duas peças.
- Uma tendência de maior perda óssea marginal foi encontrada no grupo teste em comparação com o grupo controle. Essa tendência é moderada ao comparar implantes de uma peça versus implantes de duas peças e alta ao comparar implantes escallopados versus implantes planos.
- Embora nenhum estudo tenha sido encontrado comparando implantes inclinados versus implantes planos, resultados preliminares podem encorajar estudos futuros.
- Não houve diferenças entre os grupos em relação aos resultados estéticos e à satisfação do paciente.
Havia evidências suficientes de que diferentes posições/orientações/desenhos de ombro de implante (escallopados, inclinados e de uma peça) não oferecem benefícios quando comparados a implantes planos convencionais de duas peças. As evidências atuais são limitadas devido à qualidade dos estudos disponíveis. A perda óssea marginal parece ser afetada pelo design do pescoço do implante, enquanto a estética e a satisfação do paciente parecem ser independentes. Mais estudos, projetados como ensaios clínicos controlados randomizados relatados de acordo com a declaração CONSORT, são necessários.
Marco Tallarico, Marco Caneva, Silvio Mario Meloni, Erta Xhanari, Yuki Omori e Luigi Canullo
Referências
- T. Albreksson, G. Zarb, P. Worthington e A. R. Eriksson, “A eficácia a longo prazo dos implantes dentários atualmente utilizados: uma revisão e critérios propostos de sucesso,” International Journal of Oral and Maxillofacial Implants, vol. 1, no. 1, pp. 11–25, 1986.
- T. J. Oh, J. Yoon, C. E. Misch e H. L. Wang, “As causas da perda óssea precoce do implante: mito ou ciência?,” Journal of Periodontology, vol. 73, no. 3, pp. 322–333, 2002.
- D. L. Cochran, J. S. Hermann, R. K. Schenk, F. L. Higginbottom e D. Buser, “Largura biológica ao redor de implantes de titânio: uma análise histométrica da junção implanto-gengival ao redor de implantes não submersos e carregados na mandíbula canina,” Journal of Periodontology, vol. 68, no. 2, pp. 186–198, 1997.
- N. Elian, M. Bloom, M. Dard, S. C. Cho, R. D. Trushkowsky e D. Tarnow, “Efeito da distância interimplante (2 e 3 mm) na altura da crista óssea interimplante: uma avaliação histomorfométrica,” Journal of Periodontology, vol. 82, no. 12, pp. 1749–1756, 2011.
- D. P. Tarnow, S. C. Cho e S. S. Wallace, “O efeito da distância interimplante na altura da crista óssea interimplante,” Journal of Periodontology, vol. 71, no. 4, pp. 546–549, 2000.
- A. Pozzi, E. L. Agliardi, M. Tallarico e A. Barlattani, “Resultados clínicos e radiológicos de dois implantes com diferentes interfaces protéticas e configurações de pescoço: ensaio clínico randomizado, controlado e de boca dividida,” Clinical Implant Dentistry and Related Research, vol. 16, no. 1, pp. 96–106, 2014.
- M. Tallarico, A. Vaccarella e G. C. Marzi, “Resultados clínicos e radiológicos da colocação de implantes em 1 versus 2 estágios: resultados de 1 ano de um ensaio clínico randomizado,” European Journal of Oral Implantology, vol. 4, no. 1, pp. 13–20, 2011.
- A. Schroeder, B. Maeglin e F. Sutter, “Implante tipo-F de cilindro oco ITI (Internationales Team fur orale Implantologie) para retenção de prótese na mandíbula edêntula,” Schweizerische Monatsschrift für Zahnheilkunde, vol. 93, no. 9, pp. 720–733, 1983.
- K. Heijdenrijk, G. M. Raghoebar, H. J. Meijer, B. Stegenga e W. A. van der Reijden, “Viabilidade e influência do microgap de dois implantes colocados em um procedimento não submerso: um ensaio clínico de acompanhamento de cinco anos,” Journal of Periodontology, vol. 77, no. 6, pp. 1051–1060, 2006.
- L. Canullo, M. Caneva e M. Tallarico, “Resultados de dez anos de tecidos duros e moles de um ensaio clínico randomizado duplo-cego sobre implantes pós-extrativos imediatamente carregados usando o conceito de mudança de plataforma,” Clinical Oral Implants Research, vol. 28, no. 10, pp. 1195–1203, 2016.
- J. Y. Kan, K. Rungcharassaeng, G. Liddelow, P. Henry e C. J. Goodacre, “Resposta do tecido periimplantar após a restauração provisória imediata de implantes escallopados na zona estética: um estudo multicêntrico prospectivo piloto de um ano,” Journal of Prosthetic Dentistry, vol. 97, no. 6, pp. S109–S118, 2007.
- P. S. Wohrle, “Implante escallopado estético perfeito da Nobel: justificativa para um novo design,” Clinical Implant Dentistry and Related Research, vol. 5, no. 1, pp. 64–73, 2003.
- R. Noelken, M. Donati, J. Fiorellini et al., “Alterações de tecidos moles e duros ao redor de implantes colocados em uma crista alveolar com configuração inclinada,” Clinical Oral Implants Research, vol. 25, no. 1, pp. 3–9, 2014.
- D. Moher, A. Liberati, J. Tetzlaff, D. G. Altman e The PRISMA Group, “Itens de relatório preferidos para revisões sistemáticas e meta-análises: a declaração PRISMA,” PLoS Medicine, vol. 6, no. 7, p. e1000097, 2009.
- K. F. Schulz, D. G. Altman, D. Moher e CONSORT Group, “Declaração CONSORT 2010: diretrizes atualizadas para relato de ensaios randomizados em grupos paralelos,” European Journal of Oral Implantology, vol. 8, pp. 129–140, 2015.
- J. P. T. Higgins, D. G. Altman, P. C. Gøtzsche et al., “Ferramenta da Colaboração Cochrane para avaliar o risco de viés em ensaios randomizados,” BMJ, vol. 343, no. 2, p. d5928, 2011.
- I. Sanz Martin, G. I. Benic, C. H. Hämmerle e D. S. Thoma, “Estudo clínico controlado randomizado prospectivo comparando dois tipos de implantes dentários: alterações volumétricas de tecidos moles após 1 ano de carga,” Clinical Oral Implants Research, vol. 27, no. 4, pp. 406–411, 2015.
- D. S. Thoma, I. Sanz Martin, G. I. Benic, M. Roos e C. H. Hämmerle, “Estudo clínico controlado randomizado prospectivo comparando dois sistemas de implantes dentários: resultados demográficos e radiográficos após um ano de carga,” Clinical Oral Implants Research, vol. 25, no. 2, pp. 142–149, 2014.
- W. G. Van Nimwegen, G. M. Raghoebar, K. Stellingsma, N. Tymstra, A. Vissink e H. J. Meijer, “Resultado do tratamento de duas restaurações suportadas por implantes adjacentes com diferentes designs de plataforma de implante na região estética: um ensaio clínico randomizado de cinco anos,” International Journal of Prosthodontics, vol. 28, no. 5, pp. 490–498, 2015.
- L. den Hartog, H. J. Meijer, B. Stegenga, N. Tymstra, A. Vissink e G. M. Raghoebar, “Implantes únicos com diferentes designs de pescoço na zona estética: um ensaio clínico randomizado,” Clinical Oral Implants Research, vol. 22, no. 11, pp. 1289–1297, 2011.
- L. den Hartog, G. M. Raghoebar, J. J. Slater, K. Stellingsma, A. Vissink e H. J. Meijer, “Implantes unitários com diferentes designs de pescoço: um ensaio clínico randomizado avaliando o resultado estético,” Clinical Implant Dentistry and Related Research, vol. 15, no. 3, pp. 311–321, 2013.
- N. Tymstra, G. M. Raghoebar, A. Vissink, L. den Hartog, K. Stellingsma e H. J. Meijer, “Resultado do tratamento de duas coroas de implante adjacentes com diferentes designs de plataforma de implante na zona estética: um ensaio clínico randomizado de 1 ano,” Journal of Clinical Periodontology, vol. 38, no. 1, pp. 74–85, 2011.
- Z. Ormianer, M. Duda, J. Block e S. Matalon, “Implantes de uma e duas peças colocados nos mesmos pacientes: resultados clínicos após 5 anos de função,” International Journal of Prosthodontics, vol. 29, no. 6, pp. 608–610, 2016.
- M. Duda, S. Matalon, I. Lewinstein, N. Harel, J. Block e Z. Ormianer, “Implantes de uma peça imediatamente carregados versus 1 peça ou 2 peças adiadas: resultado após 3 anos,” Implant Dentistry, vol. 25, no. 1, pp. 109–113, 2016.
- A. Khraisat, A. Zembic, R. E. Jung e C. H. Hammerle, “Níveis de osso marginal e condições de tecidos moles ao redor de implantes unitários com design de pescoço escallopado: resultados de um estudo prospectivo de 3 anos,” International Journal of Oral & Maxillofacial Implants, vol. 28, no. 2, pp. 550–555, 2013.
- B. S. McAllister, “Designs de implantes escallopados melhoram os níveis ósseos interproximais,” International Journal of Periodontics & Restorative Dentistry, vol. 27, no. 1, pp. 9–15, 2007.
- J. M. Barrachina-Diez, E. Tashkandi, S. Stampf e W. Att, “Resultado a longo prazo de implantes de uma peça. Parte I: características do implante e protocolos de carga. Uma revisão sistemática da literatura com meta-análise,” International Journal of Oral & Maxillofacial Implants, vol. 28, no. 2, pp. 503–518, 2013.
- J. M. Barrachina-Diez, E. Tashkandi, S. Stampf e W. Att, “Resultado a longo prazo de implantes de uma peça. Parte II: resultados protéticos. Uma revisão sistemática da literatura com meta-análise,” International Journal of Oral & Maxillofacial Implants, vol. 28, no. 6, pp. 1470–1482, 2013.
- D. K. Prasad, M. Shetty, N. Bansal e C. Hegde, “Preservação do osso crestal: uma revisão de diferentes abordagens para terapia de implante bem-sucedida,” Indian Journal of Dental Research, vol. 22, pp. 317–323, 2011.
- M. Bateli, W. Att e J. R. Strub, “Configurações de pescoço de implante para preservação do nível ósseo marginal: uma revisão sistemática,” International Journal of Oral and Maxillofacial Implants, vol. 26, no. 2, pp. 290–303, 2011.
