Colocação de implantes dentários carregados imediatamente: resultados pós-carregamento de 5 anos de um ensaio clínico randomizado comparando guiada por computador e manual.
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
Objetivo: Comparar o planejamento e a reabilitação do paciente usando software de planejamento de implantes em 3D e templates cirúrgicos dedicados com a colocação de implantes convencional à mão livre para a reabilitação de pacientes parcialmente ou totalmente edêntulos utilizando procedimentos sem retalho ou mini-retalho e carga imediata.
Materiais e métodos: Pacientes que necessitavam de pelo menos dois implantes para serem restaurados com uma única prótese, tendo pelo menos 7 mm de altura óssea e 4 mm de largura óssea foram inscritos consecutivamente. Os pacientes foram randomizados de acordo com um desenho de estudo de grupo paralelo em dois grupos: grupo guiado por computador ou grupo convencional à mão livre. Os implantes foram carregados imediatamente com uma prótese provisória, substituída por uma prótese definitiva 4 meses depois. As medidas de resultado avaliadas por um avaliador independente cego foram: falhas de implantes e próteses, quaisquer complicações, níveis ósseos marginais, número de sessões de tratamento, duração do tratamento, dor e inchaço pós-cirúrgicos, consumo de analgésicos, tempo cirúrgico e protético, tempo necessário para resolver complicações e satisfação do paciente. Os pacientes foram acompanhados por até 5 anos após a carga.
Resultados: Dez pacientes (32 implantes) foram randomizados para o grupo guiado por computador e 10 pacientes (30 implantes) foram randomizados para o grupo manual. Na avaliação de acompanhamento de 5 anos, um paciente do grupo guiado por computador e um do grupo manual desistiram (ambos se mudaram para outro país). Nenhuma prótese falhou durante todo o acompanhamento. Dois implantes falharam no grupo convencional (6,6%) contra nenhum no grupo guiado por computador (P = 0,158). Dez pacientes (cinco em cada grupo) apresentaram 11 complicações (seis no grupo guiado por computador e cinco no grupo manual), que foram resolvidas com sucesso. As diferenças entre os grupos em relação a falhas de implantes e complicações não foram estatisticamente significativas. Cinco anos após a carga, a perda óssea marginal média foi de 0,87 mm ± 0,40 (IC 95%: 0,54 a 1,06 mm) no grupo guiado por computador e 1,29 mm ± 0,31 (IC 95%: 1,09 a 1,51 mm) no grupo manual. A diferença foi estatisticamente significativa (diferença 0,42 mm ± 0,54; IC 95%: 0,05 a 0,75; P = 0,024). A dor pós-cirúrgica relatada pelos pacientes (P = 0,037) e o inchaço (P = 0,007) foram considerados estatisticamente significativos maiores nos pacientes do grupo manual. O número de sessões desde o recrutamento do paciente até a entrega da prótese definitiva, o número de dias desde a tomografia CBCT inicial até a colocação do implante, o consumo de analgésicos, os tempos médios cirúrgicos, protéticos e de complicações, não apresentaram diferenças estatisticamente significativas entre os grupos. No acompanhamento de 5 anos, todos os pacientes estavam totalmente satisfeitos com a função e a estética de suas próteses definitivas.
Conclusões: Ambas as abordagens alcançaram resultados bem-sucedidos ao longo do período de acompanhamento de 5 anos. Uma dor e inchaço pós-operatório estatisticamente maiores foram experienciados em locais tratados à mão livre com elevação de retalho. Menos perda óssea marginal (0,4 mm) foi observada no grupo guiado por computador, após 5 anos de acompanhamento.
Introdução
O crescente interesse no planejamento de tratamento orientado por próteses, juntamente com a possibilidade de colocar uma restauração temporária imediatamente após a colocação do implante, levou ao desenvolvimento de software capaz de planejar virtualmente e fabricar um guia cirúrgico e uma restauração temporária reforçada com metal antes da cirurgia.
A colocação guiada de implantes foi inicialmente apoiada por relatórios preliminares entusiásticos, mas depois recebeu críticas de alguns estudos prospectivos não controlados. Esses estudos supuseram que desvios em direções 3D entre o planejamento virtual e a posição final real do implante podem comprometer os resultados finais. No entanto, taxas de sobrevivência e sucesso a longo prazo favoráveis e uma baixa incidência de complicações relacionadas ao template foram relatadas por estudos. Além disso, quando o planejamento do tratamento foi feito em uma tomografia computadorizada de feixe cônico 3D (CBTC) usando software dedicado, mais dor e inchaço pós-operatórios foram relatados em locais tratados à mão livre. Além disso, a cirurgia guiada fornece uma previsibilidade e precisão significativamente maiores do que a cirurgia semi-guiada na transferência da posição virtual do implante para a boca do paciente. Apesar desses benefícios, o uso de cirurgia guiada permaneceu raro devido a um suposto fluxo de trabalho mais demorado, a necessidade de comprar um kit cirúrgico dedicado, software e guia. No entanto, um ensaio clínico controlado randomizado recente comparando a colocação guiada por computador vs à mão livre de implantes dentários imediatamente carregados não conseguiu encontrar um número estatisticamente maior de dias desde a tomografia CBCT até as próteses provisórias, assim como sessões para próteses definitivas. O mesmo estudo relatou custos ligeiramente mais altos para a instrumentação dedicada em comparação com o grupo convencional, à mão livre, mas um custo mais alto para o template cirúrgico assistido por computador/design assistido por computador (CAD/CAM) para a colocação guiada de implantes. Além disso, a disponibilidade de impressoras 3D de mesa de alta qualidade permite a produção econômica de templates cirúrgicos precisos por laboratórios dentários.
O objetivo deste ensaio clínico randomizado de 5 anos foi atualizar os dados preliminares de 1 ano de pacientes parcialmente ou totalmente edêntulos planejados e reabilitados usando software de planejamento de implantes em 3D e templates cirúrgicos personalizados vs colocação de implantes à mão livre, utilizando procedimentos sem retalho ou mini-retalho e carga imediata8. Este estudo testou a hipótese nula de que não havia diferenças entre os dois procedimentos em comparação com a hipótese alternativa de uma diferença. Este artigo é relatado de acordo com a declaração CONSORT para melhorar a qualidade dos relatórios de ensaios clínicos randomizados de grupos paralelos.
Materiais e métodos
Desenho do estudo
Este estudo foi originalmente projetado de acordo com um ensaio clínico randomizado multicêntrico de desenho de grupo paralelo com dois braços e avaliação de resultados independente, quando possível. No início, cinco centros concordaram em participar, mas dois centros nunca recrutaram pacientes, portanto, apenas três centros forneceram dados para a publicação de 1 ano após a carga8. No entanto, dois dos três centros restantes nunca forneceram os dados de 5 anos, portanto, a presente publicação apresenta os dados de todos os pacientes do único centro que acompanhou os pacientes por 5 anos após a carga, de acordo com o protocolo original do estudo. Os pacientes foram recrutados e tratados de fevereiro de 2011 até maio de 2012 em uma prática privada em Roma e foram tratados por um único operador (Dr. Marco Tallarico).
Seleção de pacientes
Qualquer paciente totalmente ou parcialmente edêntulo, com 18 anos ou mais, capaz de assinar um termo de consentimento informado, que necessite de pelo menos dois implantes sob a mesma prótese, com pelo menos 7 mm de altura óssea e 4 mm de largura óssea medidos em tomografia computadorizada (TC) ou exames de CBCT, era elegível para este estudo. No caso de pacientes que necessitam de múltiplas próteses, apenas a prótese mais complexa a ser entregue foi incluída neste estudo. As próteses entregues deveriam ser removíveis para que fosse possível avaliar a estabilidade individual dos implantes. Implantes imediatos pós-extrativos poderiam ser colocados se o alvéolo residual apresentasse um diâmetro coronal não superior a 8 mm, houvesse pelo menos 3 mm de osso abaixo do ápice do dente, um espaço planejado entre o osso e o implante de até 2 mm, e a presença da parede bucal até 2 mm abaixo do pico ósseo mais coronal. Caso contrário, se o operador decidisse esperar pela cicatrização do alvéolo pós-extrativo, os locais dos implantes deveriam cicatrizar por pelo menos 3 meses. Implantes adjacentes deveriam ser colocados com uma distância de implante para implante de pelo menos 3 mm e uma distância do implante para o dente de pelo menos 1,5 mm.
Os pacientes foram divididos em dois grupos dependendo da quantidade de osso disponível:
- Caso simples: se todos os locais de implante tiverem altura óssea > 9 mm e largura óssea > 5 mm.
- Caso complexo: se pelo menos um local de implante tiver altura óssea entre 7 mm e 9 mm e/ou largura óssea entre 4 mm e 5 mm.
Os pacientes não foram admitidos no estudo se qualquer um dos seguintes critérios de exclusão estivesse presente:
- Contraindicações gerais à cirurgia de implante;
- Submetidos à irradiação na área da cabeça e pescoço menos de 1 ano antes da implantação;
- Periodontite não tratada;
- Pobre higiene bucal e motivação;
- Diabetes não controlada;
- Grávidas ou amamentando;
- Abuso de substâncias;
- Problemas psiquiátricos ou expectativas irreais;
- Bruxismo severo ou apertamento;
- Imunossuprimidos ou imunocomprometidos;
- Tratados ou em tratamento com amino-bisfosfonatos intravenosos;
- Falta de dentição/protese oposta na área destinada à colocação do implante;
- Infecção ativa ou inflamação severa na área destinada à colocação do implante;
- Necessidade de procedimentos de aumento ósseo na colocação do implante;
- Incapacidade de abrir a boca suficientemente para acomodar as ferramentas cirúrgicas;
- Qualquer ‘caso complexo’ se os implantes tivessem que ser colocados na zona estética definida como entre os segundos pré-molares maxilares;
- Pacientes participando de outros estudos, se o protocolo atual não pudesse ser seguido adequadamente;
- Referidos apenas para colocação de implante ou incapazes de comparecer a um acompanhamento de 5 anos;
- Requerendo apenas coroas suportadas por implante único.
Os pacientes foram categorizados em três grupos de acordo com o que declararam: não fumante; fumante moderado (até 10 cigarros por dia); e fumante pesado (mais de 10 cigarros por dia).
Antes de serem inscritos, todos os pacientes receberam explicações detalhadas e assinaram um formulário de consentimento informado por escrito. Dois exames de CBCT ou TC separados foram realizados de acordo com o protocolo de dupla varredura.
Procedimentos de planejamento
Os dados de Imagem Digital e Comunicação em Medicina (DICOM) dos dois conjuntos de exames foram transferidos para um software de planejamento de implantes em 3D (NobelGuide, Nobel Biocare, Kloten, Suíça) e combinados entre si. Após a aprovação do planejamento virtual orientado prosteticamente, os pacientes foram alocados aleatoriamente para o grupo guiado por computador (Figs 1a a g) ou para o grupo manual (Figs 2a a h), de acordo com um desenho de grupo paralelo, seguindo as indicações contidas em um envelope numerado sequencialmente. Os dados de planejamento dos pacientes alocados ao grupo guiado por computador foram enviados a um centro de fresagem localizado na Suécia (NobelProcera, Nobel Biocare), onde foram fabricados templates cirúrgicos estereolitográficos. Em todos os pacientes, uma restauração provisória de resina acrílica, retida por parafuso e reforçada com metal, sem qualquer cantilever, foi pré-fabricada para carga imediata do implante. No grupo guiado por computador, o template cirúrgico estereolitográfico foi utilizado para moldar os moldes mestres pré-operatórios com as réplicas dos implantes no lugar, enquanto no grupo manual, o molde mestre utilizado para produzir o template radiográfico foi usado. Nenhum stent foi feito para os pacientes alocados ao grupo manual.
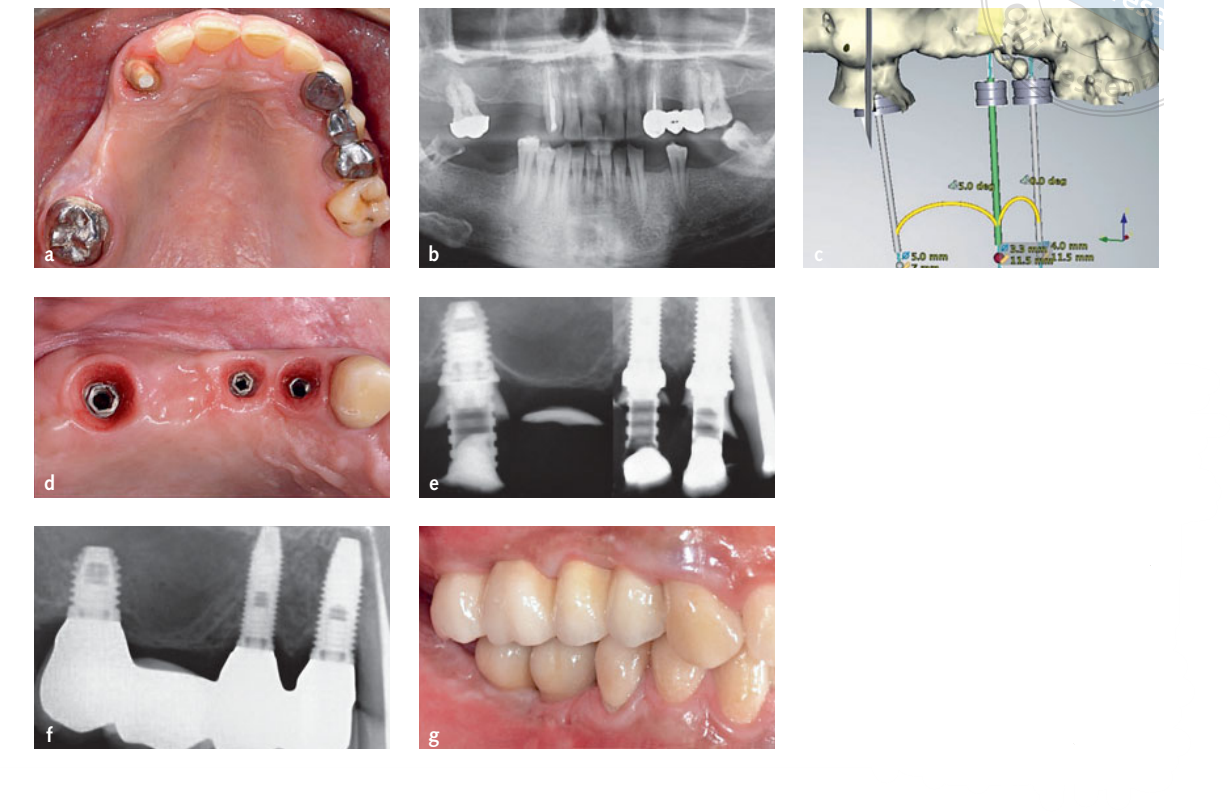
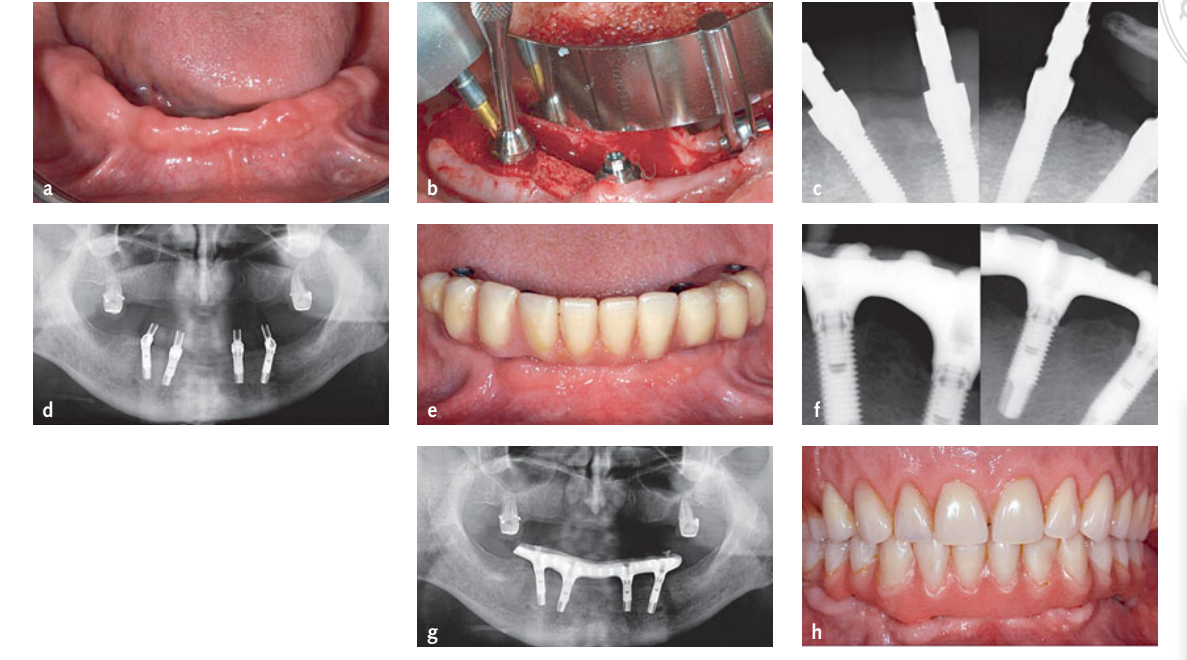
Procedimentos cirúrgicos
Todos os pacientes receberam 2 g de amoxicilina (ou 600 mg de clindamicina, se alérgicos à penicilina) 1 h antes da colocação do implante e enxaguaram com enxaguante bucal de clorexidina 0,2% por 1 min antes da intervenção. Todos os pacientes foram tratados sob anestesia local usando articaína com adrenalina 1:100000. No grupo guiado por computador, o ajuste dos templates cirúrgicos foi verificado antes da cirurgia. Em seguida, os templates cirúrgicos foram estabilizados usando o índice cirúrgico de silicone derivado dos moldes montados e fixados com dois a três pinos de ancoragem pré-planejados.
Em ambos os grupos, implantes de paredes paralelas com conexão externa e superfície oxidada (Nobel Speedy Groovy, Nobel Biocare) foram colocados sem retalho ou com um retalho minimamente invasivo. Os locais dos implantes foram preparados de acordo com as diretrizes do fabricante usando o kit cirúrgico do Sistema Brånemark (Nobel Biocare, grupo à mão livre), ou o Kit de Cirurgia Guiada do Sistema Brånemark, em combinação com um template cirúrgico personalizado (Nobel Biocare, grupo guiado por computador). Os implantes deveriam ser inseridos com um torque de inserção superior a 35 Ncm (chave de torque, Nobel Biocare). No grupo guiado por computador, o torque de inserção foi medido após a remoção do template cirúrgico. Após a colocação do implante, abutments temporários de titânio não engajadores (Nobel Biocare) foram parafusados diretamente nos implantes ou nos abutments intermediários retos ou angulados de múltiplas unidades (MUA, Nobel Biocare). Se necessário, os retalhos foram suturados ao redor dos abutments usando suturas dentais de politetrafluoretileno expandido (American Dental System, Vaterstetten, Alemanha). As restaurações provisórias pré-fabricadas foram relidas nos abutments temporários usando uma resina de poliuretano auto-polimerizável (Voco, Cuxhaven, Alemanha), e então refinadas e polidas. A oclusão foi cuidadosamente avaliada, evitando qualquer contato lateral. Os pacientes foram instruídos a usar enxaguante bucal de clorexidina 0,2% por 1 min duas vezes ao dia durante 2 semanas, a seguir uma dieta macia por 1 mês e a evitar escovar e traumatizar os locais cirúrgicos. Os pacientes também receberam 12 comprimidos de 600 mg de ibuprofeno, ou para pacientes alérgicos a AINEs, 12 comprimidos de 1 g de paracetamol duas a quatro vezes ao dia em caso de dor. Os pacientes foram convocados após 3 dias para verificar a oclusão e avaliar a dor relatada, inchaço e consumo de analgésicos, e foram convocados novamente 7 dias após a colocação do implante para reavaliar a oclusão, remoção de suturas (se necessário) e para fornecer instruções de higiene bucal.
Procedimentos protéticos
Quatro meses após a carga inicial, impressões definitivas foram feitas usando uma bandeja de impressão aberta e personalizada (bandeja Elite LC, Zhermack SpA, Badia Polesine, Rovigo, Itália). Próteses definitivas de cerâmica (restaurações parciais) ou compósito (restaurações de arco completo), próteses de titânio foram retidas por parafuso no nível do implante ou do pilar. Um mês após a entrega das próteses definitivas, os pacientes foram convocados, a oclusão e a higiene bucal foram verificadas e o avaliador cego de resultados avaliou a satisfação do paciente. Os pacientes foram então inscritos em um programa de higiene bucal e verificações de oclusão com visitas de retorno a cada 6 meses. Avaliadores cegos de resultados realizaram acompanhamentos de até 5 anos após a carga inicial.
Medidas de resultado
As medidas de resultado primárias foram:
- Falha da prótese: prótese planejada que não pôde ser colocada devido a falhas do implante, perda da prótese secundária a falhas do implante e qualquer prótese que teve que ser substituída durante todo o período de acompanhamento.
- Falha do implante: implantes que tiveram que ser removidos na inserção do implante devido à falta de estabilidade, mobilidade do implante, remoção de implantes estáveis ditada por perda óssea marginal progressiva ou infecção, e quaisquer complicações mecânicas (por exemplo, fratura do implante) que tornassem o implante inutilizável. A estabilidade dos implantes individuais foi avaliada com as próteses removidas na entrega das próteses definitivas (4 meses após a carga), aos 1 e 5 anos após a carga inicial, apertando o parafuso do pilar com um torque de 20 Ncm.
Quaisquer complicações biológicas ou protéticas experimentadas durante todo o acompanhamento.
As medidas de resultado secundárias foram:
- Níveis de osso marginal foram avaliados em radiografias digitais periapicais feitas com a técnica de paralelismo usando um suporte de filme (Rinn XCP, Dentsply, Elgin, IL, EUA) na colocação do implante e aos 1 e 5 anos após a carga inicial. Nos casos em que os níveis de osso marginal ao redor dos implantes do estudo estavam ocultos ou difíceis de ler, uma segunda radiografia foi feita. Na linha de base e no acompanhamento de 1 ano, os níveis de osso marginal foram medidos usando o Kodak Digital Imaging Software 6.11.7.0 (Kodak, Eastman Kodak Company, Rochester, NY, EUA); no acompanhamento de 5 anos, foi utilizado o programa de análise de imagem DfW 2.8 (Soredex, Tuusula, Finlândia). O software foi calibrado para cada imagem usando o diâmetro do implante conhecido. As medições do nível da crista óssea mesial e distal adjacente a cada implante foram feitas com a precisão de 0,01 mm e foram médias a nível de paciente e a nível de grupo. Os pontos de referência para as medições lineares foram a margem mais coronal do colar do implante e o contato osso-implante mais coronal. A perda óssea marginal foi calculada como a diferença entre os níveis de osso marginal.
- Número de sessões com o paciente desde o recrutamento até a entrega da prótese definitiva.
- Dias desde a tomografia CBCT inicial até a colocação do implante.
- Dor pós-cirúrgica relatada pelo paciente: em uma escala ordinal: 0 = sem dor; 1 = dor leve; 2 = dor moderada; 3 = dor severa, avaliada 3 dias após a cirurgia na visita de acompanhamento pós-operatório pelos avaliadores cegos.
- Inchaço pós-cirúrgico relatado pelo paciente, em uma escala ordinal: 0 = sem inchaço; 1 = inchaço leve; 2 = inchaço moderado; 3 = inchaço severo, avaliado 3 dias após a cirurgia na visita de acompanhamento pós-operatório pelos avaliadores cegos.
- Consumo de analgésicos: quantas comprimidos dos 12 fornecidos (400 mg de ibuprofeno, ou 1 g de paracetamol para aqueles alérgicos a AINEs) foram utilizados, registrados 3 dias após a cirurgia na visita de acompanhamento pós-operatório pelo avaliador cego.
- Tempo de tratamento (em min) dividido em:
- Tempo cirúrgico: desde a entrega da anestesia local até a colocação do último pilar ou sutura.
- Tempo protético: tempo total empregado para entregar e adaptar a prótese fixa provisória, incluindo ajustes oclusais, fonéticos e estéticos.
- Tempo de complicação: tempo total necessário para resolver quaisquer complicações no consultório e no laboratório após a entrega da prótese provisória.
- A satisfação do paciente foi avaliada com um questionário 1 mês após a entrega da prótese final e 5 anos após a carga, fornecido por um avaliador independente e cego. O avaliador fez as seguintes perguntas:
- Você está satisfeito com a função da sua prótese suportada por implante? Respostas possíveis: sim, absolutamente; “sim, parcialmente”; “não tenho certeza”; “não realmente”; “absolutamente não”.
- Você está satisfeito com o resultado estético da sua prótese suportada por implante? Respostas possíveis: sim, absolutamente; “sim, parcialmente”; “não tenho certeza”; “não realmente”; “absolutamente não”.
- Você faria a mesma terapia novamente? Respostas possíveis: “sim” ou “não”.
- Comentários dos pacientes também foram registrados.
Análise estatística
Todas as análises de dados foram realizadas de acordo com um plano de análise pré-estabelecido. Um bioestatístico com expertise em odontologia analisou os dados usando o SPSS para Windows versão 18.0 (SPSS, Chicago, IL, EUA), sem conhecer os códigos dos grupos. O paciente foi a unidade estatística das análises. As diferenças na proporção de pacientes com falhas de prótese, falhas de implante e complicações (resultados dicotômicos) foram comparadas entre os grupos usando o teste exato de Fisher. As diferenças de médias no nível do paciente para resultados contínuos (níveis ósseos, número de sessões de tratamento e tempo necessário para concluir os procedimentos) entre os grupos foram comparadas por testes t de amostras independentes. Comparações entre cada ponto no tempo e as medições basais foram feitas por testes pareados, para detectar quaisquer mudanças nos níveis ósseos marginais. O teste U de Mann-Whitney foi utilizado para comparar as medianas dos dois grupos para dor pós-operatória, inchaço e satisfação do paciente. Todas as comparações estatísticas foram realizadas em um nível de significância de 0,05.
Resultados
Originalmente, 20 pacientes deveriam ser recrutados em cada uma das cinco diferentes clínicas privadas italianas. Apenas três centros realmente participaram do estudo, mas apenas um centro (Dr. Marco Tallarico) acompanhou os pacientes 5 anos após a carga, de acordo com o protocolo original do estudo. Um total de 22 pacientes foram triados e 20 pacientes foram consecutivamente inscritos para o ensaio. Dois pacientes não foram incluídos porque se recusaram a fazer exames de CBCT. No final, 10 pacientes (32 implantes) foram randomizados para o grupo guiado por computador e 10 pacientes (30 implantes) foram randomizados para o grupo à mão livre.
No exame de acompanhamento de 5 anos, um paciente do grupo guiado por computador e um do grupo à mão livre desistiram (ambos se mudaram para outro país). As seguintes desvios do protocolo de pesquisa original ocorreram: um paciente do grupo à mão livre que perdeu um dos dois implantes não quis substituí-lo e teve que ser reabilitado com uma prótese conectando o implante residual com o dente natural; em outro paciente do grupo à mão livre, três dos seis implantes maxilares colocados não alcançaram um torque de inserção de pelo menos 35 Ncm e, portanto, foram carregados convencionalmente após 6 meses; finalmente, um paciente do grupo guiado por computador teve um dos dois implantes colocados com menos de 35 Ncm, no entanto, foi imediatamente carregado de qualquer maneira.
Não houve desequilíbrios aparentes entre os dois grupos, exceto pela presença de mais implantes mandibulares, implantes de 8,5 mm de comprimento e menos implantes de 11,5 mm de comprimento no grupo de mão livre. As características dos pacientes e das intervenções estão resumidas na Tabela 1. Os grupos pareceram equilibrados, com exceção do comprimento do implante, uma vez que os implantes no grupo guiado por computador pareceram, em média, mais longos do que os do grupo de mão livre.
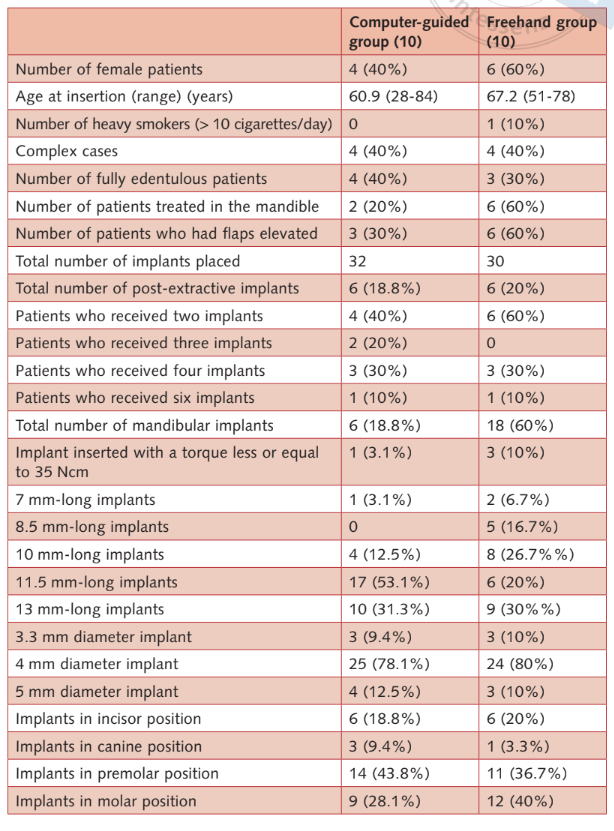
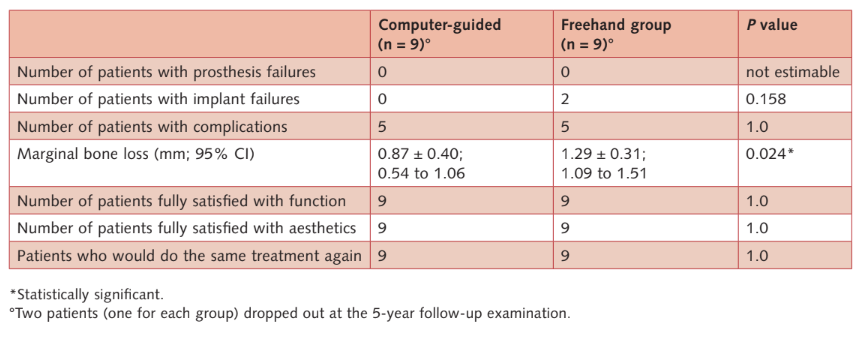
- Falhas de prótese: nenhuma prótese falhou durante todo o acompanhamento.
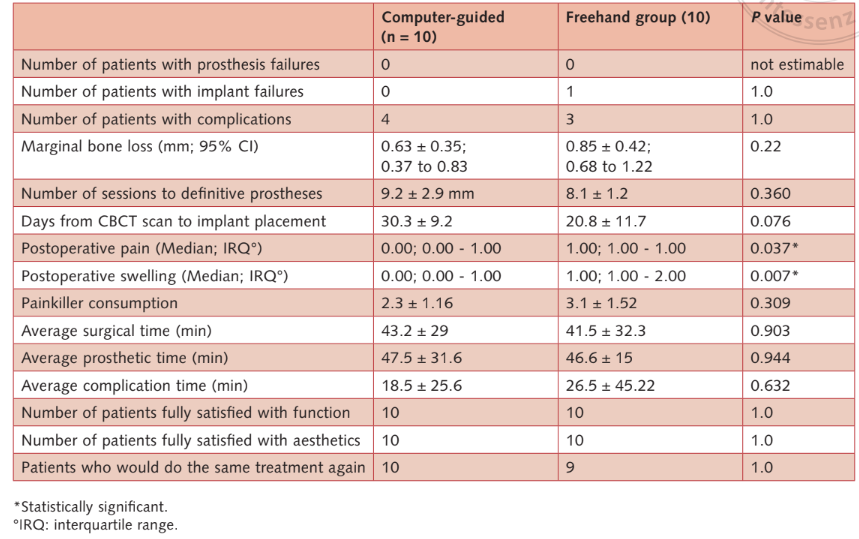
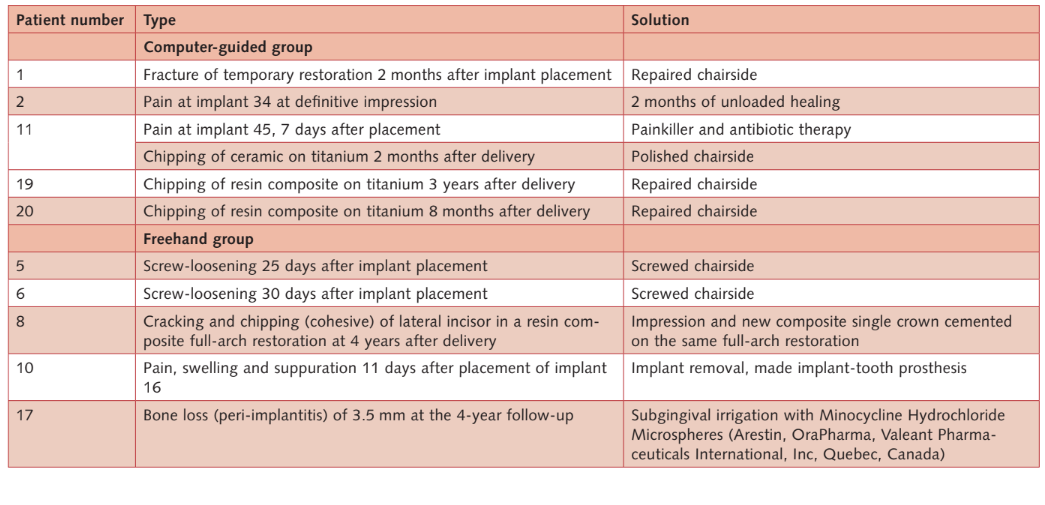
- Falhas de implante: Dois implantes falharam no grupo de mão livre contra nenhum no grupo guiado por computador. Um implante maxilar falhou em uma mulher fumante pesada 11 dias após a implantação, devido a uma infecção com supuração. O implante foi removido e a infecção tratada. A prótese temporária foi modificada na cadeira conectando o implante residual na posição 17 e o dente 15. Os pacientes se recusaram a substituí-la em favor de uma restauração híbrida suportada por implante-dente. O segundo implante (implante anterior mandibular) falhou na avaliação de acompanhamento de 5 anos em uma paciente feminina reabilitada com uma prótese dentária fixa retida por parafuso em quatro implantes. A prótese foi modificada nos três implantes restantes. Na avaliação de acompanhamento de 5 anos, dois implantes falharam no grupo convencional (6,6%) contra nenhum no grupo guiado por computador. A diferença não foi estatisticamente significativa (P = 0,158; razão de chances = 0,007 a 3,811) (Tabelas 2a e b).
- Complicações: 10 pacientes (cinco em cada grupo) apresentaram 11 complicações (seis no grupo guiado por computador e cinco no grupo de mão livre; Tabela 2b) que foram resolvidas com sucesso (Tabela 3). A diferença não foi estatisticamente significativa (P = 1,0; razão de chances = 1,0; 0,213 a 4,693).
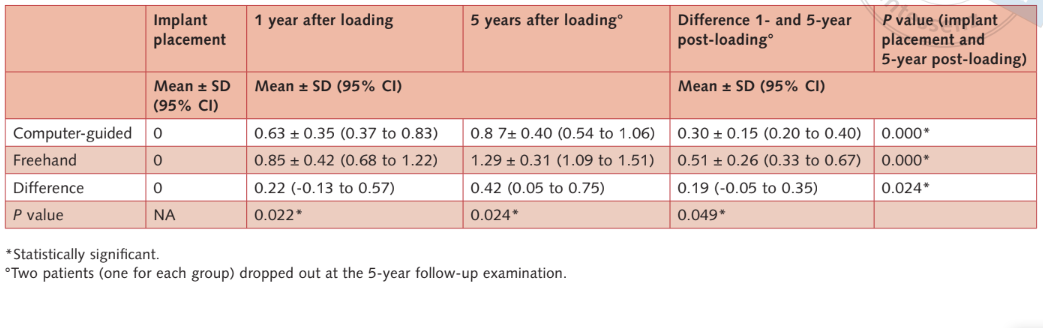
- Níveis de osso marginal: todos os implantes foram colocados com a margem mais coronária do colar do implante no nível do osso ou ligeiramente abaixo. Um ano após a carga, o nível/média de perda de osso marginal foi de 0,63 mm ± 0,35 (IC 95%: 0,37 a 0,83 mm) no grupo guiado por computador e 0,85 mm ± 0,42 (IC 95%: 0,68 a 1,22 mm) no grupo de mão livre (diferença 0,22 mm ± 0,55; IC 95%: -0,13 a 0,57; P = 0,22). No acompanhamento de 5 anos após a carga, o nível/média de perda de osso marginal foi de 0,87 ± 0,40 (IC 95%: 0,54 a 1,06 mm) no grupo guiado por computador e 1,29 mm ± 0,31 mm (IC 95%: 1,09 a 1,51 mm) no grupo de mão livre. A diferença foi estatisticamente significativa (diferença 0,42 mm; IC 95%: 0,05 a 0,75; P = 0,024) (Tabelas 2a e b). Os níveis/perdas ósseas estão detalhados na tabela (Tabela 2c).
- Número de sessões desde o recrutamento do paciente até a entrega da prótese definitiva, e o número de dias desde a tomografia CBCT inicial até a colocação do implante não foram estatisticamente diferentes entre os grupos (Tabela 2a).
- A dor e o inchaço pós-cirúrgicos relatados pelos pacientes foram estatisticamente significativos maiores para os pacientes do grupo de mão livre (Tabela 2a).
- Consumo de analgésicos: nenhuma diferença estatisticamente significativa foi observada entre os dois grupos (Tabela 2a).
- Médias de tempos cirúrgicos, protéticos e de complicações: nenhuma diferença estatisticamente significativa foi observada entre os dois grupos (Tabela 2a).
- Satisfação do paciente: Todos os pacientes estavam totalmente satisfeitos com a função e a estética de suas próteses definitivas, tanto 1 mês após a entrega da prótese final quanto 5 anos após a carga. Apenas um paciente do grupo de mão livre declarou, 1 mês após a entrega da prótese final, que não se submeteria ao mesmo tratamento novamente. Nenhuma diferença estatisticamente significativa foi observada entre os dois grupos (Tabela 2a).
Discussão
Este ensaio clínico randomizado foi conduzido com o objetivo de entender qual procedimento era preferível – após ter planejado a intervenção com um software dedicado em uma tomografia computadorizada CBCT 3D – entre cirurgia guiada por computador usando um template cirúrgico e colocação de implante à mão livre.
A principal limitação do presente estudo é o número limitado de participantes que pode ter ocultado algumas diferenças entre os tratamentos. Infelizmente, apenas um dos três centros originalmente envolvidos no estudo acompanhou os pacientes durante o acompanhamento de 5 anos.
Apesar das evidentes vantagens relacionadas a menos dor e inchaço pós-operatório, ainda há a necessidade de avaliar clinicamente as vantagens estéticas e funcionais a longo prazo da cirurgia assistida por template guiado por computador. Até onde sabemos, este é o único ECR que compara cirurgia à mão livre e cirurgia guiada em um acompanhamento de 5 anos. No entanto, os resultados de ambos os grupos estão de acordo com outros estudos onde os mesmos implantes foram utilizados.
No presente estudo, ambas as técnicas alcançaram resultados satisfatórios, e nenhuma diferença estatisticamente significativa foi observada entre os grupos, com exceção de menos dor e inchaço auto-relatados no pós-operatório para pacientes que tiveram implantes colocados usando cirurgia guiada por computador. Além disso, os pacientes do grupo guiado por computador apresentaram perda óssea marginal estatisticamente menor em comparação com os pacientes do grupo à mão livre, tanto nos acompanhamentos de 1 quanto de 5 anos. No entanto, a relevância clínica pode ser controversa, uma vez que a diferença de 0,4 mm pode não ser considerada clinicamente relevante. De fato, alta relevância estatística foi encontrada na avaliação de 1 ano (P = 0,022), em comparação com a diferença entre os acompanhamentos de 1 e 5 anos (P = 0,049). Uma possível explicação para essas diferenças poderia ser que duas vezes os pacientes do grupo à mão livre tiveram um retalho elevado. No entanto, não há evidências de efeitos significativos da técnica sem retalho na perda óssea marginal15,16. Mais provavelmente, o tamanho menor da amostra e as desistências podem ter subdimensionado os resultados. Estudos com baixo poder reduzem a chance de detectar um efeito verdadeiro, assim como, reduzem a probabilidade de que um resultado estatisticamente significativo reflita um efeito verdadeiro. De fato, no relatório preliminar de 1 ano do presente estudo, que relatou dados de três centros (51 pacientes), a perda óssea marginal não foi estatisticamente diferente entre os grupos.
O planejamento do tratamento envolvendo implantes mudou para uma abordagem centrada no paciente e orientada para a prótese, permitindo o planejamento pré-operatório do implante e a comunicação adequada com o paciente, cirurgião e o prostodontista. O principal objetivo do escaneamento do conjunto diagnóstico é pré-visualizar o design protético aprovado do dente/dentes a serem substituídos e relacioná-lo(s) com os tecidos moles e duros disponíveis do paciente. Portanto, a posição do implante pode ser otimizada de acordo com as necessidades estéticas e funcionais, e uma prótese provisória pode ser fabricada antes do procedimento cirúrgico, permitindo uma função imediata.
No presente estudo, ambas as técnicas foram testadas em situações clínicas reais, portanto, os resultados do presente ensaio poderiam ser generalizados para populações maiores com características semelhantes. Os autores recomendam o uso de software de planejamento dental para fazer um diagnóstico e uma abordagem orientada para a prótese no plano de tratamento. No entanto, a experiência do clínico, treinamento, respeito pelos protocolos e habilidades de raciocínio (curva de aprendizado) são todos necessários para realizar cada passo cirúrgico e protético da melhor forma possível.
Conclusões
Os resultados do presente estudo parecem validar ambas as abordagens durante o período de acompanhamento de 5 anos. Maior dor e inchaço pós-operatório foram experienciados em locais tratados à mão livre. Menos perda de osso marginal (0,4 mm) foi observada em implantes colocados com cirurgia guiada, no acompanhamento de 5 anos. Esses achados preliminares devem ser validados por estudos adicionais com amostras maiores.
Marco Tallarico, Marco Esposito, Erta Xhanari, Marco Caneva, Silvio Mario Meloni
Referências
- van Steenberghe D, Glauser R, Blomback U, AnderssonM, Schutyser F, Pettersson A, Wendelhag I. Um template cirúrgico personalizado derivado de tomografia computadorizada e prótese fixa para cirurgia sem retalho e carga imediata de implantes em maxilas totalmente edêntulas: um estudo multicêntrico prospectivo. Clin Implant Dent Relat Res 2005;7(Suppl 1):S111–120.
- Sanna AM, Molly L, van Steenberghe D. Dentaduras completas fixas fabricadas por CAD-CAM com carga imediata usando procedimentos de colocação de implantes sem retalho: um estudo de coorte de pacientes consecutivos. J Prosthet Dent 2007;97:331–339.
- Komiyama A, Klinge B, Hultin M. Resultado do tratamento de implantes carregados imediatamente instalados em mandíbulas edêntulas após planejamento de tratamento virtual assistido por computador e cirurgia sem retalho. Clin Oral Implants Res 2008;19:677–685.
- Johansson B, Friberg B, Nilson H. Implantes dentários planejados digitalmente, carregados imediatamente, com próteses pré-fabricadas na reconstrução de maxilas edêntulas: um estudo prospectivo de 1 ano, multicêntrico. Clin Implant Dent Relat Res 2009;11:194–200.
- Pettersson A, Komiyama A, Hultin M, Näsström K, Klinge B. Precisão da cirurgia de implante planejada virtualmente e guiada por template em pacientes edêntulos. Clin Implant Dent Relat Res 2012;14:527–537.
- Tallarico M, Meloni SM. Análise retrospectiva sobre a taxa de sobrevivência, complicações relacionadas ao template e prevalência de peri-implantite de 694 implantes anodizados colocados usando cirurgia guiada por computador: resultados entre 1 e 10 anos de acompanhamento. Aceito para publicação. Int J Oral Maxillofac Implants 2017 (https://www.manuscriptmanager.com/v6/forthcoming_list.php).
- Pozzi A, Holst S, Fabbri G, Tallarico M. Confiabilidade clínica de pontes de zircônia CAD/CAM de arco cruzado em implantes carregados imediatamente colocados com cirurgia assistida por computador/guia de template; um estudo retrospectivo com acompanhamento entre 3 e 5 anos. Clin Implant Dent Relat Res 2015;17(Suppl 1):e86-96.
- Pozzi A, Tallarico M, Marchetti M, Scarfo B, Esposito M. Colocação de implantes dentários carregados imediatamente guiada por computador versus à mão livre: resultados de 1 ano pós-carga de um ensaio clínico randomizado multicêntrico. Eur J Oral Implantol 2014;7:229–242.
- Bover-Ramos F, Vina-Almunia J, Cervera-Ballester J, Peñarrocha-Diago M, García-Mira B. Precisão da colocação de implantes com cirurgia guiada por computador: uma revisão sistemática e meta-análise comparando estudos em cadáveres, clínicos e in vitro. Int J Oral Maxillofac Implants 2017.
- Neumeister A, Schulz L, Glodecki C. Investigações sobre a precisão de guias de perfuração impressos em 3D para implantologia dentária. Int J Comput Dent 2017;2035-2051.
- Tallarico M, Canullo L, Pisano M, Penarrocha-Oltra D, Peñarrocha-Diago M, Meloni SM. Uma análise retrospectiva de até 7 anos de complicações biológicas e técnicas com o conceito All-on-4. Journal of Oral Implantology 2016;42:265–271.
- Tallarico M, Meloni SM, Canullo L, Caneva M, Polizzi G. Resultados de cinco anos de um ensaio clínico controlado randomizado comparando pacientes reabilitados com prótese dentária fixa de arco cruzado maxilar carregada imediatamente suportada por quatro ou seis implantes colocados usando cirurgia guiada. Clin Implant Dent Relat Res 2016;18:965–972.
- Meloni SM, Tallarico M, Pisano M, Xhanari E, Canullo L. Carga imediata de prótese dentária completa fixa suportada por 4-8 implantes colocados usando cirurgia guiada: um estudo prospectivo de 5 anos em 66 pacientes com 356 implantes. Clin Implant Dent Relat Res 2017;19:195–206.
- Pozzi A, Tallarico M, Moy PK. Resultados de três anos pós-carga de um ensaio controlado randomizado de boca dividida comparando implantes com diferentes interfaces e designs protéticos em mandíbulas edêntulas parcialmente posteriores. Eur J Oral Implantol 2014;7:47–61.
- Pisoni L, Ordesi P, Siervo P, Bianchi AE, Persia M, Siervo S. Cirurgia de implante dentário sem retalho versus tradicional: avaliação a longo prazo da reabsorção óssea crestal. J Oral Maxillofac Surg 2016;74: 1354–1359.
- Chrcanovic BR, Albrektsson T, Wennerberg A. Cirurgia de implante dentário sem retalho versus convencional com retalho: uma meta-análise. PLoS One 2014;9:e100624.