Uma Análise Retrospectiva de até 7 Anos das Complicações Biológicas e Técnicas com o Conceito All-on-4
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
O objetivo deste estudo foi avaliar retrospectivamente as complicações biológicas e técnicas, bem como os resultados clínicos e radiográficos de pacientes tratados com 4 implantes de acordo com o protocolo All-on-4 e acompanhados por até 7 anos de função. Dados de 56 pacientes consecutivos apresentando maxilares completamente edêntulos, com 18 anos ou mais, tratados entre janeiro de 2008 e dezembro de 2013, foram avaliados. Os resultados foram taxas de sobrevivência e sucesso de implantes e próteses, quaisquer complicações e perda óssea marginal (MBL). Duzentos e vinte e quatro implantes foram colocados em 56 pacientes. Durante todo o acompanhamento, 1 implante maxilar, mas nenhuma prótese, falhou durante o processo de cicatrização. Quatorze pacientes apresentaram 1 complicação cada (10 técnicas, 4 biológicas). A taxa geral de sucesso de implantes e próteses foi de 98,2% e 82,1%, respectivamente. Todas as complicações foram consideradas menores e resolvidas com sucesso no consultório. Uma MBL média de 1,30 ± 0,63 mm foi observada no último acompanhamento. Uma diferença estatisticamente significativa foi encontrada para implantes pós-extrativos (0,79 ± 0,26) vs implantes colocados em locais cicatrizados (1,03 ± 0,46; P = 0,024). Dentro dos limites do presente estudo, o conceito All-on-4 pode ser uma opção cirúrgica e protética valiosa para o tratamento de maxilares completamente edêntulos. No entanto, complicações técnicas e biológicas menores podem ocorrer. Mais dados prospectivos de longo prazo com resultados primários focados nas taxas de sucesso são necessários.
Introdução
Existem várias opções de tratamento protético para o tratamento de pacientes completamente edêntulos, como dentaduras completas convencionais, próteses removíveis retidas ou suportadas por implantes, ou próteses fixas suportadas por implantes. Malò et al em 2 estudos retrospectivos piloto, apresentaram uma opção de tratamento para a reabilitação das mandíbulas edêntulas combinando 4 implantes, 2 retos medialmente e 2 inclinados distalmente. A inclinação dos 2 implantes distais permite o máximo uso do osso existente, colocando dentes fixos posteriores com mínimas alavancas, mesmo em regiões onde a altura do osso e a proximidade de nervos ou seios não permitiriam a colocação de implantes axiais. O conceito de tratamento All-on-4 demonstrou ser um conceito de tratamento custo-efetivo no tratamento de mandíbulas completamente edêntulas após 10 anos de função, diminuindo os tempos gerais de tratamento com menor morbidade do paciente e maior qualidade de vida do paciente. No entanto, esses resultados devem ser interpretados com cautela, uma vez que a literatura apresenta uma falta de dados de longo prazo sobre a incidência de potenciais complicações técnicas e biológicas e suas implicações.
O objetivo deste estudo retrospectivo foi avaliar as complicações biológicas e técnicas, bem como os resultados clínicos e radiográficos da prótese dentária fixa completa (FDP), entregue em 4 implantes colocados de acordo com o protocolo All-on-4. Este estudo seguiu as diretrizes STROBE (STrengthening the Reporting of OBservational studies in Epidemiology).
Materiais e Métodos
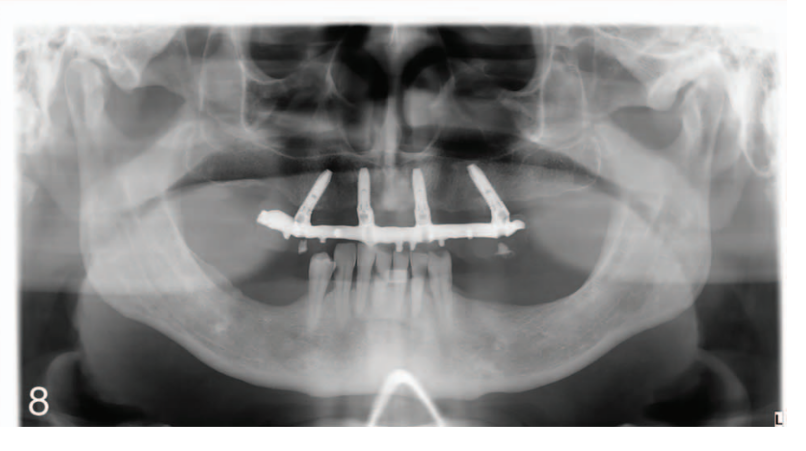
Este estudo retrospectivo avaliou dados coletados de 56 pacientes consecutivos (31 mulheres, 25 homens) com 18 anos ou mais (média: 66,2 anos). Os pacientes apresentavam uma quantidade suficiente de osso para colocar 4 implantes de pelo menos 10 mm de comprimento em locais cicatrizados ou de extração. Os pacientes foram tratados entre janeiro de 2008 e dezembro de 2013 de acordo com o protocolo All-on-4 (Nobel Biocare, Göteborg, Suécia). Um total de 224 implantes foram colocados e os pacientes foram acompanhados clinicamente por até 7 anos (intervalo: 1 a 7 anos, média: 39,3 meses). A investigação foi conduzida de acordo com os princípios contidos na Declaração de Helsinque para pesquisa biomédica envolvendo sujeitos humanos. Todos os pacientes foram devidamente informados sobre a natureza do estudo e deram seu consentimento por escrito. Os critérios de exclusão avaliados antes da colocação do implante foram: contraindicações médicas gerais (Classe III ou IV da American Society of Anesthesiologists) e/ou psiquiátricas; gravidez ou amamentação; qualquer medicação interferente (terapia com esteroides ou bisfosfonatos); abuso de álcool ou drogas; tabagismo intenso (10 cigarros/dia); terapia de radiação na região da cabeça ou pescoço nos últimos 5 anos; atividade parafuncional; periodontite não tratada; higiene bucal deficiente e motivação definida como sangramento em sondagem em toda a boca e índice de placa em toda a boca ≥25%; o sujeito tem reações alérgicas ou adversas conhecidas ao material restaurador; e indisponibilidade para acompanhamentos regulares.
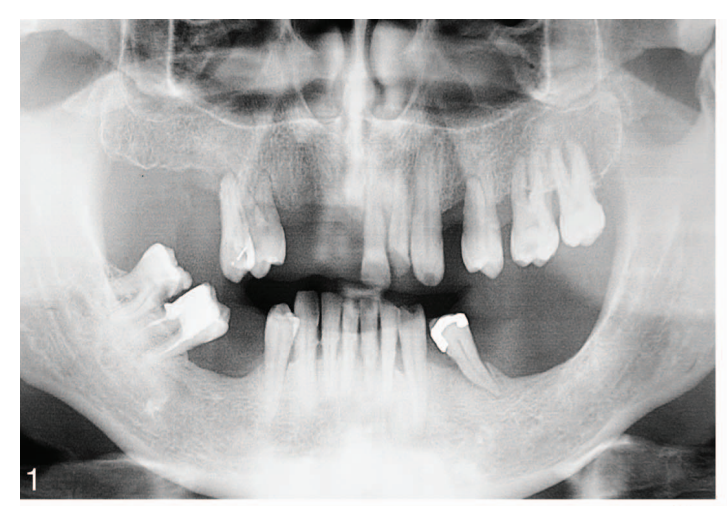
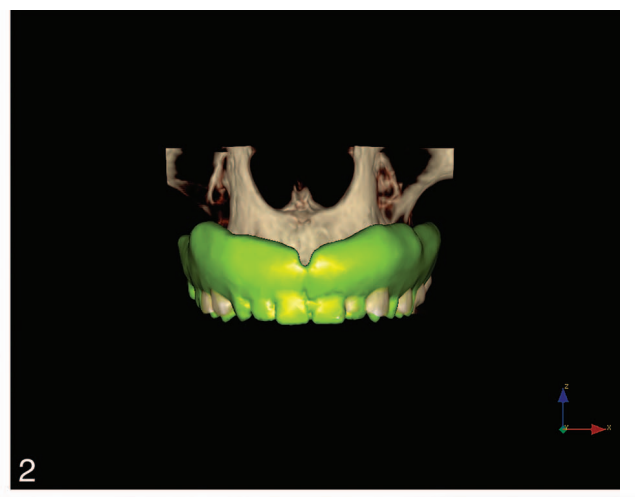
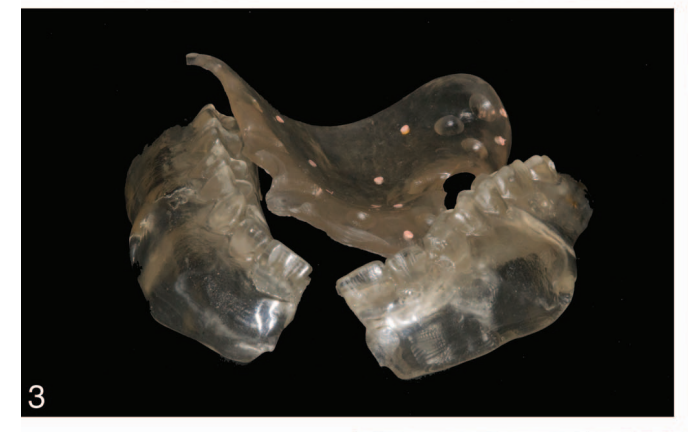
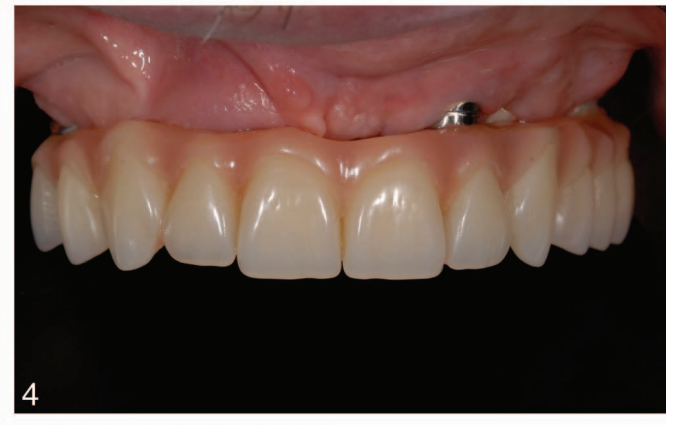
As histórias médicas dos pacientes foram coletadas e modelos de estudo foram feitos. Fotografias e radiografias pré-operatórias (Figura 1) foram obtidas para triagem e avaliação inicial. Os pacientes receberam higiene bucal profissional antes da cirurgia e foram instruídos a enxaguar com enxaguante bucal de clorexidina 0,2% (1 minuto, duas vezes ao dia, começando dois dias antes da intervenção). Dois gramas de amoxicilina e ácido clavulânico (ou clindamicina, 600 mg, se alérgico à penicilina) foram administrados profilaticamente 1 hora antes da cirurgia e continuaram por 6 dias. A anestesia local foi induzida usando uma solução de articaína a 4% com epinefrina 1:100.000 (Ubistein; 3M Italy SpA, Milão, Itália). Uma abordagem sem retalho ou com retalho foi realizada dependendo da largura da mucosa queratinizada disponível. A colocação do implante foi realizada usando colocação assistida por template guiado por computador (NobelGuide, Nobel Biocare) (28 pacientes, 112 implantes, Figura 2) ou cirurgia convencional à mão livre (28 pacientes, 112 implantes). Todos os implantes foram colocados de acordo com os protocolos cirúrgicos e protéticos recomendados pelo fabricante (IFU 73494 Manual 2 / All-on-4 e IFU 71286). No caso de implantes imediatamente pós-extrativos, um guia radiográfico de duas peças foi utilizado (Figura 3). Quatro tipos diferentes de implantes foram usados (92 implantes NobelReplace Conical Connection, 64 NobelSpeedy Groovy, 8 Brånemark System MKIII Groovy e 60 NobelReplace Tapered Groovy). Todos os implantes tinham a mesma superfície de óxido de titânio moderadamente rugosa e enriquecida com fosfato (TiUnite, Nobel Biocare). A sequência de perfuração foi escolhida de acordo com as instruções do fabricante em relação à qualidade do osso, alcançando um torque de inserção variando de 35 Ncm a 55 Ncm na inserção do implante (OsseoCare Pro Drill Motor Set, Nobel Biocare). Abutments multi-unidade angulados (178 ou 308, Nobel Biocare) foram imediatamente conectados aos implantes distais, enquanto abutments multi-unidade retos foram usados nos implantes anteriores, se necessário. Uma restauração provisória reforçada com metal ou totalmente acrílica, retida por parafuso e sem cantilever foi pré-fabricada em caso de carga imediata (40 pacientes, 160 implantes, Figura 4). Nos outros implantes (64), abutments de cicatrização (implantes retos) ou caps de cicatrização (implantes distais) foram conectados. Todos os pacientes receberam recomendações orais e escritas sobre medicação (ibuprofeno, 600 mg, administrado a cada 8 horas por 1 dia, e posteriormente se necessário), manutenção da higiene bucal e dieta.
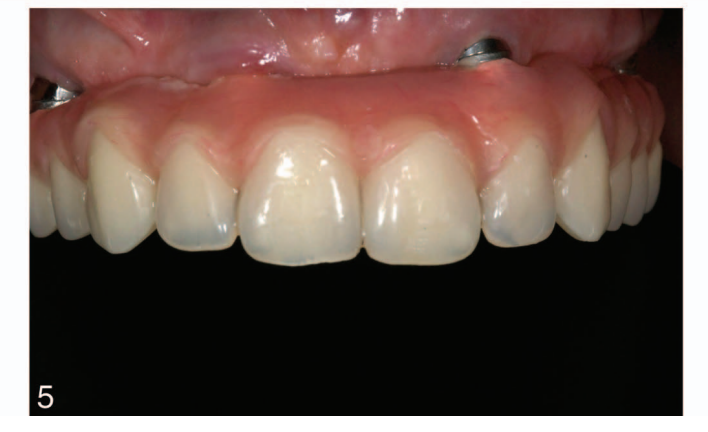
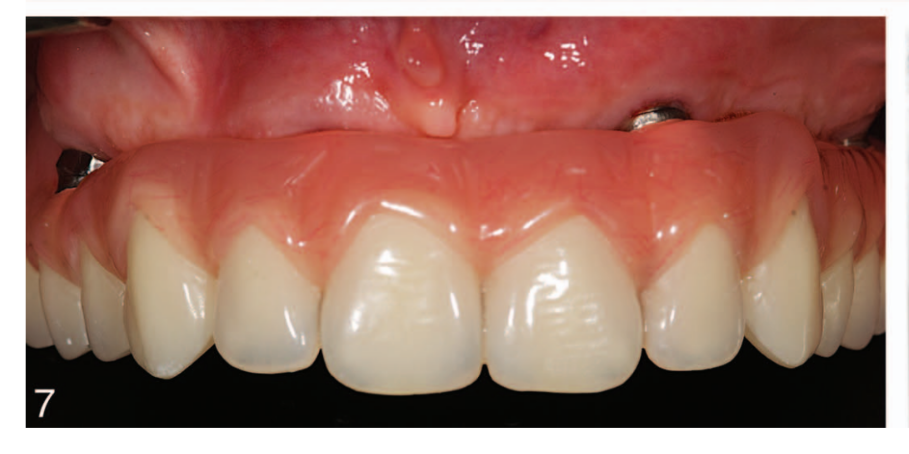
Após 2 a 6 meses, uma impressão definitiva foi feita no nível do implante ou do pilar com gesso (Gesso Branco Neve nº 2, Kerr, Orange, Calif) e material de polissiloxano vinílico (Flexitime massa dinâmica e Light Flow; Heraeus Kulzer GmbH, Hanau, Alemanha), de acordo com um protocolo previamente relatado. Estruturas definitivas de titânio ou zircônia CAD/CAM foram parafusadas no nível do implante ou do pilar, conforme as instruções do fabricante. O material de revestimento foi cerâmico (n = 18), acrílico (n = 4) ou composto (n = 34). A oclusão foi ajustada evitando quaisquer contatos prematuros (Figuras 5 e 6). Oclusão mutuamente protegida com guia anterior ou oclusão equilibrada foi utilizada em casos de dentição natural oposta ou uma FDP e dentadura removível completa, respectivamente. As visitas de acompanhamento foram agendadas em 1, 3 e 6 meses e, em seguida, anualmente até 7 anos de função (Figuras 7 e 8). Em cada visita de acompanhamento, ajustes oclusais foram realizados, se necessário. Os pacientes passaram por uma limpeza profissional a cada 4 a 6 meses. Radiografias periapicais foram obtidas anualmente.
Objetivos primários: A sobrevivência e o sucesso do implante e da prótese foram definidos de acordo com os critérios sugeridos por Van Steenberghe, conforme alterado por Papaspyridakos em 2012.
Objetivos secundários:
- Quaisquer complicações técnicas (fratura da estrutura ou do material de revestimento, afrouxamento de parafusos, etc.) e/ou biológicas (dor, inchaço ou supuração) foram registradas.
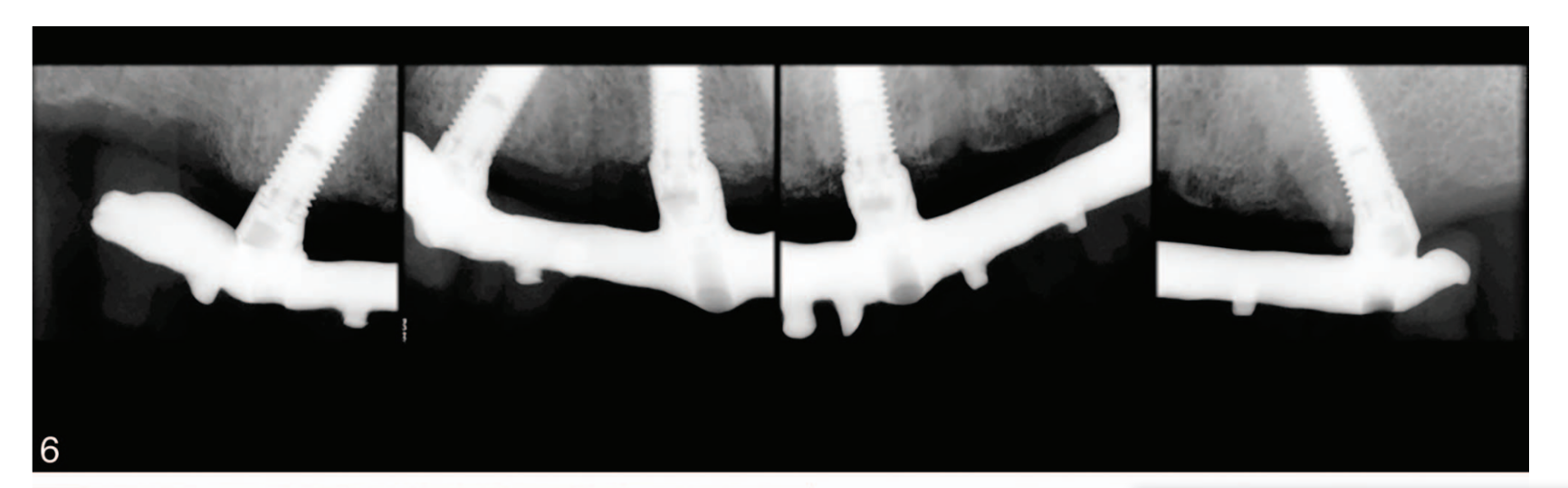
- A distância da margem mais coronária do colar do implante e o ponto mais coronário do contato osso-implante foi considerada como o nível de osso marginal (MBL) e avaliada em radiografias digitais intraorais feitas com a técnica de paralelismo usando um suporte de filme (Rinn XCP, Dentsply, Elgin, Ill) na colocação do implante (linha de base) e, em seguida, anualmente até 7 anos. As radiografias foram aceitas ou rejeitadas para avaliação com base na clareza das roscas do implante. O software foi calibrado para cada imagem usando a distância conhecida do passo das roscas do implante. Medições do nível da crista óssea mesial e distal adjacente a cada implante foram feitas com precisão de 0,1 mm.
Um dentista independente e totalmente cego (LC) avaliou a sobrevivência e a taxa de sucesso do implante e da prótese. As complicações foram avaliadas e tratadas pelos clínicos responsáveis (MT e SMM), que não estavam cegos. A perda óssea marginal (MBL) foi avaliada por um radiologista independente não envolvido no estudo.
Análise estatística
Uma análise descritiva foi realizada para parâmetros numéricos usando médias 6 desvios padrão (IC de 95%). As taxas cumulativas de sobrevivência e sucesso dos implantes foram relatadas com o implante como a unidade estatística. As taxas de sucesso e sobrevivência da prótese, bem como complicações e MBL, foram relatadas com o paciente como a unidade estatística das análises. As taxas de sobrevivência e sucesso do implante e da prótese foram calculadas usando análise de tabela de vida atuarial. Dois subgrupos (carga imediata versus carga convencional e pós-extrativa versus implantes colocados em locais cicatrizados) foram criados. As diferenças nas proporções de pacientes com falhas de implante, falhas de prótese e complicações (resultados dicotômicos) foram comparadas usando o teste exato de Fisher. A perda óssea marginal entre os subgrupos foi comparada usando o teste U de Mann–Whitney. Todas as comparações estatísticas foram realizadas a um nível de significância de 0,05.
Resultados
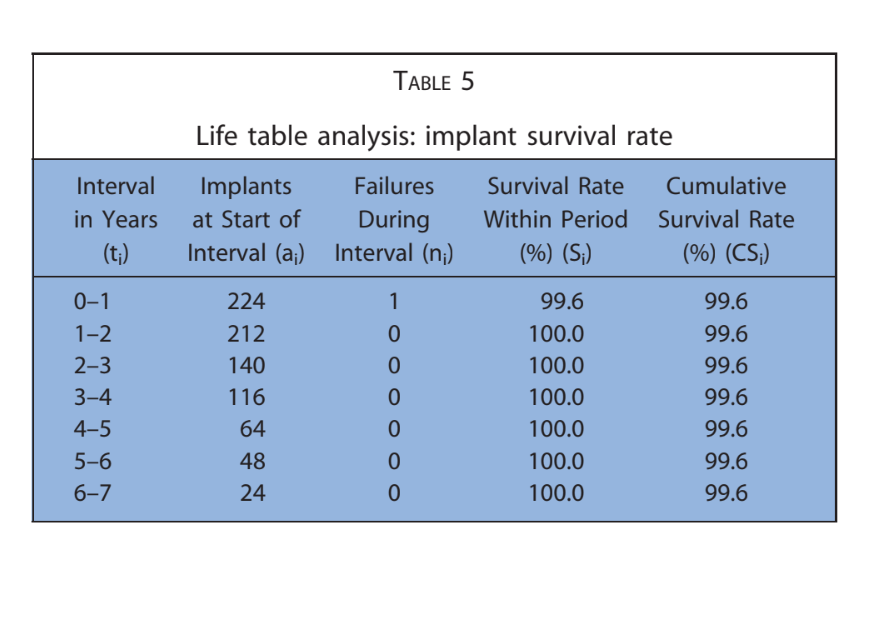
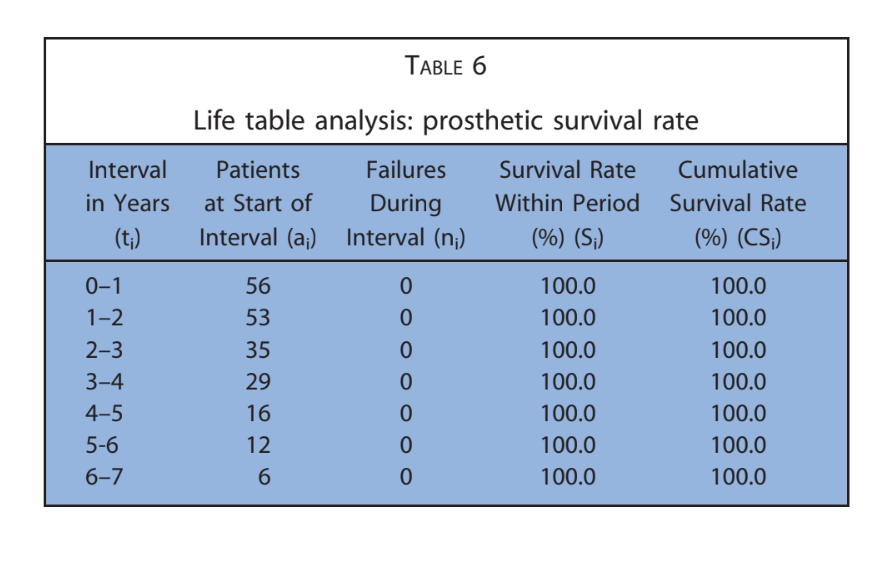
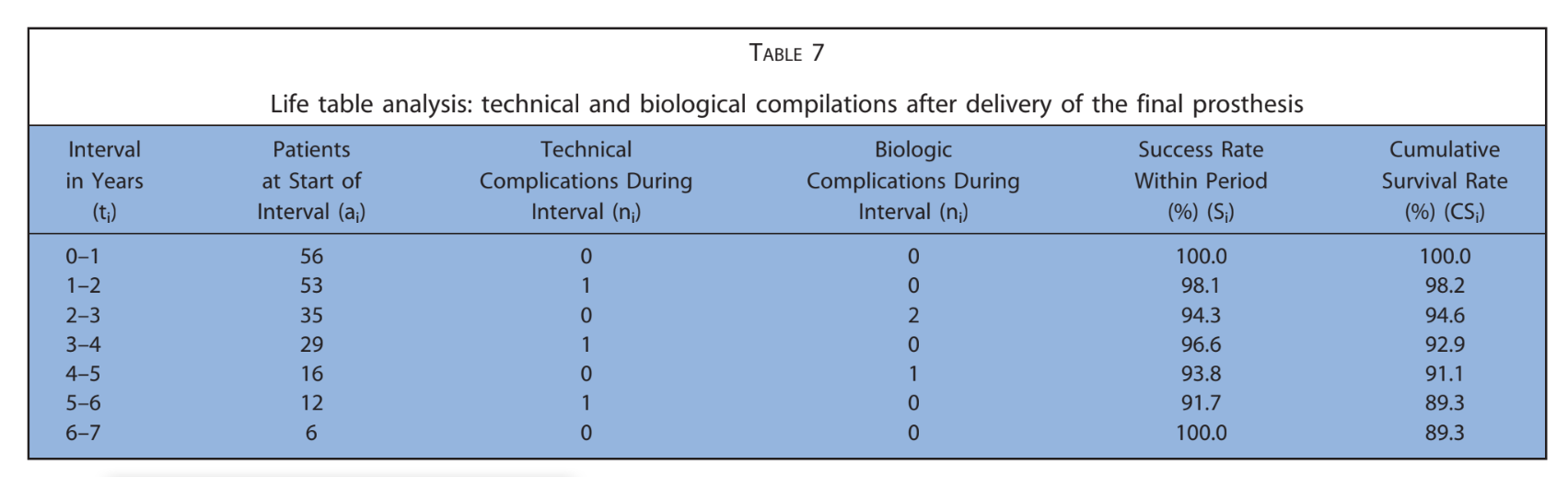
As principais características dos pacientes foram relatadas na Tabela 1. Um em 224 implantes (0,4%) falhou em um paciente fumante antes da entrega da prótese final. Uma etiologia infecciosa com dor, inchaço e supuração foi registrada. O implante (implantes distais na posição 16) foi removido 2 meses após a colocação e foi substituído 3 meses depois. A prótese temporária foi encurtada até o canino direito. Nenhuma prótese definitiva falhou (Tabela 2). Quatorze pacientes apresentaram 1 complicação técnica ou biológica cada, resultando em 10 complicações técnicas e 4 biológicas relatadas durante todo o acompanhamento. A taxa geral de sucesso dos implantes e das próteses foi de 98,2% e 82,1%, respectivamente. Todas as complicações foram consideradas menores e resolvidas com sucesso da seguinte forma. Três parafusos protéticos se soltaram nas restaurações provisórias de 3 pacientes. Foram resolvidos apertando novamente os parafusos e estabilizando a oclusão. Quatro fraturas de próteses provisórias totalmente acrílicas ocorreram.
A prótese temporária foi ajustada na cadeira, e a oclusão foi estabilizada. A primeira complicação biológica foi relatada 6 semanas após a colocação do implante em uma paciente do sexo feminino de 80 anos com diabetes controlada, em torno de um implante mandibular, distal, imediatamente carregado, colocado em um local cicatrizado usando cirurgia guiada. A paciente relatou dor e inchaço sem supuração. O pilar temporário foi substituído por um pilar de cicatrização. A prótese temporária foi encurtada até o canino direito, e o implante foi deixado para cicatrizar por 4 meses. As outras 3 complicações biológicas foram experienciadas após a entrega da prótese definitiva e foram classificadas como peri-implantite, consistindo em uma média de perda óssea peri-implantar mesio-distal de 3,3, 3,1 e 2,8 mm, relatadas em 3, 5 e 3 anos, respectivamente. Os pacientes receberam terapia não cirúrgica consistindo em desbridamento mecânico com um dispositivo abrasivo de pó de ar à base de glicina e aplicação local de agentes antimicrobianos, seguidos de instruções de higiene bucal e motivação.
Após o tratamento, o osso parou de receder e o tecido mole permaneceu estável. A fratura do material de revestimento de compósito ou cerâmica do FDP completo suportado por implante definitivo ocorreu em 3 pacientes nas avaliações de acompanhamento de 2, 4 e 6 anos, provavelmente devido a hábitos parafuncionais ocasionais. Essas situações foram resolvidas na cadeira, estabilizando a oclusão. Comparações estatísticas foram relatadas na Tabela 3.
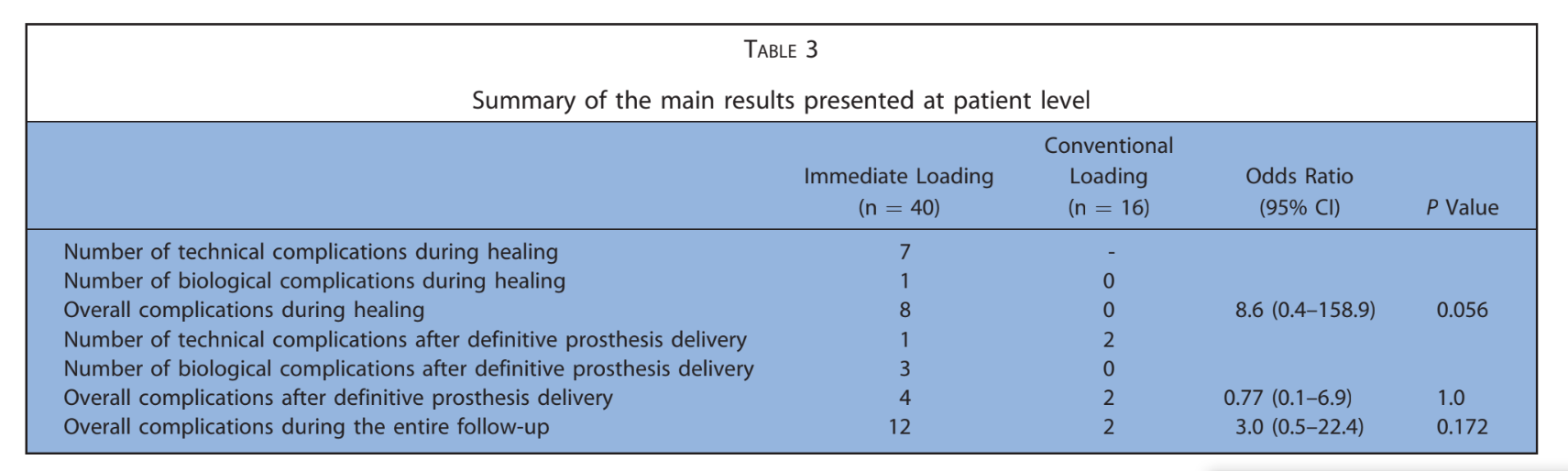
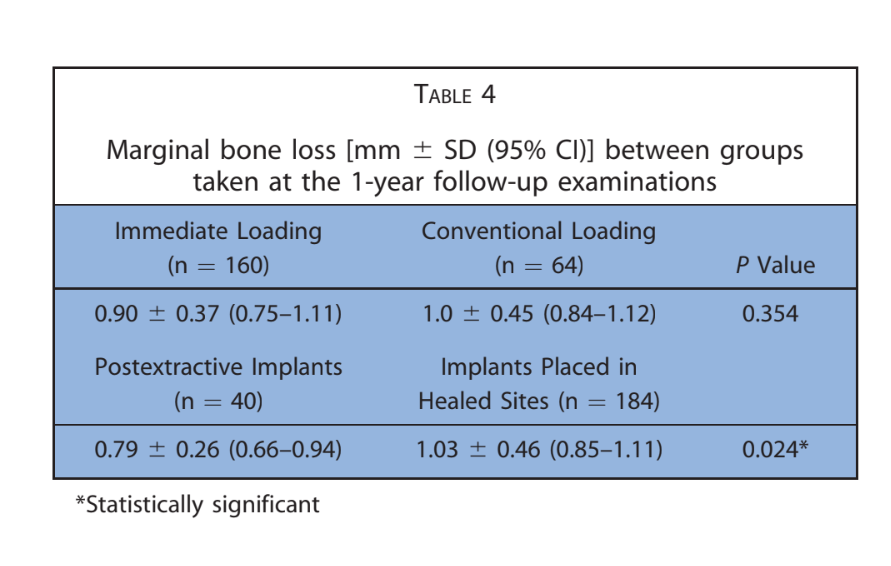
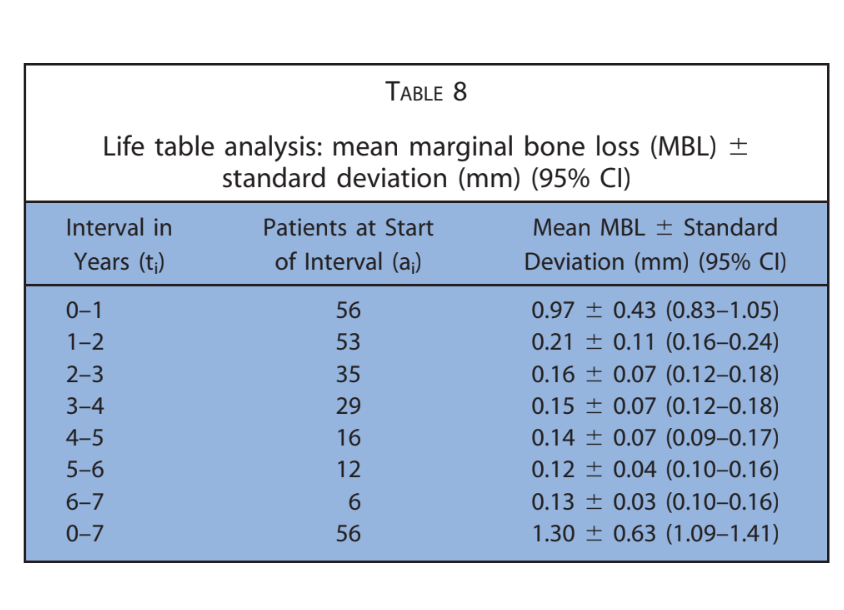
Após uma perda óssea marginal média inicial de 0,97 ± 0,43 mm, todos os implantes apresentaram uma média de 0,15 ± 0,07 mm por ano. Na última avaliação de acompanhamento, a perda óssea marginal média foi de 1,30 ± 0,63 mm (Tabela 4). Todos os dados foram analisados durante todo o acompanhamento utilizando uma análise de tabela de vida (Tabelas 5–8).
Discussão
O presente estudo retrospectivo foi desenvolvido para avaliar as complicações biológicas e técnicas de 7 anos, bem como os resultados radiográficos de FDPs completas suportadas por implantes entregues em 4 implantes colocados de acordo com o protocolo All-on-4. As principais limitações foram a natureza retrospectiva do estudo e a falta de um grupo de controle. No entanto, os dados de 56 pacientes com 224 implantes acompanhados por até 7 anos em função podem permitir algumas conclusões preliminares e generalizáveis. As taxas de sobrevivência dos implantes (99,2%) e prostéticas (100%), bem como a perda óssea média de 1,52 ± 0,41 mm experimentada nas últimas avaliações de acompanhamento, são consistentes com outros estudos que investigam o mesmo tema. Implantes pós-extrativos mostraram menor perda óssea marginal durante o primeiro ano em função, em comparação com os implantes colocados em locais cicatrizados (diferença média de 0,23 ± 0,20 mm). Uma possível explicação para esses resultados poderia ser o efeito protetor da técnica de preservação do alvéolo.
Babbush et al. examinaram retrospectivamente 165 pacientes tratados de acordo com o protocolo All-on-4. A taxa cumulativa de sobrevivência dos implantes foi de 99,6% (99,3% na maxila e 100% na mandíbula) por até 29 meses de carga. A taxa de sobrevivência da prótese definitiva foi de 100%. Recentemente, o mesmo autor analisou retrospectivamente os resultados centrados no paciente, incluindo o custo do tratamento, a duração do período de tratamento e o conforto proporcionado pela prótese temporária em pacientes tratados de acordo com o protocolo All-on-4, comparando os resultados com FDPs de arco completo suportados por dentes naturais ou implantes e overdentaduras suportadas por implantes. Os custos, a duração do tratamento e o conforto proporcionado pelas próteses temporárias favoreceram significativamente a modalidade de tratamento All-on-4.
Malò et al. relataram retrospectivamente taxas cumulativas de sucesso relacionadas ao paciente de 93,8% em até 10 anos de acompanhamento na mandíbula. A taxa de sobrevivência das próteses foi de 99,2%. Na maxila, uma taxa de sobrevivência de 5 anos de 93% foi relatada. A taxa de sobrevivência das próteses foi de 100%. A perda média de osso marginal foi de 1,52 ± 0,3 mm após 3 anos.
Uma revisão sistemática recente de Patzelt et al que incluiu 4804 implantes demonstrou uma taxa média cumulativa de sobrevivência de implantes e próteses em 3 anos de 99,0 ± 1,0% e 99,9 ± 0,3%, respectivamente. A perda óssea média em 3 anos foi de 1,3 ± 0,4 mm.
No presente estudo, 14 complicações (10 técnicas e 4 biológicas) foram experienciadas em 14 pacientes (25%) durante todo o acompanhamento. No entanto, esse resultado não difere daqueles normalmente encontrados na reabilitação oral em que implantes são usados como suporte para uma FDP (33,6% em 5 anos). Oito (57,1%) complicações foram relatadas durante a cicatrização em pacientes usando as restaurações temporárias (por exemplo, todas as próteses temporárias fraturadas eram totalmente acrílicas). Após a entrega das restaurações finais, 3 complicações técnicas e 3 biológicas foram experienciadas em 6 pacientes (10,7%). As 3 complicações biológicas parecem ser atribuíveis puramente à acumulação de placa em pacientes com "susceptibilidade do hospedeiro". Para estes últimos, a entrega de uma restauração temporária reforçada com metal durante a cicatrização pode ser aconselhável, e os pacientes devem ser colocados em um programa bem estruturado de higiene e manutenção oclusal após o tratamento.
Conclusão
O conceito All-on-4 pode ser uma modalidade de tratamento valiosa para maxilares totalmente edêntulos. Pode diminuir o tempo total de tratamento e restabelecer a função adequada de maneira econômica. No entanto, complicações técnicas e biológicas podem ocorrer. Mais dados prospectivos de longo prazo são necessários.
Marco Tallarico, Luigi Canullo, Milena Pisano, David Peñarrocha-Oltra, Miguel Peñarrocha-Diago, Silvio Mario Meloni
Referências
- Malò P, Rangert B, Nobre M. Conceito de função imediata All-on-4 com implantes do Sistema Brånemark para maxilas completamente edêntulas: um estudo clínico retrospectivo de 1 ano. Clin Implant Dent Relat Res. 2005;7:S88–S94.
- Malò P, Rangert B, Nobre M. Conceito de função imediata "All-on-Four" com implantes do Sistema Brånemark para mandíbulas completamente edêntulas: um estudo clínico retrospectivo. Clin Implant Dent Relat Res. 2003; 5:2–9.
- Malò P, de Araújo Nobre M, Lopes A, Moss SM, Molina GJ. Um estudo longitudinal sobre a sobrevivência de implantes All-on-4 na mandíbula com até 10 anos de acompanhamento. J Am Dental Assoc. 2011;142:310–320.
- Malò P, de Araújo Nobre M, Lopes A, Francischone C, Rigolizzo M. Conceito de função imediata "All-on-4" para maxilas completamente edêntulas: um relatório clínico sobre os resultados a médio (3 anos) e longo prazo (5 anos). Clin Implant Dent Relat Res. 2012;14:e139–e150.
- Patzelt SBM, Bahat O, Reynolds MA, Strub JR. O conceito de tratamento all-on-four: uma revisão sistemática. Clin Implant Dent Relat Res. 2014;16: 836–855.
- Polizzi G, Cantoni T. Acompanhamento de cinco anos de restaurações fixas imediatas de implantes maxilares inseridos em locais de extração fresca e curados usando o sistema NobelGuide. Clin Implant Dent Relat Res. 2013; 17:221–233.
- Pozzi A, Tallarico M, Mangani F, Barlattani A. Diferentes técnicas de impressão de implantes para pacientes edêntulos tratados com próteses de arco completo CAD/CAM: um ensaio controlado randomizado relatando dados a 3 anos pós-carregamento. Eur J Oral Implantol. 2013;6:325–340.
- Van Steenberghe D. Resultados e suas medições em ensaios clínicos de implantes orais endosseos. Ann Periodontol. 1997;2:291–298.
- Papaspyridakos P, Chen CJ, Singh M, Weber HP, Gallucci GO. Critérios de sucesso em odontologia implantológica: uma revisão sistemática. J Dent Res. 2012;91: 242–248.
- Orgeas GV, Clementini M, De Risi V, de Sanctis M. Técnicas cirúrgicas para preservação de alvéolos: uma revisão sistemática. Int J Oral Maxillofac Implants. 2013;28:1049–1061.
- Babbush CA, Kutsko GT, Brokloff J. O conceito de tratamento de função imediata all-on-four com implantes NobelActive: um estudo retrospectivo. J Oral Implantol. 2011;37:431–445.
- Babbush CA, Kanawati A, Kotsakis GA, Hinrichs JE. Análise de resultados relacionados ao paciente e financeiros da reabilitação convencional de arco completo versus o conceito All-on-4: um estudo de coorte. Implant Dent. 2014;23:218–224.
- Pjetursson BE, Thoma D, Jung RE, Zwahlen M, Zembic A. Uma revisão sistemática das taxas de sobrevivência e complicações de próteses dentárias fixas suportadas por implantes (FDPs) após um período médio de observação de pelo menos 5 anos. Clin Oral Implants Res. 2012;23:22–38.
- Canullo L, Iannello G, Götz W. A influência dos padrões ósseos individuais na perda óssea peri-implantar: relatório preliminar de um ensaio clínico e histológico randomizado de 3 anos em pacientes tratados com implantes restaurados com pilares de diâmetro correspondente ou o conceito de mudança de plataforma. Int J Oral Maxillofac Implants. 2011;26:618–630.
- Heitz-Mayfield LJ, Lang NP. Biologia comparativa da periodontite crônica e agressiva vs. peri-implantite. Periodontol 2000. 2010;53:167– 181.
