Malhas de titânio ultra-finas semi-personalizadas em regeneração óssea guiada para terapia de implante em defeito alveolar severo: um relato de caso
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
Resumo
Este relatório de caso fornece uma descrição detalhada de um procedimento de regeneração óssea simples e rápido utilizando uma malha de titânio ultra-fina semi-personalizada em três dimensões. Um homem de 50 anos com um defeito ósseo vertical e horizontal severo na mandíbula anterior passou por tratamento de implante em uma abordagem em etapas. O osso autólogo foi combinado com um xenógeno, e a mistura foi enxertada para aumentar o defeito ósseo e coberta com malhas de titânio ultra-finas semi-personalizadas, que foram selecionadas entre seus vários tipos de acordo com o tamanho e a configuração do defeito ósseo, conectadas diretamente e imobilizadas nos parafusos de sustentação com mínima modelagem. Em uma cirurgia de reentrada pós-operatória de 6 meses, as malhas de titânio utilizadas foram removidas, os implantes foram colocados e uma biópsia de núcleo ósseo foi obtida, demonstrando formação óssea nova satisfatória. Finalmente, dois meses depois, a prótese definitiva foi instalada. Esta malha de titânio ultra-fina semi-personalizada pode ajudar um clínico de implantes a obter resultados mais previsíveis na regeneração óssea guiada (GBR).
Contexto
A regeneração óssea guiada (GBR) é uma técnica utilizada para aumentar a falta de osso alveolar horizontal e/ou vertical. Existem vários princípios importantes para o sucesso da GBR, incluindo a exclusão de tecido epitelial, a manutenção do espaço de enxerto, a estabilização de um coágulo de fibrina e a cicatrização não perturbada por fechamento de ferida sem tensão. Para cumprir esses princípios, membranas de barreira reabsorvíveis ou não reabsorvíveis devem ser incorporadas nos procedimentos de GBR. Uma membrana de colágeno reabsorvível é fácil de manipular e não requer cirurgia adicional para remoção, mas é difícil prever o tempo exato de degradação ou reabsorção e manter um espaço de enxerto maior sem colapsar. Por outro lado, uma membrana não reabsorvível requer cirurgia adicional para remoção, mas geralmente apresenta um melhor resultado de regeneração óssea, a menos que a cicatrização seja interrompida pela exposição.
A malha de titânio é um tipo representativo de membrana não reabsorvível que é caracterizada por rigidez inerente e produz regeneração óssea satisfatória em grandes defeitos. No entanto, a regeneração óssea com malha de titânio pode ser complicada pela exposição, que frequentemente resulta de pontos e ângulos afiados de seu corte, dobra e ajuste para cobrir o osso enxertado. Além disso, tais enxertos são vulneráveis a infecções pós-operatórias. O termo “semi-personalizado” é utilizado neste estudo, uma vez que as malhas de titânio não são completamente personalizadas usando CAD/CAM. Em vez disso, o clínico pode selecionar entre uma variedade de malhas padrão que estavam disponíveis em diferentes tamanhos e configurações para os defeitos ósseos de cada paciente. Neste relato de caso, descrevemos um procedimento de GBR simples e rápido que utiliza malhas de titânio ultra-finas semi-personalizadas para aplicação em um grande defeito ósseo.
Apresentação do caso
Pacientes e procedimento cirúrgico
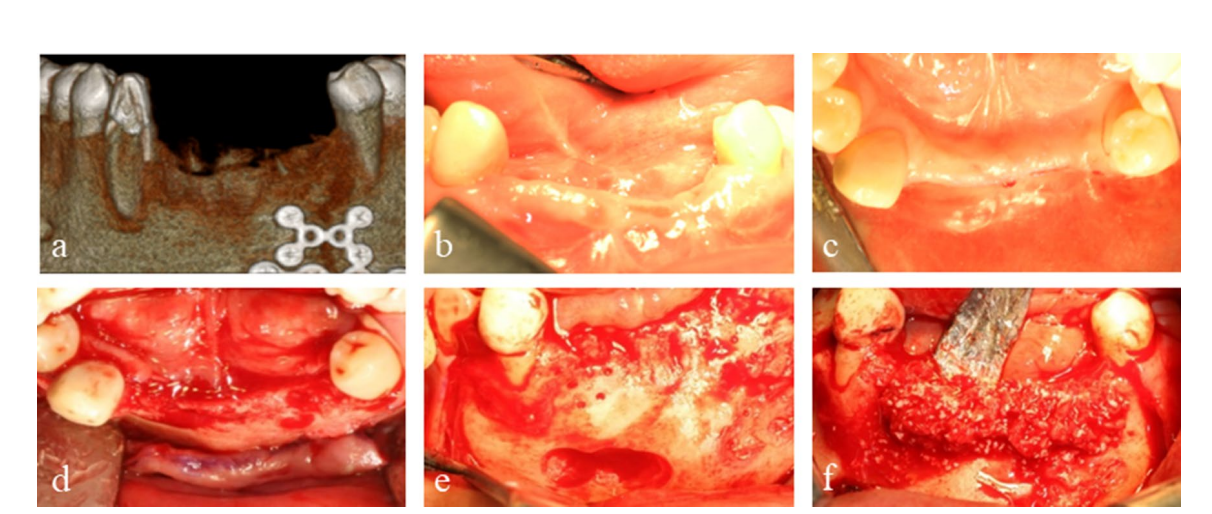
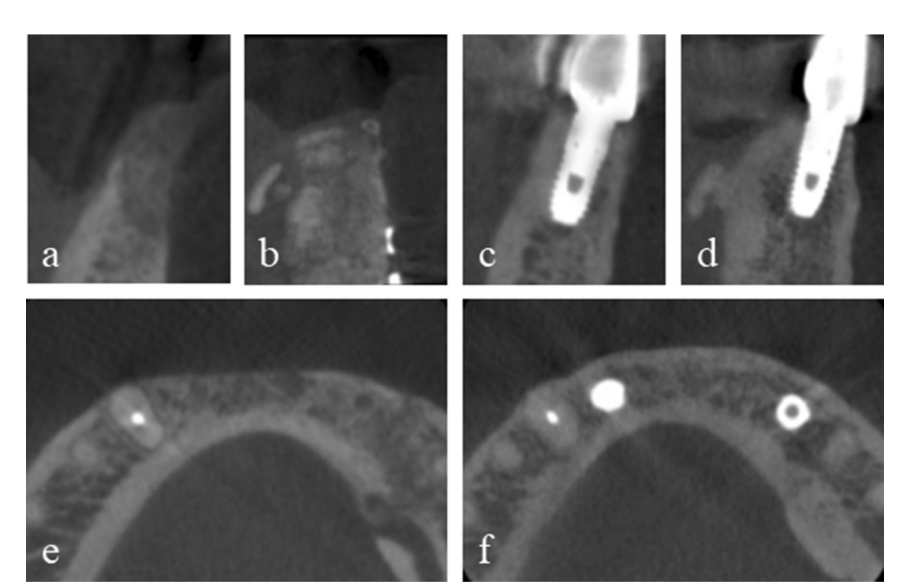
Um homem de 50 anos com um defeito ósseo alveolar combinado vertical e horizontal na mandíbula anterior devido a trauma facial anterior foi encaminhado para tratamento com implante. Seu histórico médico incluía redução aberta e fixação interna de uma fratura mandibular composta resultante de um acidente de trânsito. O incisivo lateral e o canino mandibular esquerdo foram avulsionados com a fratura do osso alveolar e o incisivo central mandibular esquerdo e o incisivo central e lateral mandibular direito foram extraídos durante a cirurgia da fratura. Uma fratura de coroa do canino mandibular direito foi restaurada com pino e núcleo após um tratamento de canal radicular. Na avaliação pré-operatória por tomografia computadorizada de feixe cônico (CBCT), o defeito da área mandibular anterior foi medido em aproximadamente 7 mm verticalmente e 5 mm horizontalmente (Fig. 1a).
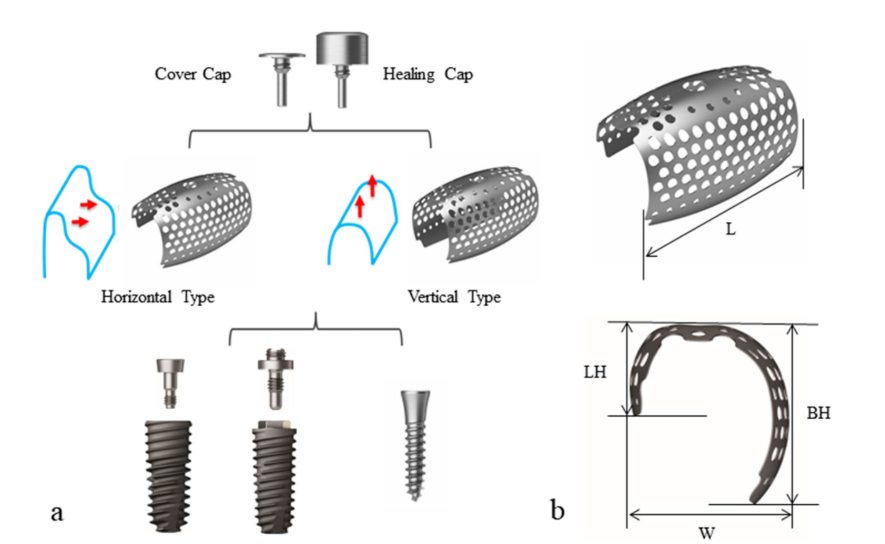
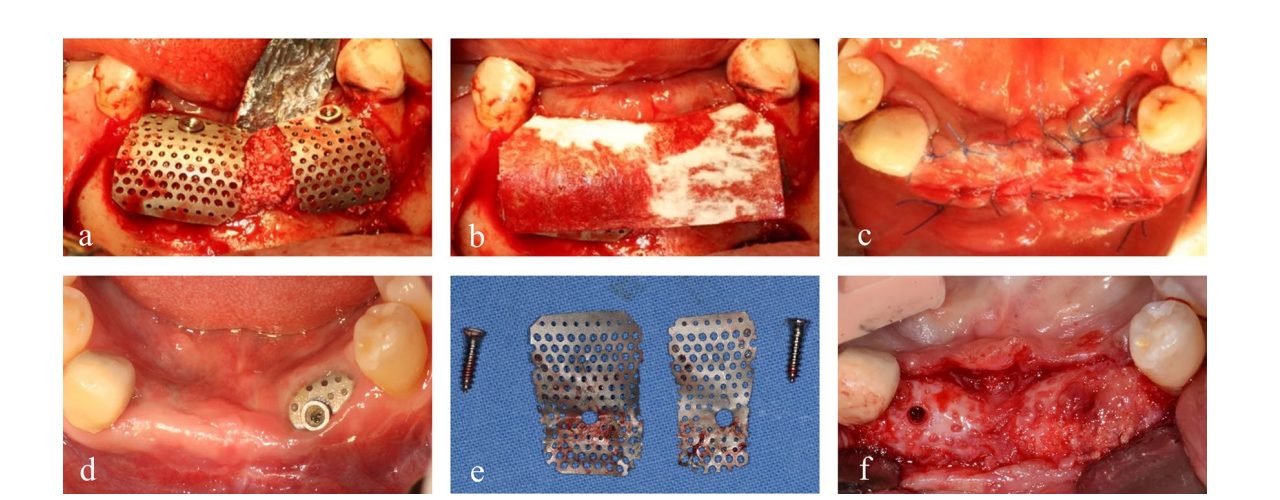
O paciente forneceu consentimento informado, e a augmentação óssea em estágios foi realizada para a colocação do implante. Após infiltração de lidocaína a 2% com 1:100.000 de epinefrina, uma incisão mid-crestal com duas incisões verticais foi realizada do primeiro pré-molar mandibular esquerdo até o primeiro pré-molar direito, e um retalho mucoperióstico de espessura total foi refletido. As placas e parafusos da cirurgia de fratura anterior foram removidos. Dois parafusos de sustentação foram inseridos nas posições ideais dos implantes subsequentes, e o tamanho e a configuração do defeito ósseo, que haviam sido avaliados pré-operatoriamente por CBCT, foram confirmados clinicamente e cuidadosamente medidos. O osso autólogo, que foi colhido da localização das placas e parafusos e particulado por uma broca trephine especializada (coletor de autobone, Osstem, República da Coreia), foi misturado com um xenógeno (A-Oss, Osstem) em uma proporção de volume de 1:1 e enxertado para aumentar o defeito ósseo vertical e horizontal ao redor dos parafusos de sustentação (Fig. 1b–f). Duas malhas de titânio ultra-finas semi-personalizadas (OssBuilder, Osstem), do tipo horizontal com dimensões de comprimento 10 mm, largura 9 mm, altura bucal 11 mm e altura lingual 5,5 mm, foram especificamente escolhidas entre vários subconjuntos disponíveis (Fig. 2). Essas malhas de titânio foram ajustadas para cobrir a área enxertada por cortes e modelagem mínimos e imobilizadas por tampas de cobertura. Uma membrana de colágeno reabsorvível (Oss-Mem hard, Osstem) foi colocada sobre as malhas de titânio para minimizar o afinamento prematuro da gengiva sobrejacente. Finalmente, um fechamento primário sem tensão foi realizado com uma incisão de liberação no periósteo bucal (Fig. 3a–c).
O paciente recebeu antibióticos orais e analgésicos e foi instruído a usar uma solução de gluconato de clorexidina a 0,12% por 10 dias.
Resultados
Exceto por uma pequena exposição da malha de titânio ultra-fina semi-personalizada na posição do canino mandibular esquerdo, não houve complicações. O tamanho da exposição aumentou gradualmente até aproximadamente
5 mm de diâmetro. Os tecidos ao redor da exposição eram de cor avermelhada, mas não apresentavam sinais adversos ou inflamação. Seis meses depois, uma cirurgia de reentrada foi realizada sob anestesia local e as malhas de titânio foram removidas. A exame macroscópico revelou osso regenerado, que estava corticalizado e revestido com um fino pseudoperiósteo. No entanto, na área onde a malha de titânio estava exposta, havia um pseudoperiósteo mais espesso, entremeado com partículas brutas de xenógeno. Este pseudoperiósteo se desprendeu facilmente do osso regenerado subjacente durante a perfuração do implante (Fig. 3d–f).
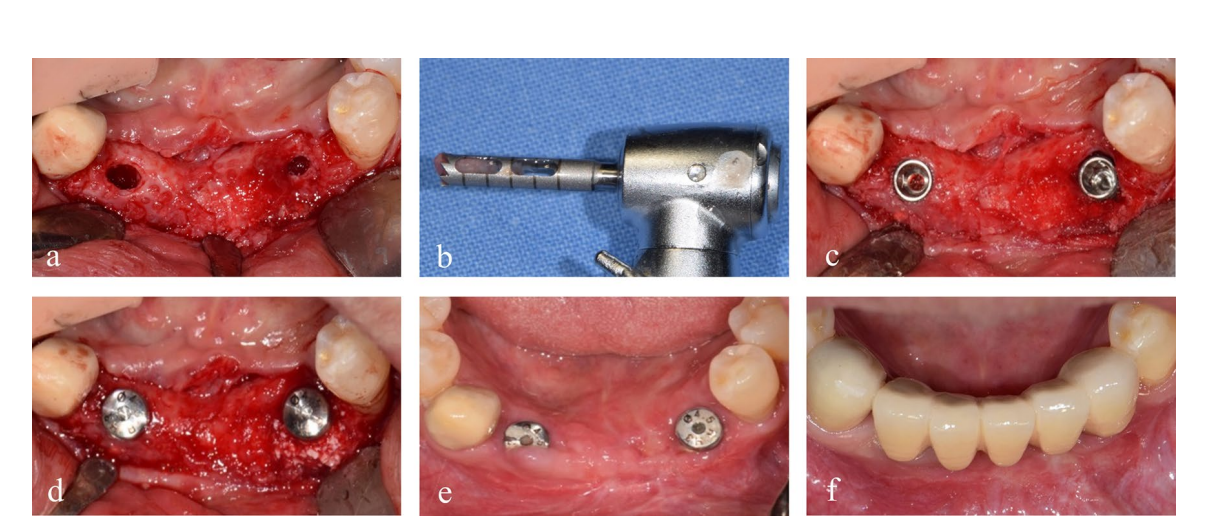
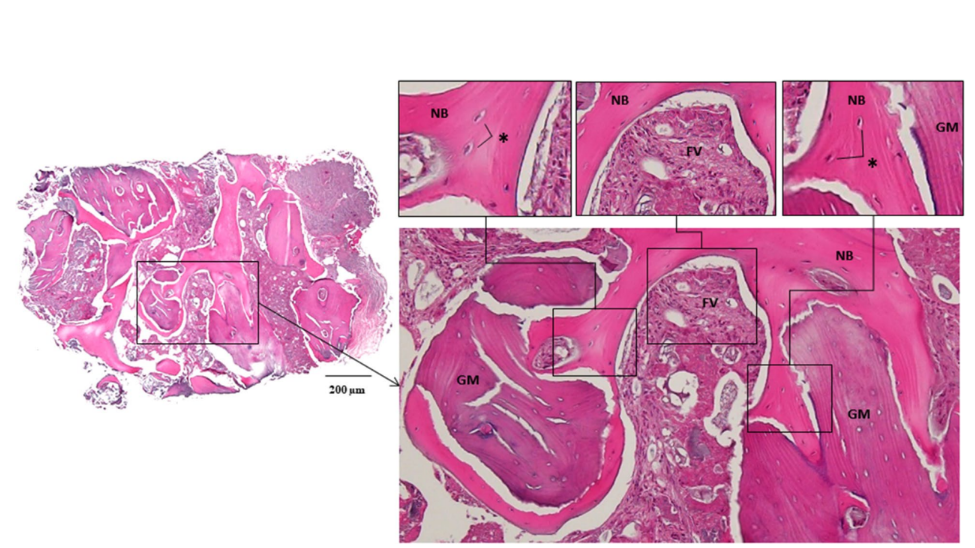
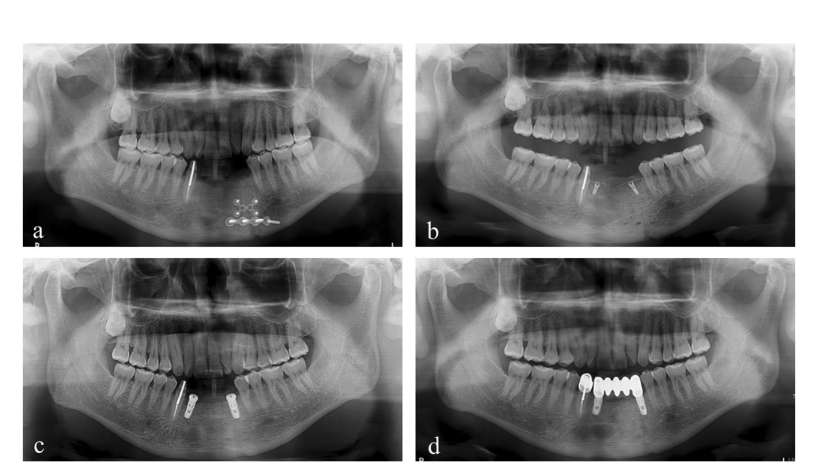
Dois implantes de 4,0 × 10 mm (TS III SOI, Osstem) foram colocados no osso regenerado do canino mandibular esquerdo e do incisivo lateral direito com um torque de assentamento superior a 30 Ncm. Dois pilares de cicatrização de 5,0 × 3 mm foram então conectados. Antes da perfuração do implante na área correspondente ao canino mandibular esquerdo, um núcleo ósseo foi coletado para análise histológica usando uma broca trephine de 2,0 mm de diâmetro (Fig. 4). As seções foram coradas com hematoxilina e eosina (H&E) e foram observadas usando um microscópio óptico (Fig. 5). As áreas de novo osso, material de enxerto residual e tecidos fibrovasculares foram divididas, e suas porcentagens relativas foram medidas. Dois meses depois, a tomada de impressão e a entrega da restauração definitiva de zircônia foram realizadas. A radiografia panorâmica pós-operatória revelou um nível ósseo peri-implantar estável e, notavelmente, o paciente expressou satisfação com o resultado final (Figs. 6 & 7).
Discussão
Em casos de defeitos ósseos horizontais e verticais severos combinados, o enxerto ósseo deve ser realizado antes da colocação do implante. Durante essa abordagem de tratamento passo a passo, a estabilidade do espaço do enxerto ósseo pode ser perturbada por eventos rotineiros na cavidade oral, como mastigação e fala. Portanto, se um paciente requer uma quantidade substancial de enxerto ósseo, a malha de titânio é considerada a membrana de barreira não reabsorvível mais adequada para manter a forma e o volume do enxerto ósseo, pois, sendo um metal leve, é rígida e econômica. Comparada aos microporos de outras membranas de barreira, a malha de titânio é única por ter macroporos que não bloqueiam ou permitem a passagem de células de forma seletiva. Devido à sua biocompatibilidade e estabilização do coágulo sanguíneo, a malha de titânio também tem sido amplamente utilizada no campo da cirurgia oral e maxilofacial.
Embora flexível e de textura suave, a malha de titânio tem uma desvantagem crítica de exposição, que geralmente não é coberta novamente pela gengiva. A incidência de exposição associada à malha de titânio foi relatada entre 16% e 34%. Sua rigidez é favorável para a manutenção do espaço do enxerto, mas frequentemente causa afinamento da mucosa sobrejacente durante a contração da ferida no período de cicatrização. Além disso, o uso de uma malha de titânio como membrana de barreira é um procedimento muito sensível à técnica, pois deve ser moldada e fixada rigidamente. Durante esse procedimento de moldagem, os pontos e ângulos afiados causados pelo corte, dobra e aparo da malha de titânio podem contribuir para sua exposição através da gengiva.
Diferente de uma placa de malha de titânio convencional, uma malha de titânio ultra-fina semi-personalizada pode ser customizada apenas selecionando a mais adequada entre seus vários tipos e subconjuntos de acordo com o tamanho e a configuração do defeito ósseo. Assim, pode ser utilizada de forma simples e rápida, pois a personalização permite modificações mínimas, eliminando pontos e ângulos agudos durante a modelagem rotineira. Geralmente, como a malha de titânio ultra-fina semi-personalizada é escolhida avaliando-se com precisão o tipo, comprimento, largura e altura do defeito ósseo peri-implante por meio de uma sonda periodontal ou medidor de profundidade de implante e conectada diretamente ao implante, o enxerto ósseo pode ser realizado de forma específica e eficiente para o resultado mais otimizado. Além disso, sua fixação rígida e imobilização estável também são alcançadas de forma fácil e rápida. Considerando que a impressão tridimensional de uma malha de titânio específica para o paciente com base em um conjunto de dados CBCT pré-operatório é cara e requer um fluxo de trabalho digital complicado, esta malha de titânio ultra-fina semi-personalizada é econômica e pronta para uso, como uma malha de titânio pronta. Se necessário, esta malha de titânio ultra-fina semi-personalizada pode ser modificada por cortes e dobras mínimas para melhor ajuste ao defeito ósseo. Além disso, a malha de titânio e seus componentes utilizados neste caso eram versáteis, estendendo sua utilidade a implantes com conexões internas e externas feitas por outros fabricantes.
A malha de titânio ultra-fina semi-personalizada em três dimensões é composta de titânio comercialmente puro de grau 2, com uma espessura de 0,1 mm. Possui três poros de tamanhos diferentes; 1,0 mm ao redor do implante, 0,6 mm na extensão e 0,5 mm nas laterais da malha de titânio. Com os poros de 1,0 mm, um suprimento sanguíneo adequado e a difusão de fatores de crescimento podem ser proporcionados para a promoção da cicatrização. Os poros de 0,6 mm também permitem um suprimento sanguíneo adequado e podem prevenir a migração do material do enxerto ósseo. Além disso, a malha de titânio ultra-fina semi-personalizada possui poros de 0,5 mm em suas laterais, que são projetados para preservar a rigidez mecânica durante sua moldagem.
Osso autólogo, o padrão ouro do material de enxerto ósseo devido ao seu efeito osteogênico, foi coletado, particulado e utilizado no presente caso. Osso cortico-canceloso foi utilizado para o efeito de manutenção de volume do osso cortical duro e o efeito pluripotencial do osso canceloso solto. Os locais intraorais comuns para a coleta de osso autólogo incluem a sínfise mandibular, tuberosidade maxilar, ramo, tori ou exostoses. No nosso caso, o local da operação foi a área anterior da mandíbula, portanto, o osso autólogo foi coletado da sínfise mandibular com uma pequena extensão da reflexão do retalho, que não exigiu um local cirúrgico adicional. Reduzir o número de locais cirúrgicos tem as vantagens de recuperação rápida e menos complicações. Além disso, um xenógeno bovino, que mostrou pouca ou nenhuma reabsorção durante a osteocondução, foi misturado ao osso autólogo. Na análise histomorfométrica, a remoção das malhas de titânio ultra-finas semi-personalizadas revelou uma regeneração óssea bem-sucedida revestida por um fino pseudoperiósteo. Histologicamente, foi medido como composto por 36,6% de osso novo, 36,0% de material de enxerto residual e 27,4% de tecido fibrovascular na reentrada (Fig. 5).
No entanto, na área de exposição da malha de titânio, o pseudoperiósteo era muito mais espesso, e a qualidade do osso regenerado subjacente era tão ruim que o osso regenerado não conseguiu resistir à perfuração do implante e quebrou, sendo necessário um enxerto xenógeno adicional para cobrir as duas roscas expostas do topo do implante. Um estudo anterior também mostrou que era possível deixar a malha de titânio no lugar após a exposição, embora menos osso regenerativo tenha sido encontrado na área exposta. A aplicação de uma membrana de colágeno reabsorvível sobre a malha de titânio, como neste caso, é atualmente controversa. Nosso objetivo era promover a oclusão celular e prevenir o afinamento prematuro da gengiva sobrejacente, criando uma separação clara entre os compartimentos para a regeneração óssea e epitelial.
Conclusão
Em conclusão, o presente caso demonstrou que a GBR pode ser realizada de forma simples e rápida com uma malha de titânio ultra-fina semi-personalizada. A malha de titânio ultra-fina semi-personalizada deve ser selecionada adequadamente de acordo com o tamanho e a configuração do defeito ósseo e, em seguida, conectada e imobilizada ao fixture do implante ou parafuso de suporte. Esta malha de titânio ultra-fina semi-personalizada poderia ajudar um clínico de implantes a obter resultados mais previsíveis na GBR para defeitos severos de osso alveolar horizontal e vertical.
Dae‑Ho Park, Jong‑Hun Jun, Seo‑Hyoung Yun, Baek‑Sun Choi, Joseph P. Fiorellini, Marco Tallarico, Kyung‑Gyun Hwang e Chang‑Joo Park
Referências
- Liu J, Kerns DG. Suppl 1: mecanismos de regeneração óssea guiada: uma revisão. Open Dent J. 2014;8:56.
- Wang H‑L, Boyapati L. Princípios “PASS” para regeneração óssea previsível. Implant Dent. 2006;15(1):8–17.
- Dahlin C, Linde A, Gottlow J, Nyman S. Cicatrização de defeitos ósseos por regeneração tecidual guiada. Plast Reconstr Surg. 1988;81(5):672–6.
- Dahlin C, Sennerby L, Lekholm U, Linde A, Nyman S. Geração de novo osso ao redor de implantes de titânio usando uma técnica de membrana: um estudo experimental em coelhos. Int J Oral Maxillofac Implants. 1989;4(1):19–25.
- Becker W. Regeneração tecidual guiada para implantes colocados em alvéolos de extração e para deiscências de implantes: técnicas cirúrgicas e relatos de casos. Int J Periodont Rest Dent. 1990;10:377–91.
- Becker W. Formação óssea em locais de implantes dentários deiscente tratados com material de aumento de implante: um estudo piloto em cães. Int J Periodont Rest Dent. 1990;10:93–101.
- Rakhmatia YD, Ayukawa Y, Furuhashi A, Koyano K. Membranas de barreira atuais: malha de titânio e outras membranas para regeneração óssea guiada em aplicações dentais. J Prosthodont Res. 2013;57(1):3–14.
- Tallarico M, Ceruso FM, Muzzi L, Meloni SM, Kim Y‑J, Gargari M, et al. Efeito da colocação imediata de implante simultânea e reconstrução óssea guiada com membranas de malha de titânio ultra-fina em parâmetros radiográficos e clínicos após 18 meses de carga. Materials. 2019;12(10):1710.
- Jovanovic SA, Nevins M. Formação óssea utilizando membranas de barreira reforçadas com titânio. Int J Periodontics Restorative Dent. 1995;15(1):56–69.
- Malchiodi L, Scarano A, Quaranta M, Piattelli A. Fixação rígida por meio de malha de titânio na expansão de crista edêntula para aumento horizontal da crista no maxilar. Int J Oral Maxillofac Implants. 1998;13(5):701–5.
- Barboza E, Caúla A, Machado F. Potencial da proteína morfogenética óssea humana recombinante-2 na regeneração óssea. Implant Dent. 1999;8(4):360–7.
- dal Polo MR, Poli PP, Rancitelli D, Beretta M, Maiorana C. Reconstrução da crista alveolar com malhas de titânio: uma revisão sistemática da literatura. Med Oral Patol Oral Cir Bucal. 2014;19(6): e639.
- Hartmann A, Seiler M. Minimização do risco de exposições de malha de titânio personalizada—uma análise retrospectiva. BMC Oral Health. 2020;20(1):1–9.
- Wang EA, Rosen V, D’Alessandro JS, Bauduy M, Cordes P, Harada T, et al. A proteína morfogenética óssea humana recombinante induz formação óssea. Proc Natl Acad Sci. 1990;87(6):2220–4.
- Toriumi DM, Kotler HS, Luxenberg DP, Holtrop ME, Wang EA. Reconstrução mandibular com um fator indutor de osso recombinante: avaliação funcional, histológica e biomecânica. Arch Otolaryngol‑Head Neck Surg. 1991;117(10):1101–12.
- de Faria ABC, Chiantia FB, Teixeira ML, Aloise AC, Pelegrine AA. Estudo comparativo entre células-tronco mesenquimatosas derivadas da medula óssea e do tecido adiposo, associadas a enxerto xenógeno, em reconstruções appositivas: estudo histomorfométrico na calvária de coelhos. Int J Oral Maxillofac Implants. 2016;31(6):e155–61.
- Proussaefs P. Avaliação clínica e histológica do uso de tori mandibulares como local doador para autópsias em bloco mandibular: relato de três casos. Int J Periodontics Restorative Dent. 2006;26(1):43–51.
- Her S, Kang T, Fien MJ. Malha de titânio como uma alternativa a uma membrana para aumento de crista. J Oral Maxillofac Surg. 2012;70(4):803–10.
- Lim J, Jun SH, Tallarico M, Park JB, Park DH, Hwang KG, Park CJ. Um ensaio clínico randomizado de regeneração óssea guiada para defeitos de deiscência peri-implante com dois materiais de osso bovino anorgânico cobertos por malhas de titânio. Materials. 2022;15(15):5294.