Relato de Caso: Aumento Ósseo com Técnica de Tentpole
Tradução automática
O artigo original está escrito em DE language (link para lê-lo) .
Uso de Ácido Hialurônico
A seguir, é apresentada uma reconstrução bem-sucedida de um defeito ósseo na maxila com uma técnica GBR modificada. A estabilização das partículas ósseas com ácido hialurônico reticulado e o suporte da membrana de colágeno com vários parafusos de suporte garantem uma estabilidade de aumento suficiente, de modo que a aplicação técnica sensível de blocos ou cascas ósseas pode ser dispensada.
Para possibilitar uma reabilitação implantológica fixa mesmo na presença de defeitos ósseos, são necessárias medidas augmentativas extensivas. Isso inclui, fundamentalmente, ou enxertos em bloco ou a construção suportada por membrana com material de substituição óssea particulado (GBR – Regeneração Óssea Guiada). A técnica GBR, relativamente simples de aplicar cirurgicamente, é preferida por muitos usuários. No entanto, sua eficácia é limitada, pois o fechamento da ferida e a pressão dos tecidos moles associados causam um movimento apical do aumento, resultando em um preenchimento incompleto do defeito. Esse fenômeno pode ser contornado pela "imobilização" do aumento, a fim de criar um espaço estável entre os tecidos duros e moles.
Por esse motivo, procedimentos com enxertos "estáveis em posição" são geralmente aplicados para um tratamento previsível desses defeitos. A metodologia mais bem documentada aqui é o uso de blocos ósseos autógenos, frequentemente em combinação com um biomaterial de enxerto ósseo de reabsorção lenta e uma membrana.
Os blocos ósseos autógenos são considerados o material de escolha para a regeneração horizontal. No entanto, o uso de osso autógeno também tem desvantagens, como a disponibilidade limitada e a necessidade de uma coleta que consome tempo, com o risco de morbidade no local da coleta e reabsorção no local receptor.
Os blocos ósseos alogênicos são frequentemente descritos como uma alternativa equivalente aos autógenos, no entanto, ainda não está claro se as taxas de sucesso esperadas e os resultados a longo prazo são comparáveis.
Para possibilitar um conceito de tratamento menos invasivo e o mais livre de complicações possível para o paciente, a metodologia GBR com um biomaterial particulado e uma membrana de barreira adequada é recomendada. No entanto, para garantir a manutenção do espaço e a função de suporte da membrana, medidas adequadas devem ser tomadas para otimizar a estabilidade em posição das partículas do enxerto.
Técnica de Tentpole para estabilização de membranas
Com a chamada técnica de Tentpole, surge uma opção de tratamento minimamente invasiva promissora, que até agora tem sido aplicada principalmente na regeneração de defeitos verticais.
Por meio de parafusos de osteossíntese, pode-se evitar o colapso da membrana devido à pressão do retalho, garantindo assim um espaço estável para a regeneração. A augmentação pode agora ser realizada com um material de substituição óssea particulado. Para cobrir o augmentato e o parafuso de osteossíntese, utiliza-se uma membrana de barreira. O autor utiliza parafusos de guarda-chuva ou parafusos de osteossíntese com uma cabeça larga e plana para garantir a estabilização da membrana e evitar a perfuração da membrana e do retalho acima. No entanto, ainda existe o risco de desestabilização das partículas do enxerto, especialmente ao usar uma membrana de colágeno de rápida reabsorção. Isso levaria a um aumento da pressão dos tecidos moles sobre o parafuso de osteossíntese, que acabaria perfurando a gengiva com o tempo, podendo causar uma perda de volume. Por essa razão, na prática do autor, utiliza-se ácido hialurônico reticulado, que serve tanto para misturar o material de substituição óssea quanto para a "impregnação" da membrana.
Aumento com Sticky Bone
No caso a seguir, um material de substituição óssea de resorção lenta é utilizado para garantir uma situação de volume estável do enxerto. Em vez do padrão de tratamento bovino DBBM, o autor utiliza um mineral ósseo suíno (Smartgraft, Regedent), que também permite uma alta estabilidade de volume do enxerto, mas se integra melhor ao novo osso do que o DBBM.
Ao misturar o mineral ósseo suíno com ácido hialurônico reticulado (xHyA – hyaDENT BG, Regedent), o profissional obtém uma pasta moldável, que proporciona uma estabilidade de posição aprimorada das partículas ósseas. Outros benefícios do ácido hialurônico, que em todas as fases de cicatrização de feridas na prática do autor mostraram um efeito positivo até agora, variam de redução do inchaço na fase inicial, aceleração da revascularização até um tempo de cicatrização significativamente mais curto e uma integração óssea do KEM significativamente melhor. Além disso, é conhecido que o ácido hialurônico reticulado retarda o perfil de degradação de membranas de colágeno nativas.
Com a maior permanência da membrana, o enxerto e os parafusos de osteossíntese ficam protegidos por mais tempo de tecidos moles infiltrantes. O potencial do ácido hialurônico reticulado na GBR foi demonstrado em um estudo clínico recentemente publicado, onde uma augmentação lateral na mandíbula foi realizada com um protocolo clássico de GBR com DBBM e uma membrana de colágeno nativo ou com uma combinação de DBBM/membrana e ácido hialurônico reticulado. Após seis meses, o grupo xHyA mostrou um ganho de volume significativamente melhor (8 mm de ganho de largura vs. 4 mm). Uma análise da estrutura óssea mostrou no grupo xHyA significativamente mais osso neoformado e significativamente menos partículas remanescentes do material de substituição óssea avital.
Relato de Caso
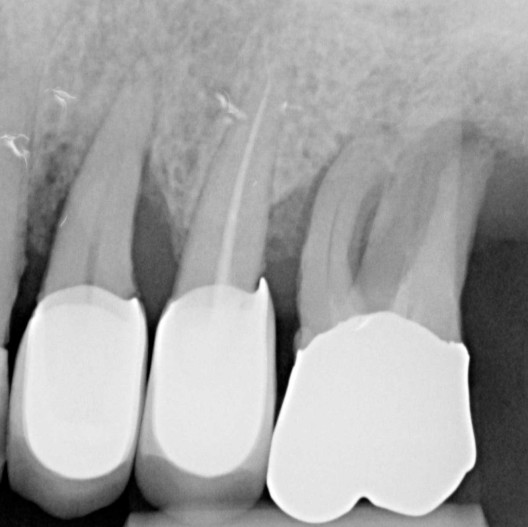
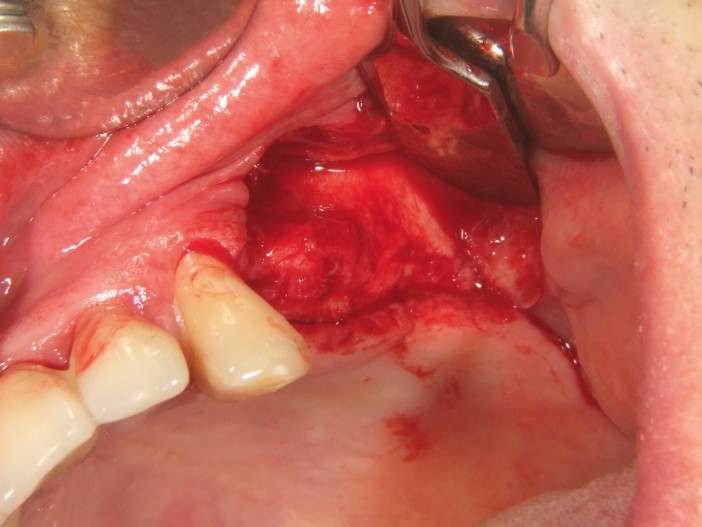
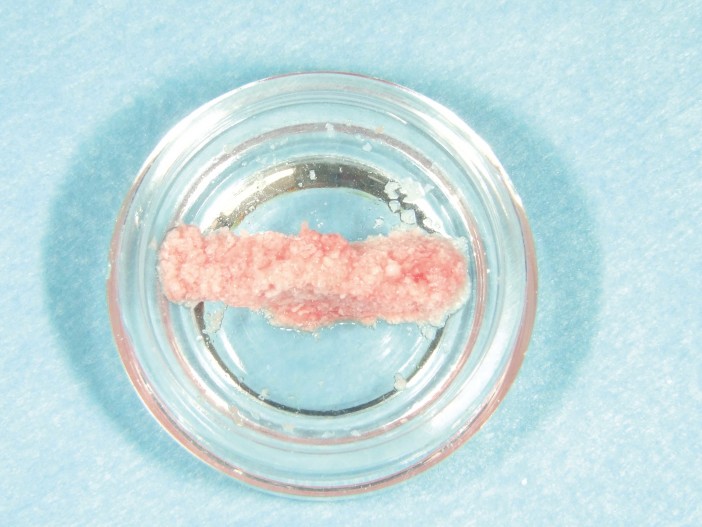
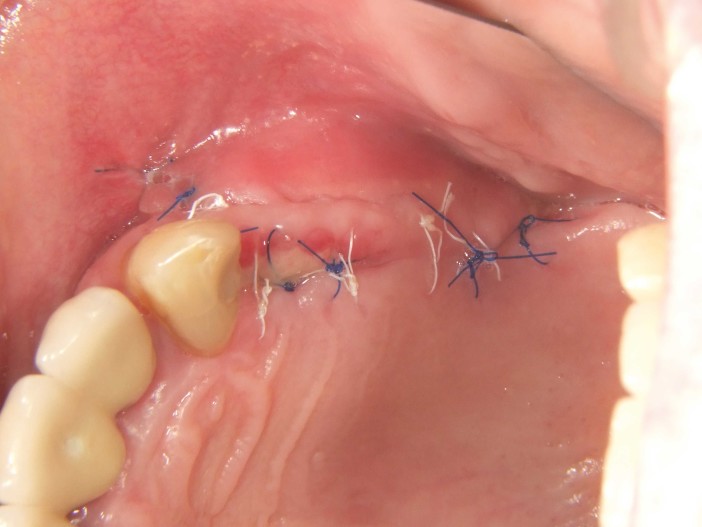
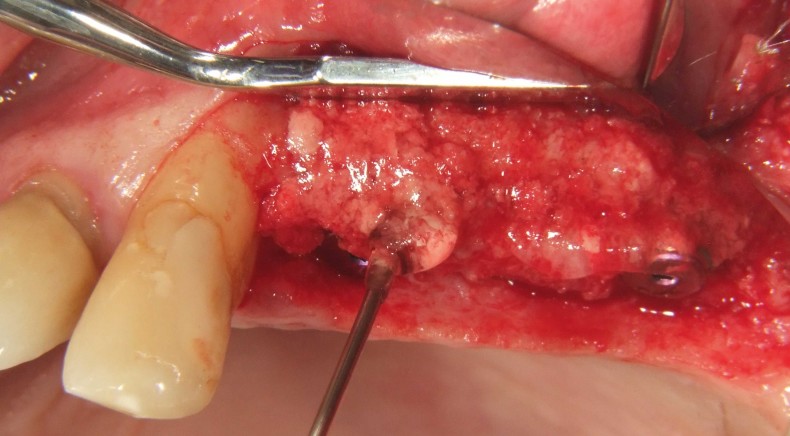
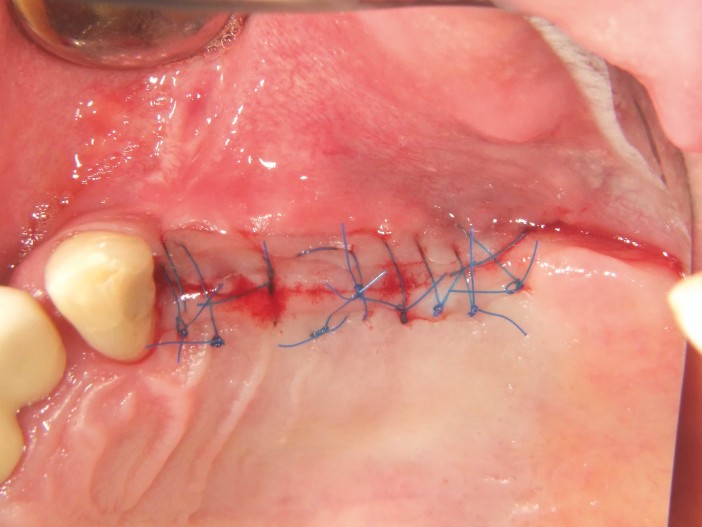
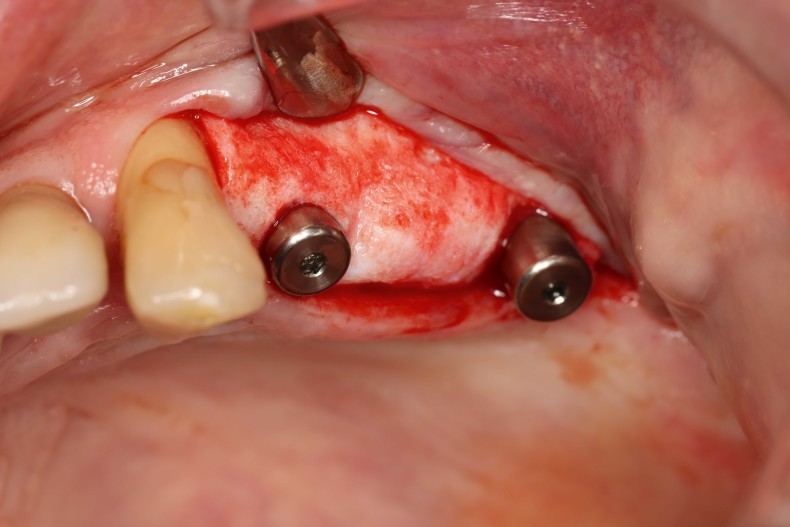
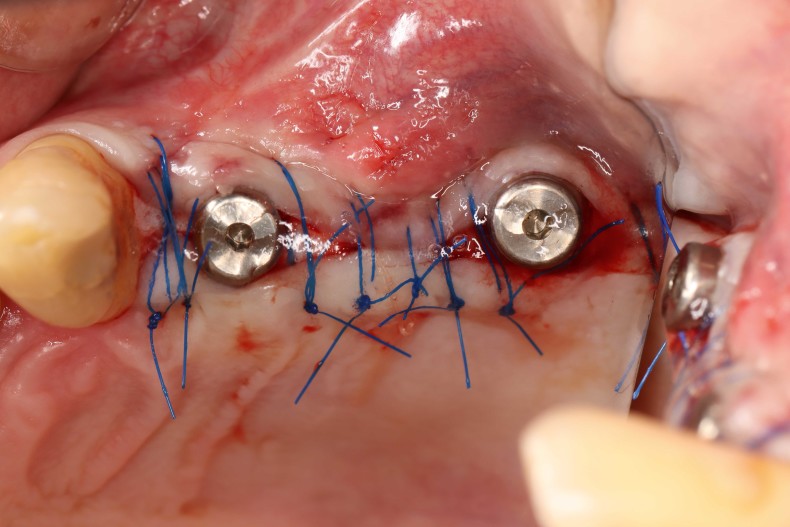
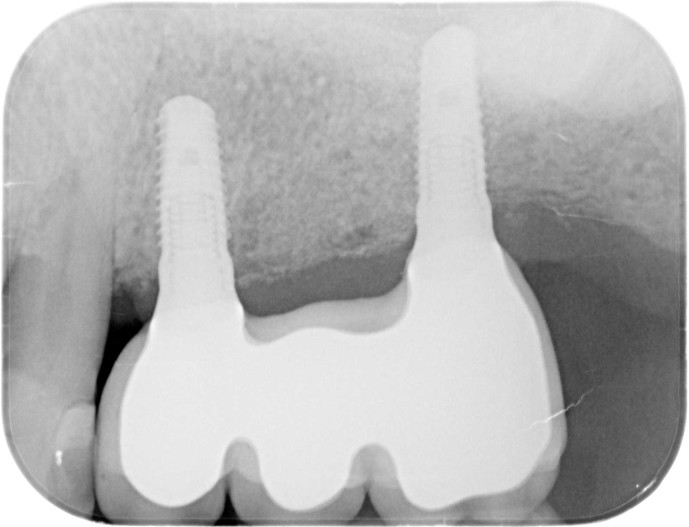
Um paciente de 60 anos apresentou-se com uma situação periodontal prévia no maxilar superior do lado esquerdo. O desejo do paciente era ser tratado com prótese fixa, mesmo após a perda dos dentes posteriores. Devido à doença periodontal do paciente, esperava-se a presença de defeitos ósseos significativos (Fig. 1 e 2). Optamos por uma abordagem em duas etapas. Nessa abordagem, o procedimento de aumento, que consistiu na combinação de um aumento ósseo lateral/vertical e um levantamento de seio externo, e a implantação foram realizados em dois passos de tratamento subsequentes. Primeiro, os dentes 14, 15 e 16, que não eram passíveis de conservação, foram extraídos e o paciente foi convocado quatro semanas depois, após a cicatrização dos tecidos moles, para o procedimento de aumento. Após anestesia local, foi realizada uma incisão crestais e a preparação de um retalho mucoperióstico em combinação com um alívio vertical. Observou-se uma atrofia óssea acentuada na região anterior e um defeito ósseo particularmente acentuado na região posterior, bem como na área do seio de Q2 (Fig. 3). Para obter uma oferta óssea suficiente para a reabilitação planejada, suportada por dois implantes, deveria ser realizado um levantamento de seio e uma augmentação lateral no sentido de uma GBR com membrana de barreira e material de substituição óssea. Para isso, um material de substituição óssea suíno com um perfil de reabsorção lenta foi misturado com ácido hialurônico reticulado para alcançar uma augmentação mais precisa e uma melhor estabilidade de posição (Fig. 4). Para obter estabilidade adicional para a área aumentada e apoiar a membrana de colágeno, foram inseridos vários Parafusos de Tenda (comprimento 8 mm, [1,4 mm, Ustomed) (Fig. 5). A área anterior foi preenchida com o mineral ósseo suíno estabilizado com xHyA, coberta com uma membrana de colágeno nativo (SMARTBRANE, Regedent) e fechada por meio de suturas de matriz horizontais em combinação com suturas de botão único, a fim de realizar um fechamento o mais livre de tensão possível (Fig. 6 e 7). A Figura 8 mostra a radiografia imediatamente após a augmentação. O paciente foi informado no pós-operatório e recebeu proteção tanto antibiótica quanto analgésica. O enxaguante bucal antisséptico é recomendado em nossa prática apenas a partir do terceiro dia pós-OP, para não reduzir a expressão de fibroblastos na fase inicial de cicatrização da ferida.
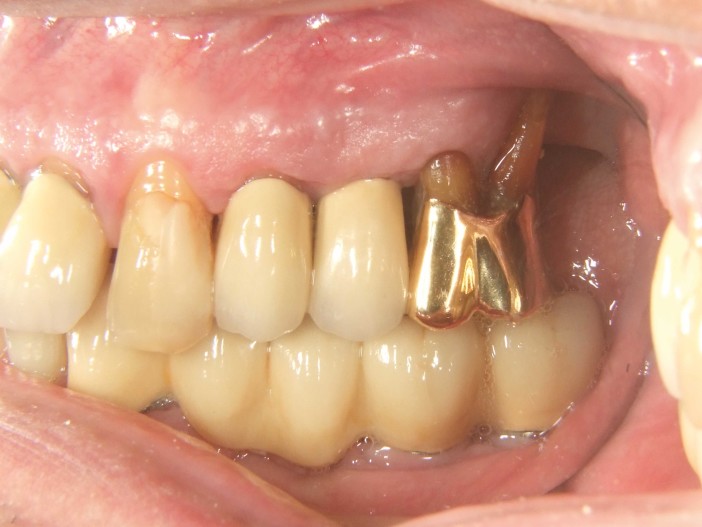
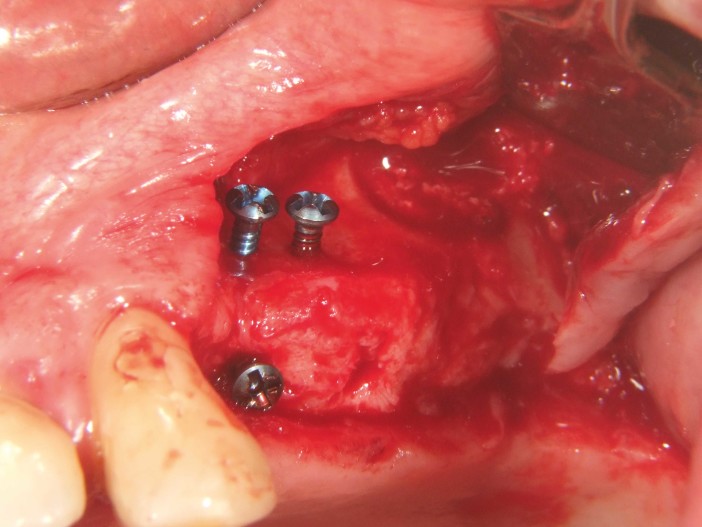
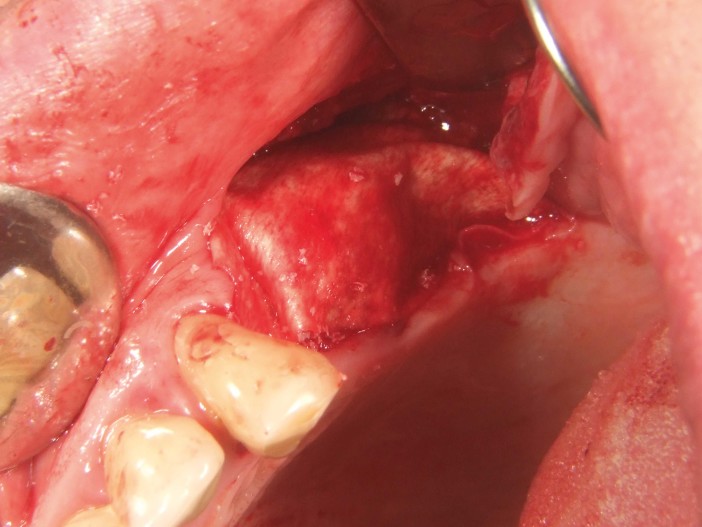
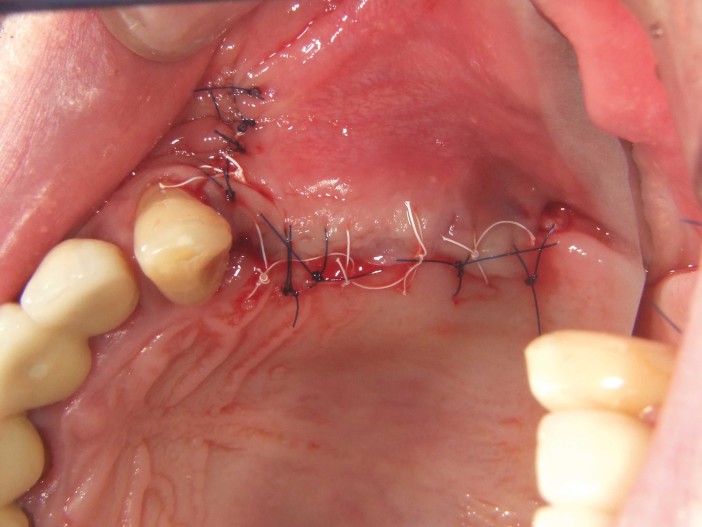
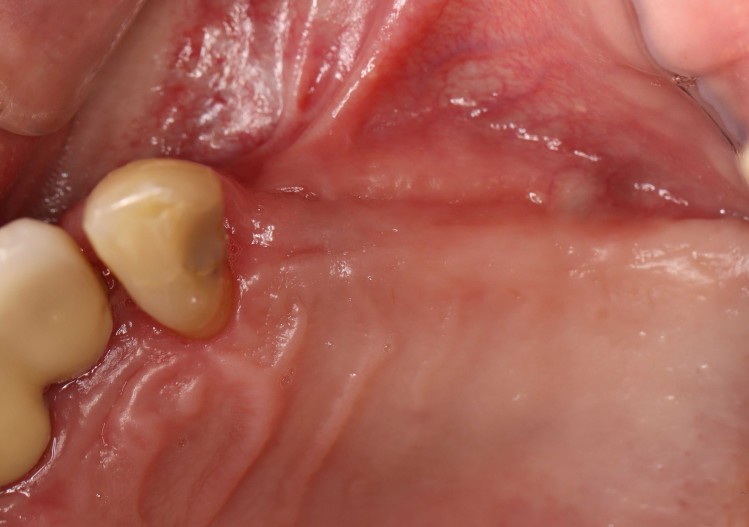
A remoção dos pontos ocorreu após dez dias. Observou-se uma boa cicatrização inicial da ferida (Fig. 10). A fase de cicatrização subsequente ocorreu sem complicações. Após quatro semanas pós-OP, a gengiva estava sem irritação (Fig. 10).
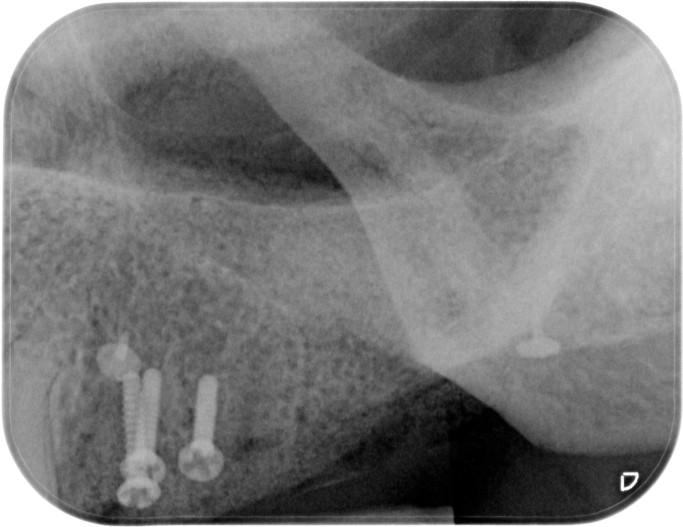
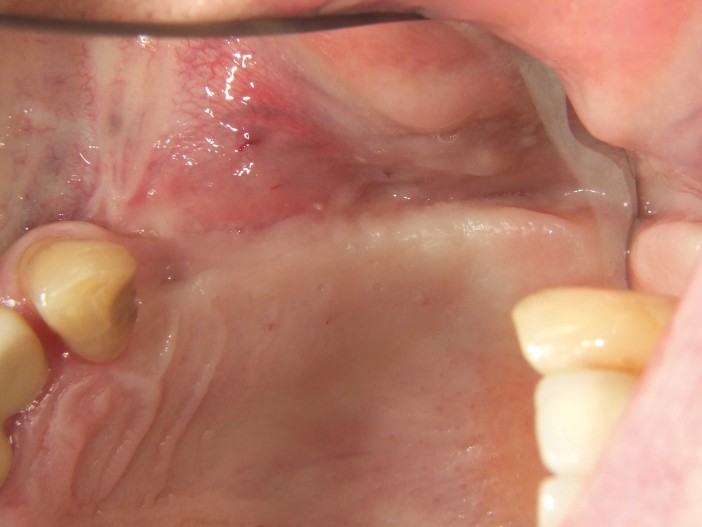
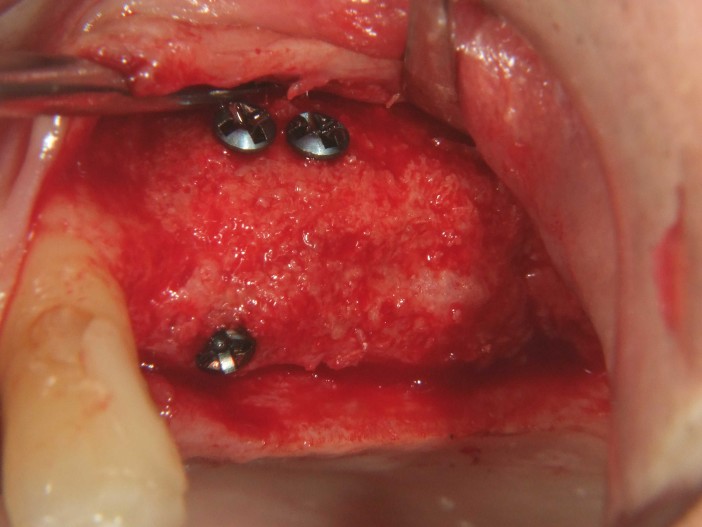
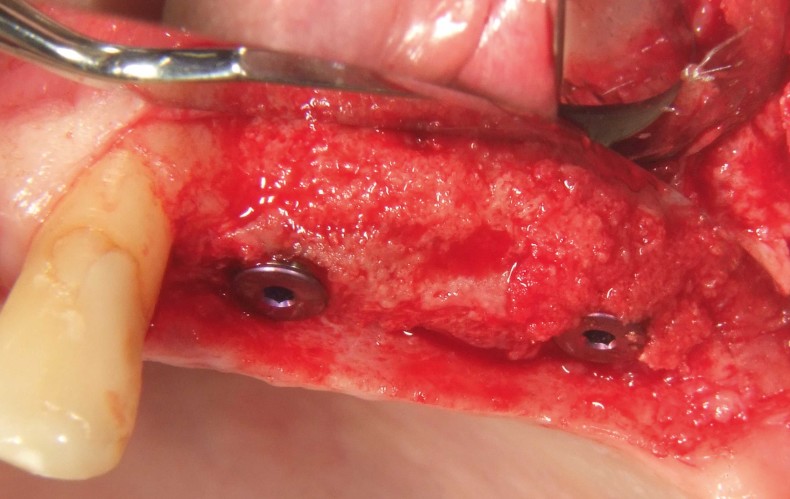
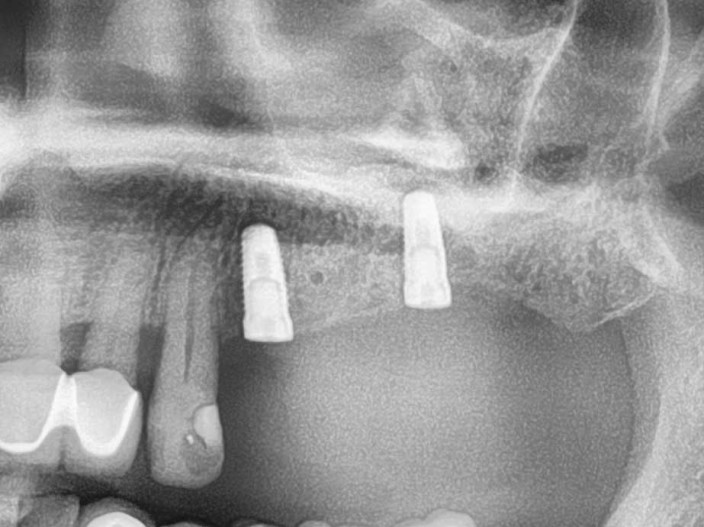
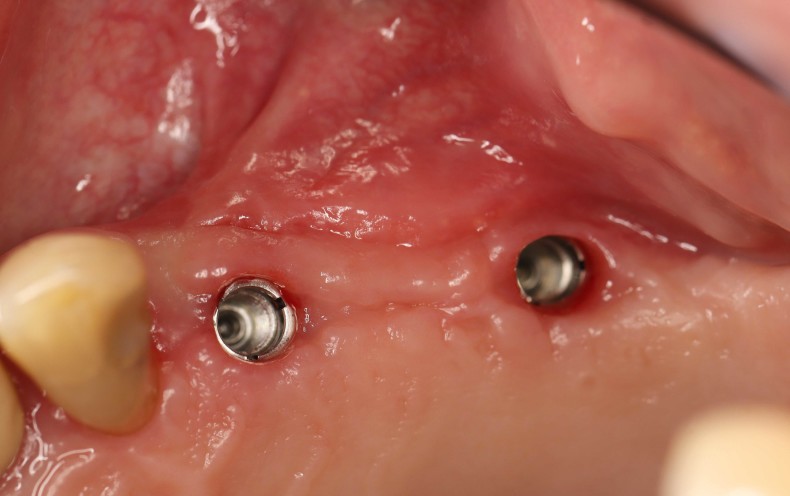
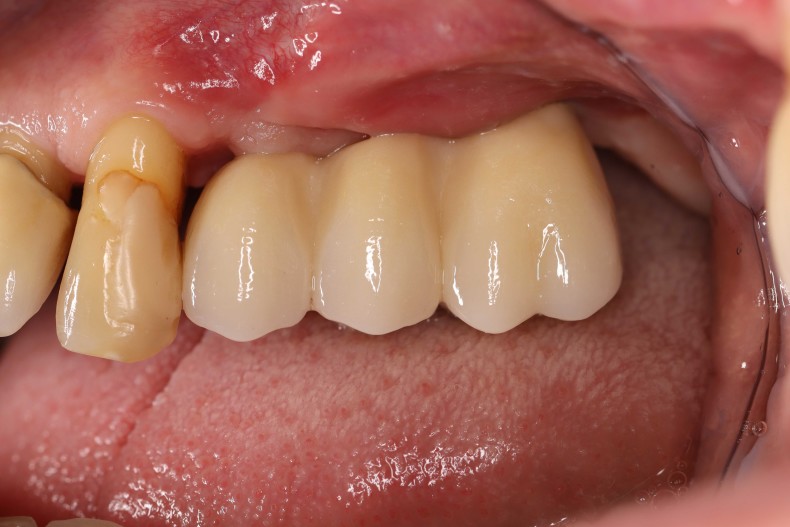
O reentrou ocorreu seis meses após a reconstrução óssea. Após a formação de um retalho mucoperióstico, observou-se uma crista alveolar excelentemente consolidada, sem sinais de reabsorção do enxerto. O volume foi completamente mantido até as cabeças dos parafusos (Fig. 11). Os parafusos foram removidos sem problemas e a inserção de dois implantes (Screw-Line [ 4,3, L11; Camlog) foi possível devido à oferta óssea suficiente na posição correta (Fig. 12–14). A Figura 14 mostra a radiografia após a implantação e a Figura 15 o fechamento da ferida sem tensão, onde foram evitadas alívios verticais. No âmbito da exposição, medidas deveriam ser tomadas para compensar o déficit de tecido mole (Fig. 16). Para isso, foi aplicada uma matriz dérmica acelular (Novomatrix) para otimizar tanto a largura quanto a altura do tecido mole. Além disso, a matriz de tecido reconstrutivo foi umedecida com ácido hialurônico. Em seguida, dois formadores de gengiva foram inseridos, a área operatória foi fechada com um fechamento de ferida sem tensão e o ácido hialurônico foi adaptado para melhorar a cicatrização da ferida (Fig. 17 e 18). O curso da cicatrização, assim como o atendimento subsequente, foi sem anormalidades. A Figura 19 mostra as condições otimizadas do tecido mole. As Figuras 20 e 21 mostram a situação clínica após a colocação do trabalho final, com a radiografia final (Fig. 21).
Resumo
No caso apresentado, foi possível realizar uma augmentação complexa, como a reconstrução do maxilar atrofado, utilizando a técnica GBR, através da estabilização de partículas ósseas com ácido hialurônico reticulado e suporte da membrana de colágeno com vários parafusos de tentagem. Isso poupou o paciente de uma coleta adicional de osso ou do uso de enxertos alogênicos (blocos ou placas ósseas).
As vantagens desta técnica aplicada residem, na opinião do autor, especialmente na estabilidade de volume da área aumentada e em uma integração significativamente melhor das partículas de enxerto de lenta reabsorção devido ao ácido hialurônico reticulado. A redução do inchaço e a promoção da cicatrização de tecidos duros e moles reduzem a morbidade dos pacientes e o risco pós-operatório. A combinação e o uso adicional de uma matriz dérmica acelular para o espessamento de tecidos moles mostraram-se muito eficazes e especialmente suaves para nossos pacientes.
Este artigo foi publicado na IJ Implantologie Journal.