Scaffoldes à base de poli(ε-caprolactona) e diacrilato de polietileno glicol para implantes de disco bioengenheirados do ATM
Tradução automática
O artigo original está escrito em EN language (link para lê-lo) .
Resumo
O articulador temporomandibular (ATM), articulação entre o côndilo mandibular e o osso temporal, é dividido em dois compartimentos (superior e inferior) por um disco fibrocartilaginoso. O disco da ATM consiste em um tecido avascular e não inervado, com comportamento viscoelástico. Mecanicamente, o disco da ATM sofre forças de tração, compressão e cisalhamento. O deslocamento ou degeneração do disco da ATM pode levar a distúrbios temporomandibulares intra-articulares (DTM) severos. Apesar do grande número de terapias/tratamentos atuais, há opções de tratamento limitadas para DTM intra-articulares severos. Uma estratégia para resolver esse problema poderia ser o uso de um material de interposição para substituir o disco da ATM danificado, que irá degradar gradualmente e dar origem a novo tecido. Neste trabalho, três opções foram utilizadas e testadas, uma usando um material termoplástico, poli(ε-caprolactona) (PCL), outra usando um hidrogel fotopolimerizado, diacrilato de polietileno glicol (PEGDA) e a terceira usando a combinação dos dois materiais. Os resultados obtidos demonstraram que a combinação de diferentes materiais poderia representar uma vantagem significativa na engenharia de tecidos do disco da ATM e na engenharia de tecidos da cartilagem em geral.
Introdução
O articulador temporomandibular (ATM) é uma articulação bilateral entre o processo condilar da mandíbula e a fossa mandibular e o tubérculo articular do osso temporal. Um disco fibrocartilaginoso está interposto entre as estruturas ósseas, preso à cápsula fibrosa em sua margem, que divide a articulação em duas cavidades: superior e inferior.
O disco da ATM consiste em um tecido fibrocartilaginoso avascular e não inervado, com comportamento viscoelástico. O disco apresenta uma forma elíptica, mais longo na direção mediolateral do que na direção anteroposterior (19 e 13 mm, respectivamente, em humanos). Anatomicalmente, o disco da ATM pode ser dividido em três regiões: banda anterior, zona intermediária e banda posterior. A zona intermediária é consideravelmente mais fina do que as bandas (≈1 mm, em humanos), e a banda posterior é a região mais espessa do disco (≈4 mm, em humanos). A maior fração do disco da ATM é composta por água (≈73 %). Além da água, o disco da ATM é composto por células (fibroblastos, fibroblastos e células semelhantes a condrócitos, com forma arredondada) e uma matriz extracelular (MEC) de fibras colágenas densas (≈80 % por peso seco), fibras elásticas (≈2 %) e glicosaminoglicanos.
Esta forma bicôncava se adapta à anatomia óssea da articulação e é essencial para as funções da ATM. Assim como em outras articulações, o disco da ATM reduz o atrito na articulação e distribui a carga intra-articular. Além disso, ajuda no alinhamento e estabilização da articulação durante a rotação e tradução devido a uma certa flexibilidade proporcionada pela região intermediária. O disco da ATM tem um comportamento viscoelástico e experimenta forças de tração, compressão e cisalhamento. As propriedades de compressão relatadas do disco da ATM são altamente inconsistentes, variando de dezenas a dezenas de milhares de kPa. Em relação às diferentes regiões, as bandas anterior e posterior parecem ter propriedades de compressão mais altas do que a zona intermediária.
A degeneração e o deslocamento do disco da ATM podem levar a distúrbios da ATM (DTA). Estima-se que 25% da população possa experimentar sintomas de DTA, como: dor na articulação e nos músculos circundantes; estalos; desconforto ao mover a mandíbula; ranger de dentes. A maioria das DTAs é tratada com sucesso com tratamentos não invasivos (por exemplo: fisioterapia, placas/ajustes oclusais e farmacologia), mas, em alguns casos, é necessário recorrer à cirurgia (por exemplo: artrocentese, artroscopia, discopexia, discectomia e substituição total da articulação).
A anatomia equivalente à ATM humana tem sido estudada em diferentes animais. Alguns dos modelos mais comuns incluem porco, ovelha, cabra, vaca, cachorro, rato e coelho. Neste trabalho, a geometria dos implantes do disco da ATM foi obtida por engenharia reversa do disco da ATM de ovelhas Black Merino (Ovies aries).
Nas últimas duas décadas, o campo de Engenharia de Tecidos do disco da ATM (ET) tem crescido como uma solução promissora para a DTM, visando a reparação e regeneração do disco. Diferentes abordagens foram desenvolvidas, utilizando ou não suportes, uma variedade de materiais diferentes e a inclusão de alguns fatores de crescimento.
Os suportes utilizados na ET do disco da ATM foram produzidos em poliamida, ácido poliglicólico (PGA), poli(glicerol sebacato) (PGS), ácido poliláctico (PLA), ácido poli-L-láctico (PLLA), politetrafluoretileno (PTFE) e outros biomateriais naturais, como hidrogéis de colágeno e de discos de ATM de porco descelularizados. Nos últimos anos, devido à sua lenta taxa de degradação, suportes e espumas de poli(ɛ-caprolactona) (PCL) têm sido amplamente investigados, considerando a lenta taxa de regeneração do fibrocartilagem.
Este trabalho foca no desenvolvimento de um scaffold à base de PCL e PEGDA para implante de disco bioengenheirado da ATM, com propriedades próximas ao tecido nativo, produzido com técnicas de prototipagem rápida e abordagem cirúrgica viável.
Materiais & Métodos
Diferentes scaffolds foram produzidos utilizando técnicas de engenharia reversa e manufatura aditiva, a fim de substituir e promover a regeneração da MEC do disco da ATM. Nesta investigação, três tipos de matrizes 3D foram produzidas: i) hidrogel de PEGDA através de fotopolimerização, ii) scaffolds de PCL utilizando modelagem por deposição fundida (FDM), iii) combinação de ambos.
Produção de scaffold de Poli (ɛ-caprolactona)
A Poli (ɛ-caprolactona) (PCL) é um poliéster biocompatível e biodegradável (12-24 meses), que demonstrou ser capaz de suportar uma ampla variedade de tipos celulares e é um material aprovado pela Food and Drug Administration (FDA). O processo de extrusão ou modelagem por deposição fundida (FDM) consiste na extrusão de um (termo)plástico ou cera, neste caso PCL (como filamento ou grânulos), através de um bico que constrói a camada pretendida camada por camada. Aquecedores resistivos cobrindo o canal de suprimento e o bico são usados para manter o material logo acima do seu ponto de fusão (cerca de 60ºC para PCL). Isso permite que o material flua facilmente através do bico, unindo-se à camada abaixo e alcançando uma solidificação rápida.
No primeiro experimento, a influência da temperatura do bico no comportamento mecânico dos andaimes foi investigada. Assim, andaimes de PCL 6500 (Perstorp) (n=4) foram produzidos usando a máquina BioExtruder (CDRSP, Leiria, Portugal) com uma temperatura do bico de 80ºC (grupo T80) e 86ºC (grupo T60). Além disso, as temperaturas do depósito e do sistema de canal/gatilho foram, respectivamente, 80ºC e 100ºC, o bico utilizado tinha 300 μm de diâmetro e as velocidades de deposição e da cabeça transversal eram de 14,5 rpm e 10 mm∙s-1, respectivamente. Os andaimes finais de PCL, cuja geometria foi obtida por engenharia reversa de um disco da ATM de ovelha, tinham uma base de 278 ± 2 mm2 e uma espessura de fatia de 280 μm.
Produção de hidrogéis de PEGDA
O polietileno glicol, PEG, é uma cadeia polimérica biocompatível, hidrofílica, neutra e altamente móvel que tem sido utilizada na engenharia de tecidos (ET) de osso e cartilagem, entre outras aplicações biomédicas, como sistemas de liberação controlada de medicamentos. O diacrilato de polietileno glicol, PEGDA, é um derivado do PEG que é facilmente manipulado em hidrogéis por meio de fotopolimerização usando fotoiniciadores biocompatíveis, como DMPA (2,2-Dimetoxi-2-fenil-acetofenona), e exposição à luz UV de longo comprimento de onda, induzindo a reticulação.
Hidrogéis de PEGDA (Sigma-Aldrich) (n=4) foram produzidos com duas concentrações diferentes, 20% (grupo H20) e 30%w/V (grupo H30), com tampão de ácido 2-[4-(2-hidroxietil) piperazina-1-il]etanossulfônico (HEPES) (Sigma-Aldrich). A fotopolimerização foi induzida usando 0,1% w/V de 2,2-dimetóxi-1,2-difeniletanona (DMPA, Sigma-Aldrich) como fotoiniciador sob exposição à luz UV (365 nm). Uma forma adequada do disco da ATM foi obtida através do uso de uma ferramenta de corte criada exclusivamente para esse fim.
Tratamento de superfície
Com o objetivo de melhorar a hidrofobicidade dos andaimes de PCL, duas estratégias principais foram realizadas: i) 4 andaimes (do grupo T86) foram colocados em uma solução de hidróxido de sódio (NaOH) 1M por aproximadamente 24 horas (PNaOH); ii) outros 4 andaimes (do grupo T80) foram colocados em uma solução de PEGDA antes da fotopolimerização (PH).
Testes mecânicos
O comportamento mecânico dos andaimes e hidrogéis foi avaliado por testes de compressão uniaxial não confinada usando uma máquina de ensaio universal com uma taxa de extensão de 1 mm.min-1. Antes dos testes mecânicos, a área de cada andaime foi determinada usando o software ImageJ2. A força, F (N) e a deformação (mm) foram registradas em qualquer momento durante os testes e os valores de tensão compressiva e deformação foram determinados para plotar os gráficos de tensão-deformação. Assim, o módulo de compressão elástico foi estimado de acordo com a inclinação da região linear inicial das curvas plotadas.
Análise estatística
As estatísticas descritivas univariadas (média e desvio padrão) do comportamento mecânico foram determinadas para cada grupo. As diferenças significativas entre os grupos foram avaliadas por ANOVA de uma via. Testes post-hoc (teste de Tukey) foram realizados para identificar quaisquer diferenças significativas (p<0,05) para diferentes temperaturas do bico durante a produção e para o tratamento superficial, em andaimes, e para as diferentes concentrações de PEGDA no caso de hidrogéis. Esses testes foram realizados no GraphPad Prism 6 (GraphPad Software, Inc.) e no Excel 2016 (Microsoft Corporation). O ImageJ2 (domínio público) foi utilizado para determinar as áreas de andaimes e hidrogéis.
Resultados & Discussão
Usando o Bioextrusor, conseguimos produzir com sucesso andaimes reproduzíveis (26 x 13 x 4 mm máximo) com a geometria pretendida obtida através do uso da engenharia reversa de um disco nativo (Fig. 1).

Avaliação da influência da temperatura do bico
Os andaimes de disco da ATM de PCL foram obtidos com sucesso usando as duas temperaturas de bico distintas. Os resultados obtidos através de testes de compressão uniaxial não confinada indicam que existem diferenças significativas entre os dois grupos (p<0.05) (veja a Fig. 3). Os grupos T80 e T86 apresentaram, um módulo de compressão de 31.8 ± 1.5 MPa e 23.9 ± 1.8 MPa, respectivamente.
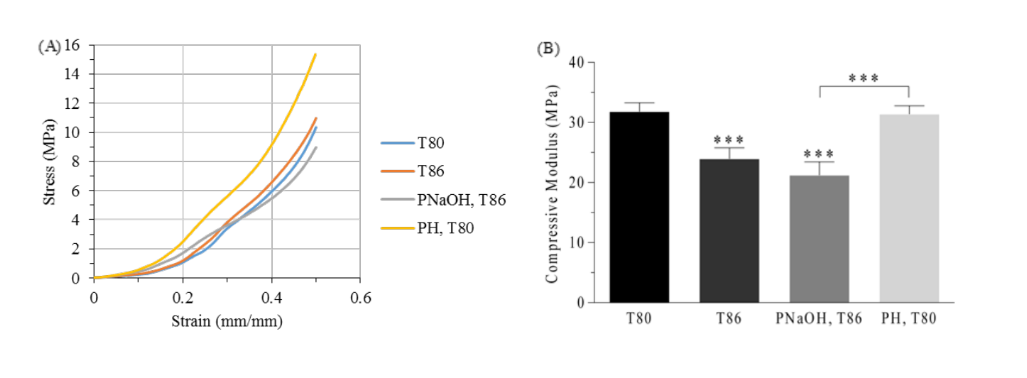
De acordo com a literatura, a temperatura influencia diretamente a largura da estrada, influenciando a porosidade final (temperaturas mais altas levam a uma porosidade menor) das estruturas e, consequentemente, seu comportamento mecânico. Uma temperatura mais baixa permite que o material solidifique mais rápido, reduzindo possíveis alterações na geometria dos andaimes. Essas alterações podem ocorrer em temperaturas de produção mais altas porque o material, estando em um estado viscoso, é afetado pela gravidade e os andaimes se tornam ligeiramente planos. Este experimento está em concordância com o resultado esperado.
Avaliação da influência da concentração de PEGDA nas propriedades mecânicas dos hidrogéis
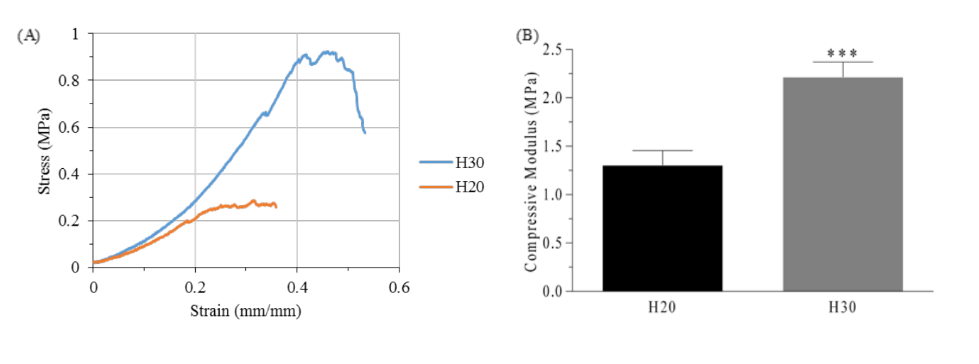
Como mostrado na figura 2, diferenças significativas são apresentadas entre os dois grupos de hidrogéis (p<0.05). Os hidrogéis produzidos com uma concentração de PEGDA de 20% w/V apresentaram quase metade do módulo de compressão e um terço da resistência última (1.30 ± 0.15 MPa e 0.30 ± 0.03 MPa, respectivamente) quando comparados aos hidrogéis produzidos com 30% w/V de PEGDA (2.21 ± 0.16 MPa e 1.01 ± 0.11 MPa). Apesar disso, os hidrogéis do grupo H30 mostraram ser altamente frágeis ao serem dobrados ou puxados. Assim, para produzir os andaimes do grupo PH, hidrogéis semelhantes aos do grupo P20 foram utilizados.
Influência do tratamento de superfície
O tratamento de superfície dos andaimes de PCL não resultou em diferenças significativas no comportamento mecânico dos andaimes. O módulo de compressão do grupo PNaOH (21,2 ± 2,2 MPa) diminuiu ligeiramente em comparação com o grupo controle (T86), mas essas diferenças não foram significativas (p>0,05). A ligeira diminuição nas propriedades mecânicas é devido à degradação da superfície promovida pela solução de NaOH - diminuição do diâmetro dos filamentos tornando-se irregular ao longo da fibra. Assim, os andaimes perdem massa e sua porosidade aumenta, levando a uma diminuição de suas propriedades mecânicas à compressão.
Por outro lado, a adição de hidrogel no grupo PH não causou diferenças significativas nos módulos elásticos de compressão (31,4 ± 1,4 MPa) em comparação com o grupo controle (T80). Além disso, o hidrogel parece aumentar significativamente a lubrificação e flexibilidade dos andaimes e pode ajudar na adesão celular, devido ao aumento de sua hidrofobicidade.
O uso de PCL na TE de cartilagem, especificamente no tecido fibrocartilaginoso do disco da ATM, é recente. Embora a hidrofobicidade original do PCL, o tratamento de superfície com NaOH possa melhorar sua hidrofobicidade e adesão celular devido à irregularidade da superfície. Além disso, a incorporação de hidrogel de PEGDA é uma abordagem de vanguarda e pode apontar na direção certa para um implante de disco bioengenheirado bem-sucedido da ATM. A combinação de dois biomateriais diferentes (e tecnologias de produção associadas) pode resultar em benefícios significativos na TE do disco da ATM. Nesta abordagem, o PCL fornece a resistência mecânica necessária e sua taxa de degradação lenta é compatível com a taxa de crescimento lento do tecido fibrocartilaginoso, enquanto o hidrogel de PEGDA promove a adesão celular, aumenta a lubrificação do implante e permite a integração de fatores de crescimento. Embora o PCL apresente uma rigidez maior do que o tecido nativo do disco da ATM, isso pode ser benéfico na cirurgia, uma vez que permite uma colocação mais fácil do implante, reduzindo o tempo e permitindo uma cirurgia menos invasiva.
Conclusão
O disco da ATM TE tem como objetivo oferecer uma alternativa aos tratamentos atuais de DTM devido à degeneração do disco. Assim, combinando diferentes materiais, é possível produzir um implante bioengenheirado que imita melhor as propriedades do tecido nativo.
Neste estudo, produzimos com sucesso um scaffold à base de PCL e PEGDA para implante de disco bioengenheirado da ATM. Devido à taxa de degradação lenta da PCL, este material é compatível com a taxa de crescimento lento do tecido do disco da ATM. Além disso, a PCL fornece propriedades mecânicas importantes ao scaffold e sua rigidez relativa pode representar uma vantagem durante a cirurgia. Por outro lado, o hidrogel de PEGDA promove a adesão celular e fornece lubrificação. Assim, as funções do disco da ATM estão asseguradas: i) a lubrificação permite uma redução da fricção na articulação; ii) a distribuição da carga intra-articular é assegurada pela geometria do scaffold e pelas propriedades mecânicas dos materiais; ii) a geometria do implante permite o alinhamento e a estabilização da articulação.
Em resumo, este trabalho demonstrou que a combinação de diferentes materiais poderia representar um progresso significativo na TE do disco da ATM e na TE da cartilagem em geral.
Autores: Luís Francisco, Carla Moura, Tânia Viana, David Ângelo, Pedro Morouço, Nuno Alves
Referências:
- VanPutte, C., Regan, J., Russo, A., Seeley, R., Stephens, T. e Tate, P., Anatomia e Fisiologia de Seeley, 10ª Edição, Nova Iorque, EUA, 2014
- Athanasiou, K. A., Almarza, A. A., Detamore, M. S. e Kalpakci, K. N., Engenharia de Tecidos da Cartilagem da Articulação Temporomandibular, 2009
- Stankovic, S., Vlajkovic, S., Boskovic, M., Radenkovic, G., Antic, V. e Jevremovic, D., Características morfológicas e biomecânicas do disco da articulação temporomandibular: uma visão geral das descobertas recentes, Arch Oral Biol, 58 (2013) 1475-82
- Kalpakci, K. N., Willard, V. P., Wong, M. E. e Athanasiou, K. A., Uma comparação interespécies do disco da articulação temporomandibular, J Dent Res, 90 (2011) 193-8
- Matuska, A. M., Muller, S., Dolwick, M. F. e McFetridge, P. S., Resultados biomecânicos e bioquímicos da deformação do disco da articulação temporomandibular suína, Arch Oral Biol, 64 (2016) 72-9
- Fazaeli, S., Ghazanfari, S., Everts, V., Smit, T. H. e Koolstra, J. H., A contribuição das fibras de colágeno para as propriedades mecânicas compressivas do disco da articulação temporomandibular, Osteoarthritis Cartilage, 24 (2016) 1292-301
- Kuo, J., Zhang, L., Bacro, T. e Yao, H., As propriedades viscoelásticas bipásicas dependentes da região dos discos da articulação temporomandibular humana sob compressão confinada, J Biomech, 43 (2010) 1316-21
- Tanaka, E. e Eijden, T. v., Comportamento biomecânico do disco da articulação temporomandibular, Crit Rev Oral Biol Med, 14 (2003) 138-150
- Beek, M., Aarnts, M. P., Koolstra, J. H., Feilzer, A. J. e Eijden, T. M. G. J. v., Propriedades Dinâmicas do Disco da Articulação Temporomandibular Humana, J Dent Res, 80 (2001) 876-880
- Willard, V. P., Kalpakci, K. N., Reimer, A. J. e Athanasiou, K. A., A contribuição regional dos glicosaminoglicanos para as propriedades compressivas do disco da articulação temporomandibular, J Biomech Eng, 134 (2012) 011011
- Ingawale, S. e Goswami, T., Articulação temporomandibular: distúrbios, tratamentos e biomecânica, Ann Biomed Eng, 37 (2009) 976-96
- Murphy, M. K., MacBarb, R. F., Wong, M. E., A., K. e Athanasiou, K. A., Distúrbios da Articulação Temporomandibular: Uma Revisão da Etiologia, Gestão Clínica e Estratégias de Engenharia de Tecidos, Int J Oral Maxillofac Implants, 28 (2013) e393–e414
- Herring, S. W., Anatomia da ATM e modelos animais, J Musculoskelet Neuronal Interact, 3 (2003) 391
- Bermejo, A., González, O. e González, J. M., O porco como modelo animal para experimentação no complexo articular temporomandibular, Oral Surc Oral Med Oral Pathol, 75 (1993) 18-23
- Angelo, D. F., Morouco, P., Alves, N., Viana, T., Santos, F., Gonzalez, R., Monje, F., Macias, D., Carrapico, B., Sousa, R., Cavaco-Goncalves, S., Salvado, F., Peleteiro, C. e Pinho, M., Escolhendo ovelhas (Ovis aries) como modelo animal para pesquisa da articulação temporomandibular: Caracterização morfológica, histológica e biomecânica do disco articular, Morphologie, 100 (2016) 223-233
- Mehrotra, D., Bioengenharia da ATM: uma revisão, J Oral Biol Craniofac Res, 3 (2013) 140-5
- Hunter, C. J., Engenharia de Tecidos de Fibrocartilagem, em: J. A. Burdick e R. L. Mauck (Eds.), Biomateriais para Aplicações em Engenharia de Tecidos: Uma Revisão das Tendências Passadas e Futuras, Springer, Nova Iorque, 2011, pp. 363-389
- Allen, K. D. e Athanasiou, K. A., Seleção de Scaffold e Fatores de Crescimento na Engenharia do Disco da Articulação Temporomandibular, J Dent Res, 87 (2008) 180-185
- Juran, C. M., Dolwick, M. F. e McFetridge, P. S., Microporosidade engenheirada: aumentando o potencial regenerativo inicial de discos da articulação temporomandibular descelularizados, Tissue Eng Part A, 21 (2015) 829-39
- Springer, I. N. G., Fleiner, B., Jepsen, S. e Açil, Y., Cultura de células obtidas da cartilagem da articulação temporomandibular em scaffold não absorvível, Biomaterials, 22 (2001) 2569–2577
- Hagandora, C. K., Gao, J., Wang, Y. e Almarza, A. J., Poli (glicerol sebacato): um novo material de scaffold para a engenharia do disco da articulação temporomandibular, Tissue Eng Part A, 19 (2013) 729-37
- Brown, B. N., Chung, W. L., Almarza, A. J., Pavlick, M. D., Reppas, S. N., Ochs, M. W., Russell, A. J. e Badylak, S. F., Abordagem indutiva, baseada em scaffold, de medicina regenerativa para a reconstrução do disco da articulação temporomandibular, J Oral Maxillofac Surg, 70 (2012) 2656-68
- Kobayashi, E., Nakahara, T., Inoue, M., Shigeno, K., Tanaka, A. e Nakamura, T., Estudo Experimental sobre Engenharia de Tecidos In Situ do Disco da Articulação Temporomandibular usando Medula Óssea Autóloga e Scaffold de Esponja de Colágeno, Journal of Hard Tissue Biology, 24 (2015) 211 -218
- Olubamiji, A. D., Izadifar, Z., Si, J. L., Cooper, D. M., Eames, B. F. e Chen, D. X., Modulação do comportamento mecânico de scaffolds miméticos de cartilagem impressos em 3D: influência do peso molecular e geometria dos poros, Biofabrication, 8 (2016) 025020
- Legemate, K., Tarafder, S., Jun, Y. e Lee, C. H., Engenharia de Discos da ATM Humana com Scaffolds Impressos em 3D que Liberam Proteínas, J Dent Res, 95 (2016) 800-7
- Ratner, B. D., Hofffman, A. S., Schoen, F. J. e Lemons, J. E., Ciência dos Biomateriais - Uma Introdução aos Materiais na Medicina, San Diego, Califórnia, 1996
- Ebnesajjad, S., Manual de Biopolímeros e Plásticos Biodegradáveis - Propriedades, Processamento e Aplicações, Reino Unido, 2013
- Domingos, M., Chiellini, F., Gloria, A., Ambrosio, L., Bartolo, P. e Chiellini, E., Efeito dos parâmetros de processo nas propriedades morfológicas e mecânicas de scaffolds de poli(ε‐caprolactona) bioextrudados em 3D, Rapid Prototyping Journal, 18 (2012) 56-67
- Sun, H., Mei, L., Song, C., Cui, X. e Wang, P., A degradação, absorção e excreção in vivo de implantes à base de PCL, Biomaterials, 27 (2006) 1735-40
