Conceitos de tratamento clínico em doenças periodontais severas
Tradução automática
O artigo original está escrito em DE language (link para lê-lo) .
A terapia sistemática da periodontite requer, especialmente em situações fortemente comprometidas, um conceito de tratamento interdisciplinar. Na primeira documentação de caso, são explicados os limites da preservação dental do ponto de vista periodontológico e o "sucesso" de uma restauração suportada por implante é documentado ao longo de um período de cinco anos. Com base na segunda e terceira documentação do paciente, são discutidas possíveis indicações para a preservação ou extração.
Caso 1
Um paciente de 59 anos, clinicamente saudável, apresentou-se com o desejo de uma reabilitação funcional. No momento da primeira apresentação, havia uma situação periodontal comprometida, que era acompanhada por um alto grau de restauração conservadora. Na maxila e na mandíbula, havia uma perda óssea horizontal de 50 a 70 por cento nos dentes unirradiculares e de 50 a 80 por cento nos dentes multirradiculares. A situação periodontal dos molares e pré-molares foi dominada, além de profundidades de sondagem aumentadas (ST), por envolvimentos de furca (Grau II a III) e graus de mobilidade (II a III) (Fig. 1 e 2). Com base na nova classificação, havia um estágio III de periodontite, Grau B.
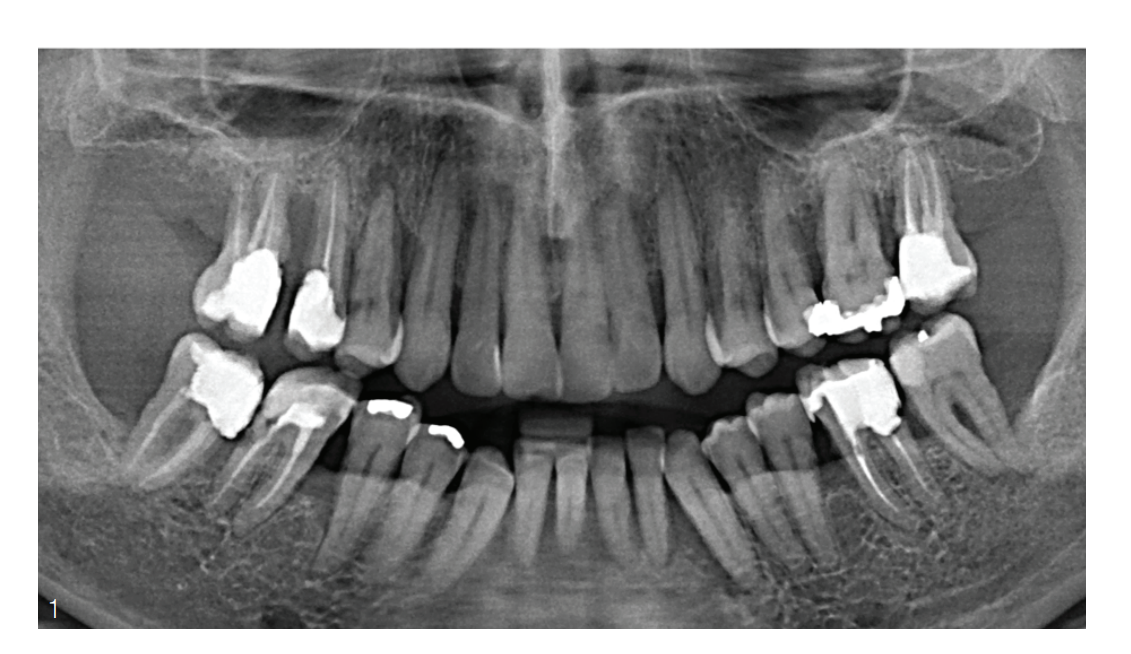
O plano de tratamento previa os seguintes passos:
- terapia anti-infecciosa com extração dos dentes 16, 15, 14, 26, 27, 37, 36, 46, 47 – a arcada dentária fechada deveria, se possível, ser sempre mantida. Nesta situação, os molares na mandíbula e no segundo quadrante estavam afetados por cárie radicular profunda e cárie na área de furca e não puderam ser mantidos apesar das tentativas de tratamento.
- reeavaliação do diagnóstico periodontal após três e seis meses antes do início da fase de tratamento implantológico
- implantação nas regiões 16, 14, 26, 36 e 46 e reabilitação protética (Fig. 3 e 4)
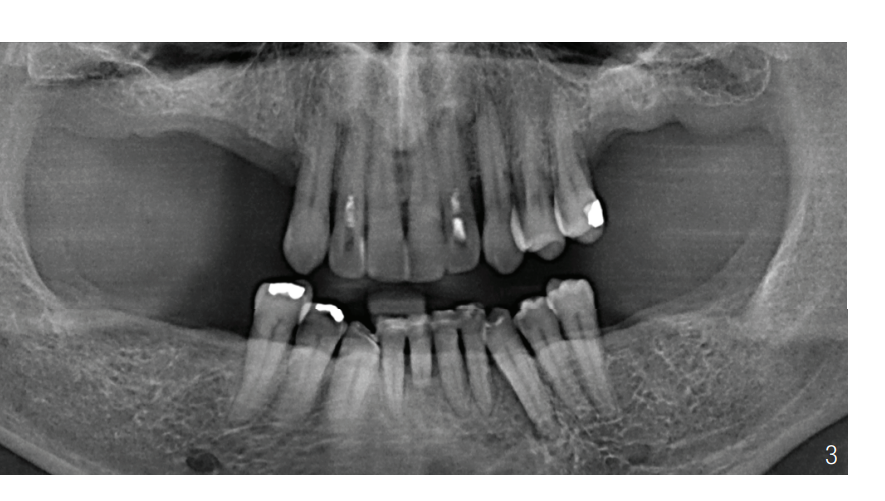
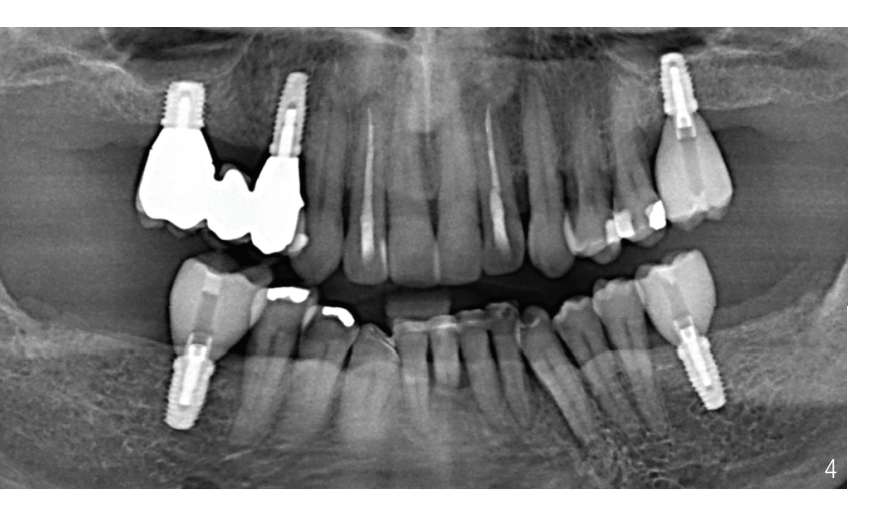
Reabilitação protética com implantes
Após um período de cicatrização de seis meses, o paciente pôde ser tratado implantologicamente sem a necessidade de medidas augmentativas. Sem realizar uma elevação do seio maxilar – mas considerando o maior risco para implantes curtos – foi inserido um implante de 6 mm de comprimento e diâmetro na região 16 do primeiro quadrante. Os diâmetros dos demais implantes variaram entre 3,5 mm e 4 mm, com um comprimento uniforme de 10 mm.
Controle após quatro anos de tempo funcional
No decorrer do tempo funcional, o paciente participou regularmente da terapia de suporte para periodontite (UPT) e apresentou uma conformidade muito boa em relação à higiene bucal domiciliar. Após a reabilitação protética, ocorreu um remodelamento ósseo em todos os implantes entre 0,5 mm e 1 mm (Fig. 5). O exame de sondagem nos implantes variou entre 3 mm e 5 mm. As áreas que reagiram positivamente ao Sangramento à Sondagem (BOP) foram tratadas regularmente na UPT com aplicação de jato de água em submucosa. Durante o período de uso de quatro anos, surgiram complicações técnicas nas superestruturas parafusadas oclusalmente 26, 36 e 46. Além de fraturas de cerâmica (dissilicato de lítio), foi observada uma des-cimentação da coroa de cerâmica da base adesiva (Fig. 6). Isso pode ser explicado pela altura relativamente baixa da base adesiva em relação à altura da coroa.
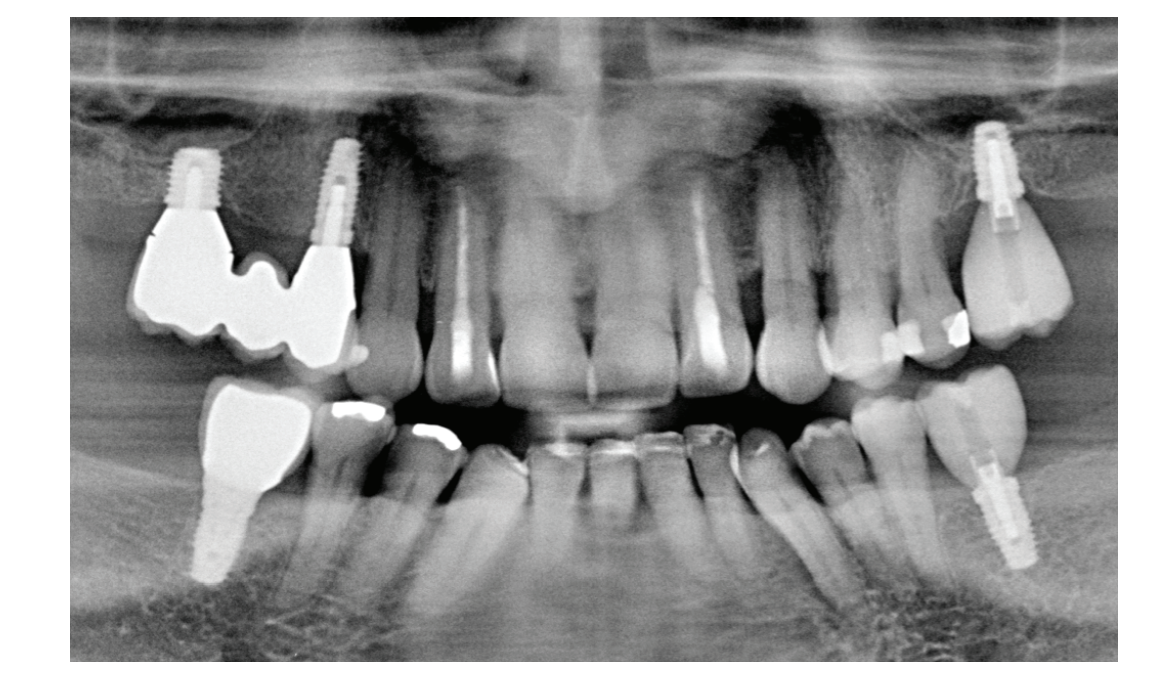
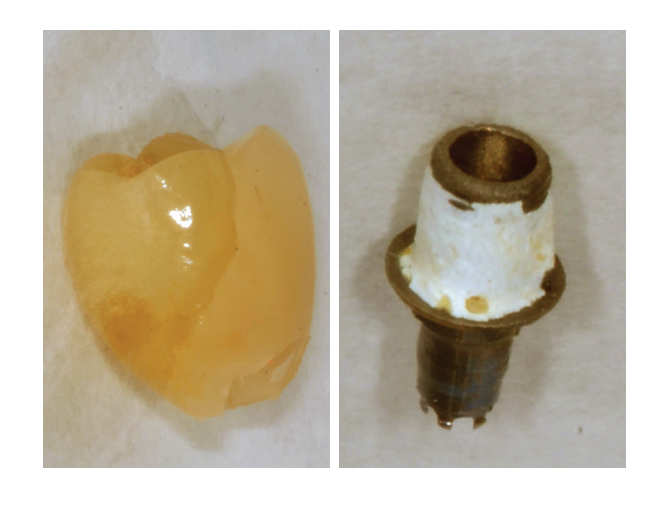
Discussão
A situação inicial não poderia ser melhor devido à arcada dentária fechada. Infelizmente, mesmo nessas situações, nem sempre é possível preservar todos os dentes. Especialmente quando alguns dentes não são passíveis de conservação, deve-se evitar ao máximo compromissos em relação ao sucesso a longo prazo. Isso leva à remoção de dentes com ST elevados que estão em vizinhança direta com implantes que serão colocados posteriormente. Frequentemente, nesses planos de tratamento, "apenas" os molares precisam ser removidos, uma vez que a parte anterior na maxila e na mandíbula pode ser bem estabilizada com fitas de fibra de vidro – se necessário. Para o paciente no caso em questão, a provisão significou que ele não precisou de um provisório após as extrações e manteve sua aparência externa. Além disso, ao evitar uma prótese dentária suportada por dentes e removível, os dentes puderam ser preservados.
Caso 2
No momento da aceitação do tratamento, a paciente tinha 57 anos. Devido a um infarto do miocárdio, ela era não fumante há cinco anos (após cerca de 25 anos). A paciente estava sob medicação com uma dupla agregação plaquetária (AAS, Clopidogrel).
O motivo da consulta e sua principal preocupação eram, além da preservação dentária, uma reabilitação fixa da situação de edentulismo. No momento da primeira consulta, havia uma situação dentária insuficientemente tratada de forma conservadora, periodontal e protética (Fig. 7).
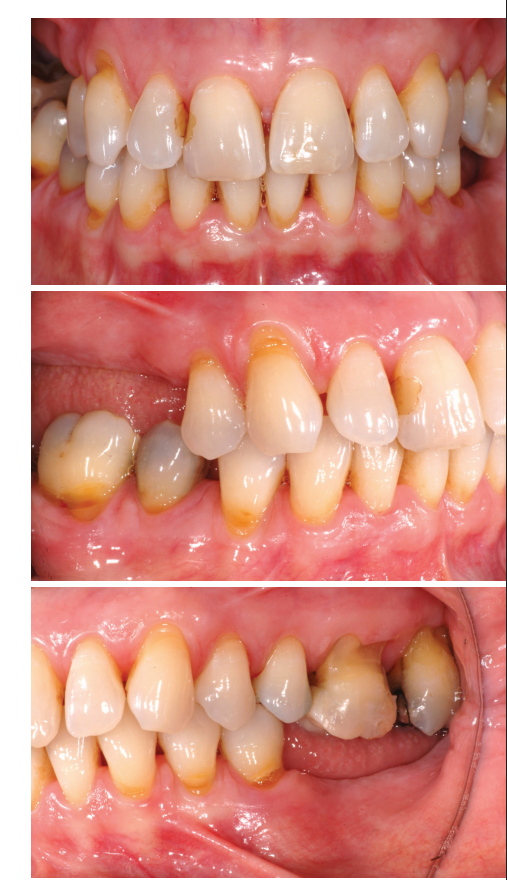
Exame inicial no início da terapia anti-infecciosa
No maxilar, há uma perda óssea predominantemente horizontal de 20 a 30 por cento nos dentes unirradiculares e uma perda óssea de 50 a 70 por cento nos dentes multirradiculares. O dente 24 apresentou uma fratura vertical. No mandibular, os dentes 35 e 45 apresentaram uma fratura óssea vertical. Os dentes 46 e 47 apresentaram clareamentos na bifurcação.
Clinicamente, os pré-molares mostraram graus de mobilidade II a III, que foram atribuídos à perda de zonas de suporte no primeiro e terceiro quadrantes. O dente 24 apresentou, além do grau de mobilidade, um grau de furcação III (Fig. 8).
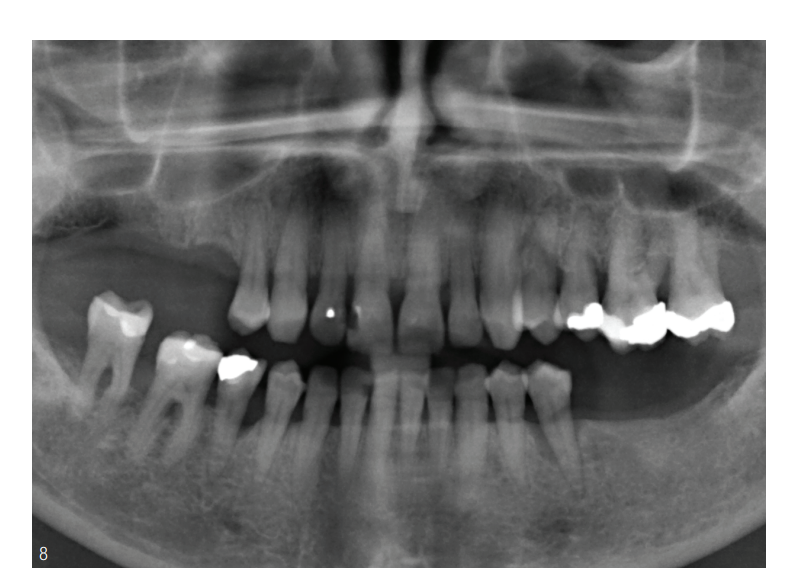
Diagnósticos Periodontais
De acordo com a classificação atualizada, foram estabelecidos os seguintes diagnósticos após a avaliação dos achados periodontais apresentados:
- periodontite crônica moderada a severa localizada (Estágio III, Grau B)
- trauma dental oclusal secundário nos pré-molares terminais devido a um tratamento protético insuficiente
Avaliação prognóstica preliminar
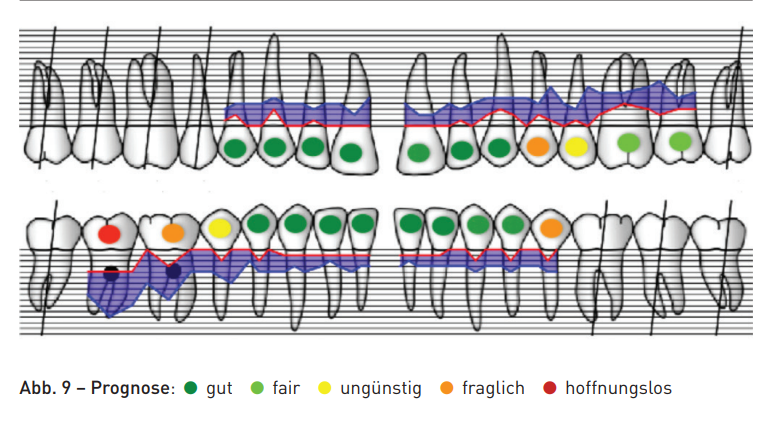
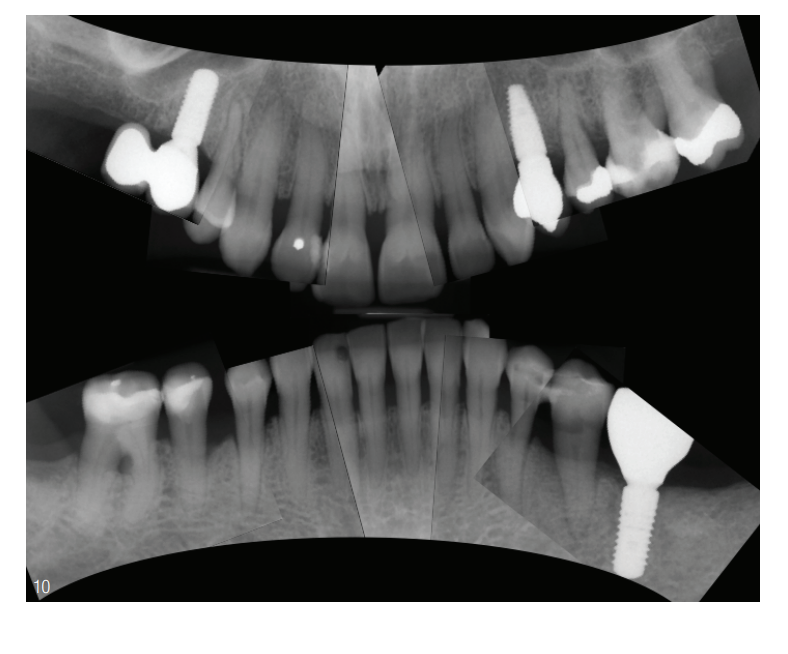
Com base na perda percentual de inserção, apenas o dente 47 apresentou um prognóstico desesperançoso devido à posição elongada. Os dentes 24 e 46 apresentaram um prognóstico duvidoso devido ao grau de furcação III, assim como o dente 35 devido ao grau de mobilidade III e à perda avançada de inserção (Fig. 9). O planejamento do tratamento previa que, por meio de uma terapia periodontal sistemática, o progresso da condição periodontal fosse interrompido. Além de um procedimento terapêutico regenerativo (GTR 35 e 45), estava prevista uma reabilitação fixa das situações de dentes livres unilaterais na maxila e na mandíbula (Fig. 10).
O planejamento previa os seguintes passos:
- terapia anti-infecciosa com contenção periodontal no dente 35 e extração do dente 47
- extração do dente 24 cirurgia periodontal regenerativa na região 45 e tunelização do dente 46
- cirurgia periodontal regenerativa na região 35 com implantação na região 36
- implantação na região 15 e 24, reabilitação protética com implante nas regiões 15, 24 e 36
Discussão
Após a conclusão da terapia anti-infecciosa, o dente 24 continuou sem melhora. Devido ao aumento do grau de mobilidade, o dente 24 causou à paciente desconforto diário, de modo que a extração foi recomendada. Devido ao envolvimento da furcação e, como é típico em pré-molares, grande perda de inserção, não se podia esperar uma melhora da situação com um procedimento cirúrgico. Para manter o número de implantes o mais baixo possível, foi aplicado o conceito de arco dental encurtado e apenas as áreas edêntulas foram tratadas. Devido à perda óssea, o dente 24 foi tratado com um implante e não com uma ponte. O intervalo inicial de recall de três meses foi estendido para duas vezes por ano ao longo do tempo.
Caso 3
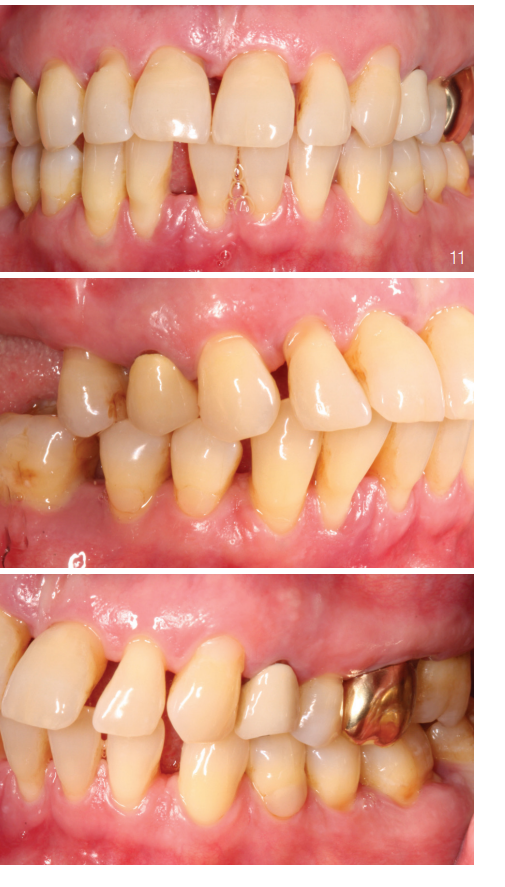
Uma paciente de 51 anos, sem histórico médico relevante, apresentou-se com a preocupação de uma perda dentária espontânea. Neste momento, havia uma situação dentária insuficientemente tratada de forma conservadora e protética. Um tratamento para periodontite ainda não havia sido realizado. A paciente relatou que foi não fumante durante toda a vida. O dente 42, motivo da consulta, apresentava um grau de mobilidade III com componente vertical. O dente 46 também mostrava um grau de mobilidade III com envolvimento da furcação grau III. A reação ao teste de frio foi negativa em ambos os dentes. No exame inicial, a porcentagem de bolsas periodontais de ≥ 6 mm era de 30 por cento. Além de uma gengiva claramente avermelhada e edemaciada, múltiplos locais (Região 15, 26, 36, 42) apresentavam sinais de supuração. Foram identificadas placas duras e moles em áreas supra e subgengivais, associadas a uma situação de inflamação periodontal acentuada (Fig. 11). Usando a nova classificação de doenças periodontais, foi diagnosticada uma periodontite estágio III, grau A.
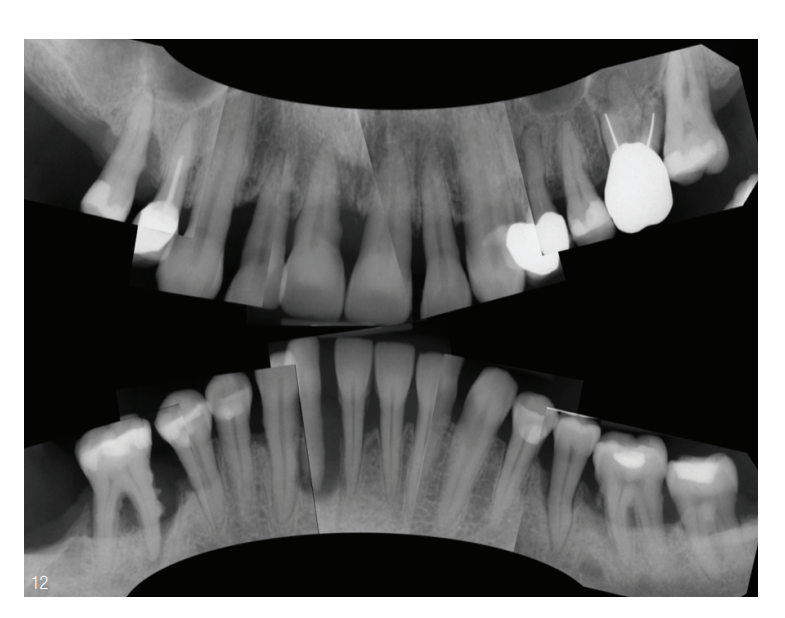
Diagnóstico clínico (novembro de 2014) O status de filme único mostra na maxila uma perda óssea horizontal generalizada entre 30 e 90 por cento. Além disso, os dentes 26 e 27 apresentam clareamentos intraradiculares no sentido de envolvimento da furca. O dente 15 apresenta um defeito ósseo vertical mesial com formação de cálculo. Na mandíbula, há uma perda óssea generalizada entre 10 e 50 por cento, que é adicionalmente marcada por defeitos ósseos verticais nos dentes 37, 35, 42 e 46. O dente 42 apresenta uma perda óssea de 100 por cento na superfície radicular mesial com clareamento apical. Envolvimentos de furca estavam presentes nos dentes 37 e 46 (Fig. 12).
Diagnósticos Periodontais
De acordo com a classificação da American Academy of Periodontology4, após avaliação dos achados apresentados, foram estabelecidos os seguintes diagnósticos:
- periodontite crônica generalizada severa (nova classificação Estágio III, Grau C)
- lesão Paro-Endo no dente 46
- lesão Endo-Paro no dente 42
Avaliação prognóstica preliminar
O dente 42 foi classificado como sem esperança devido à perda de inserção que atinge o ápice. Os dentes 26, 27 e 46 foram classificados como duvidosos devido ao envolvimento da furcação e à grave perda de inserção. O prognóstico inicial de desesperança do dente 42 não significou necessariamente a extração, mas se orientou essencialmente pelo sucesso do tratamento anti-infeccioso (Fig. 13).
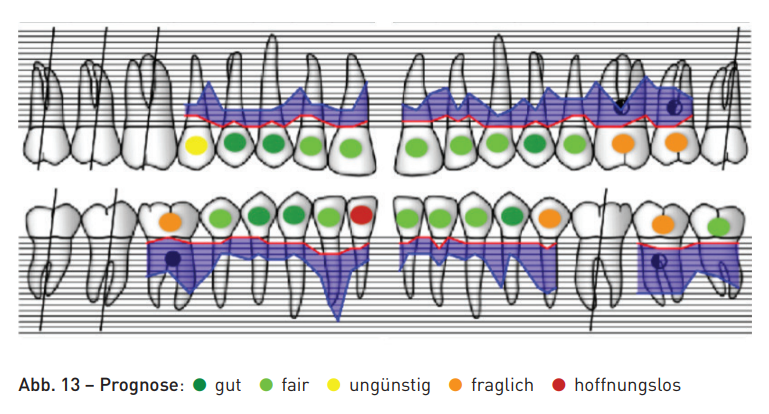
O planejamento previa os seguintes passos:
- pré-tratamento periodontal (fase de higiene, contenção periodontal e pré-tratamento endodôntico dos dentes 42 e 46)
- tratamento anti-infeccioso (Scaling e Planejamento Radicular com administração adjuvante de antibióticos)
Pré-tratamento periodontal
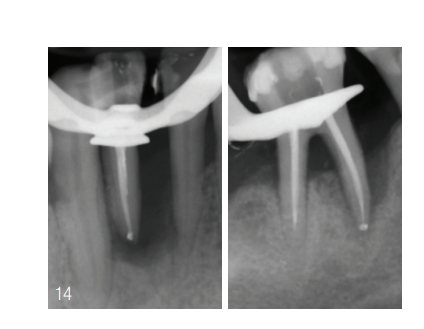
Inicialmente, foi demonstrado à paciente o estabelecimento de uma higiene bucal ideal (técnica de Bass modificada, escovas interdentais). Antes do início da terapia endodôntica, os dentes 42 e 43 foram bloqueados primariamente com técnica adesiva e uma fita de fibra de vidro. A terapia endodôntica do dente 46 foi realizada sem bloqueio primário (Fig. 14).
Terapia conservadora da periodontite O tratamento periodontal não cirúrgico foi realizado com curetas Gracey e ultrassons em duas sessões dentro de 24 horas. Após a conclusão da segunda consulta, foi prescrito à paciente a combinação de 500 mg de Amoxicilina e 400 mg de Metronidazol três vezes ao dia por sete dias (coquetel van-Winkelhoff).
Primeira reavaliação (três meses) Durante o primeiro período de reavaliação, a proporção de profundidade de sondagem (PS) de ≥ 6 mm foi reduzida de 30 para 13 por cento. Os graus de mobilidade documentados na avaliação inicial estavam em declínio em todos os dentes e eram no máximo grau I. A repetição do tratamento não cirúrgico nas áreas com PS de 4 mm a 6 mm resultou em uma nova redução durante o segundo período de reavaliação.
Após a conclusão da fase de terapia não cirúrgica, os seguintes passos terapêuticos foram iniciados:
- revisão endodôntica dos dentes 24, 26
- parcial resecção e tunelização do dente 26
- augmentação do assoalho do seio na região 16 e regeneração periodontal no dente 15
- reabilitação protética dos dentes 24, 25 e 26
- implante na região 16 e reabilitação implantossuportada
A terapia anti-infecciosa foi continuada durante a fase cirúrgica em intervalos de três meses como parte do tratamento.
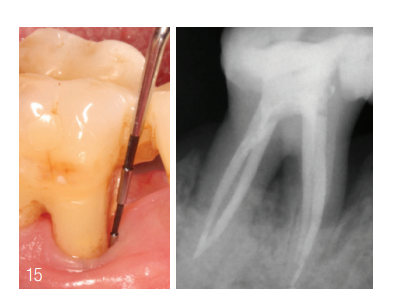
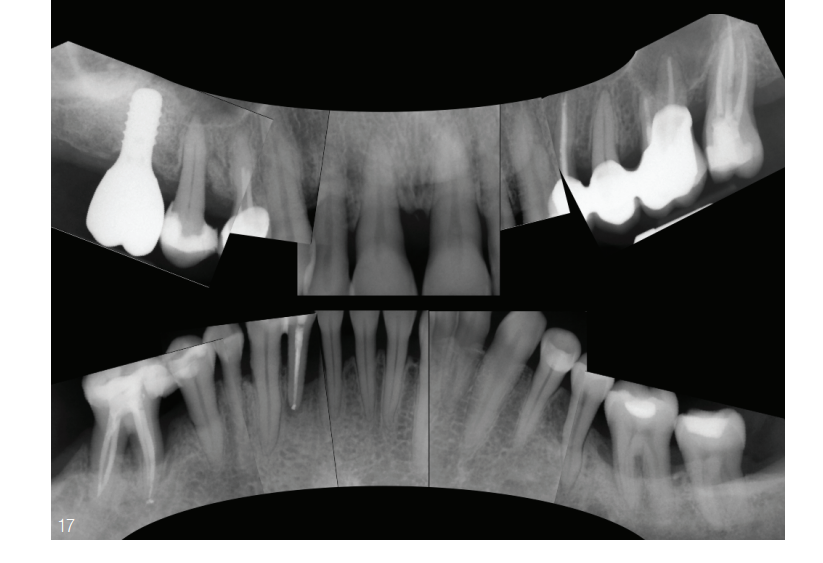
Controle de progresso periodontal Durante a fase de terapia cirúrgica, os locais com componentes infraósseos iniciais apresentaram ST fisiológicas. O defeito periodontal anteriormente vertical no dente 15, que foi tratado de forma regenerativa no contexto da augmentação do assoalho sinusal, mostrou ST clinicamente não alteradas e sem sinais de inflamação. As áreas 33 e 36 também mostraram radiologicamente sinais de consolidação dos defeitos anteriormente verticais (Fig. 15). Doze meses após o início da terapia endodôntica e da terapia anti-infecciosa, o progresso radiológico mostrou sinais de mineralização nas áreas dos antigos defeitos periodontais e endodônticos dos dentes 42 e 46 (Fig. 16).
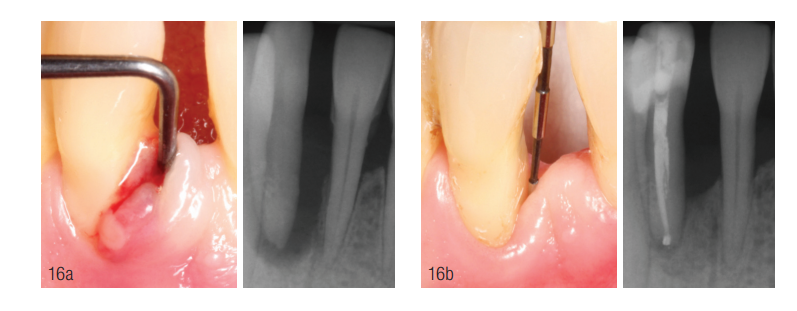
Relatório de conclusão provisória
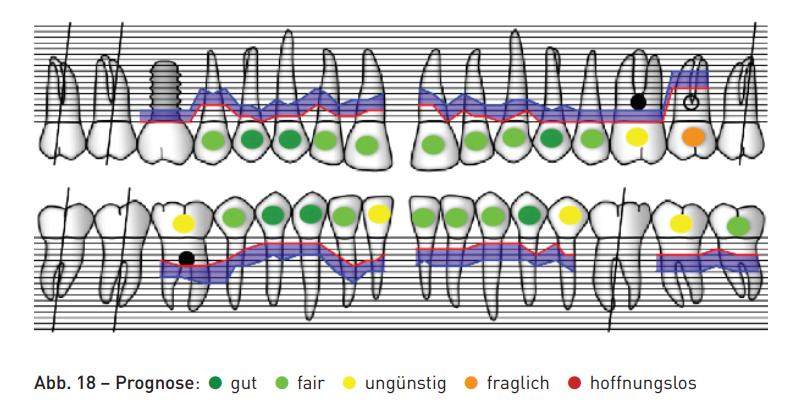
Na fase de terapia ativa de 27 meses, a situação periodontal pôde ser cada vez mais estabilizada. Localmente, ainda havia STs residuais de 4 mm e 5 mm no dente 27. A furcação de grau III nos dentes 26 e 46 estava tunnelizada e foi limpa pela paciente com escovas interdentais (Fig. 17). As previsões para os dentes individuais puderam ser melhoradas através das medidas periodontais e endodônticas durante a fase de terapia ativa (Fig. 18). A continuidade da terapia de manutenção periodontal foi realizada após a conclusão do tratamento ativo em um intervalo de três meses.
Discussão
A preservação de dentes primariamente sem esperança é frequentemente muito promissora, desde que não haja dor aguda. Dentes com perda de anexo, mas sem profundidades de sondagem de bolsa aumentadas nas proximidades de implantes, ajudam a evitar extrações. Especialmente os dentes frontais da mandíbula podem ser mantidos por meio de endodontia e contenção sem complicações. Além disso, a presença de furca e perda óssea até o ápice não são, dependendo da situação, motivos diretos para extração.
Conclusão
As apresentações de casos apresentadas mostram claramente que uma abordagem estruturada e interdisciplinar é especialmente necessária em pacientes com comprometimento periodontal. Pode-se afirmar que dentes inicialmente considerados duvidosos se estabilizam ao longo da terapia anti-infecciosa e sua prognose melhora. Especialmente em pacientes com periodontite, a preservação máxima dos dentes é a prioridade. Uma arcada dentária fechada deve, sempre que possível, ser mantida. As extrações necessárias devem, portanto, ocorrer apenas após a reavaliação. Mostra-se que, para o tratamento desses pacientes, muitas vezes é imprescindível a ação e a inclusão de todas as especialidades odontológicas para um conceito bem-sucedido. Por fim, a terapia com implantes em pacientes com periodontite estável pode ser avaliada como uma opção complementar com resultados bem previsíveis. Além disso, a terapia com implantes pode ajudar a preservar dentes a longo prazo, quando a prótese dentária suportada por dentes pode ser evitada.
